Cuando hablamos de dolores de cabeza, no siempre nos referimos necesariamente al mismo dolor. Es mucho más probable que las dolencias se presenten de forma diferente de un paciente a otro. En la actualidad se definen más de 200 tipos diferentes de cefalea. Lo que tienen en común es la reducción significativa de la calidad de vida de los afectados. Por lo tanto, la terapia debe ser integral y adaptada al dolor de cabeza en cuestión.
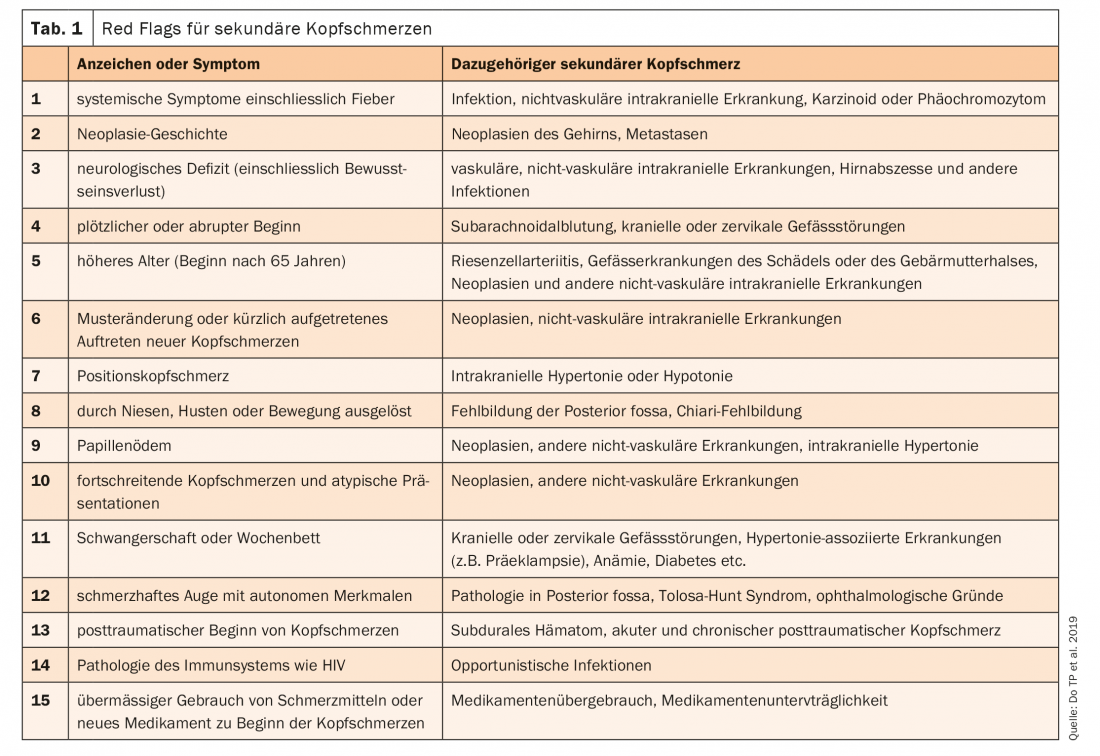
La Clasificación Internacional de los Trastornos de Cefalea (ICHD-3) divide el dolor de cabeza en cefaleas primarias y secundarias, así como en neuropatías y dolor facial [1]. En total, se registran más de 200 tipos diferentes de cefalea, que se han agrupado en 14 categorías. Las cefaleas tensionales son, con diferencia, las más extendidas, seguidas de la migraña, como señaló el PD Dr. med. Andreas R. Gantenbein, de Bad Zurzach. De hecho, sólo una minoría de un 18% estimado en todo el mundo padece cefaleas secundarias [2]. Por ello, a menudo se pasan por alto. La probabilidad de identificar una etiología secundaria puede aumentar en función de las “banderas rojas” (Tab. 1) [2]. Esto incluye la comprobación de síntomas sistémicos como fiebre, déficits neurológicos o un inicio repentino. Si se pueden excluir los desencadenantes secundarios de las dolencias, es importante declarar la cefalea primaria en consecuencia.
Las cefaleas en racimo se producen unilateralmente alrededor del ojo durante un periodo de cuatro horas. El pico de dolor se alcanza al cabo de unas tres horas. Se nota el enrojecimiento de los ojos, las lágrimas y la nariz tapada. “Los afectados también suelen “perder el tiempo” durante el ataque”, afirma el experto. La terapia aguda puede administrarse con triptanos en forma de aerosol nasal y con la administración de O2. Para prevenir las cefaleas en racimo, es posible administrar verapamilo, topiramato, litio, galcanezumab o prednisona.
Tratar la migraña de forma eficaz e integral
La migraña puede distinguirse claramente de las cefaleas tensionales. Las cefaleas tensionales son sordas, difusas en ambos lados y de intensidad leve a moderada, sin síntomas acompañantes. La migraña, por su parte, suele ser unilateral, pulsátil y a menudo acompañada de náuseas/vómitos y foto/fonofobia. El dolor se produce a lo largo de cuatro a 72 horas y se intensifica con el movimiento. Factores desencadenantes como el clima, el queso o el vino tinto pueden desencadenar un ataque. “Durante una migraña, el descanso, el sueño y la relajación son especialmente importantes”, informó Gantenbein. Pueden utilizarse medicamentos para tratar un ataque agudo con analgésicos, AINE, antieméticos o triptanos. En este caso es importante que la dosis sea específica y lo suficientemente alta, pero que no se tome con demasiada frecuencia. Los triptanos son el tratamiento de primera línea para los pacientes con ataques de moderados a graves [3]. Sin embargo, pueden estar contraindicados en algunos pacientes. Especialmente en pacientes con antecedentes de ictus o infarto de miocardio. Además, los pacientes con hipertensión grave, cardiopatía coronaria, enfermedad oclusiva arterial periférica (EOAP) o accidente isquémico transitorio (AIT) también deben evitar esta clase de sustancias. Esto se debe a que los triptanes no sólo contraen los vasos sanguíneos intracraneales, sino también los periféricos. Dos nuevas clases de sustancias aguardan entre bastidores: Ditane y Gepante. Aunque los primeros también se dirigen al receptor de la serotonina, actúan selectivamente sobre el 5-HT1F. Los gepantes son pequeñas moléculas que actúan como antagonistas del receptor CGRP.
Profilaxis de las convulsiones frecuentes
Si los pacientes sufren migrañas varias veces al mes con ataques muy graves o de larga duración, debe considerarse la posibilidad de un tratamiento profiláctico. También para evitar el uso excesivo de medicamentos, que a su vez puede acabar en dolores de cabeza. Además del entrenamiento aeróbico de resistencia, las terapias de relajación y las medidas conductuales y psicoterapéuticas, las intervenciones farmacológicas pueden ser eficaces. Debe prestarse atención a las comorbilidades. Los betabloqueantes están contraindicados en pacientes con asma grave o hipotensión, por ejemplo. Además, los betabloqueantes, la flunarizina y el topiramato pueden favorecer la depresión. Por otro lado, el efecto reductor de la presión arterial y el pulso de los betabloqueantes también puede ser un efecto secundario deseable. El topiramato puede favorecer la pérdida de peso y la amitriptilina tiene un efecto sedante. Básicamente, para la profilaxis de la migraña pueden utilizarse antidepresivos, anticonvulsivos, betabloqueantes, antagonistas del calcio y anticuerpos contra el CGRP. Sustancias naturales como el magnesio, la coenzima Q10 y la riboflavina o la administración de toxina botulínica tipo A también pueden contribuir a la terapia preventiva [3].
Congreso: Foro de Educación Médica Continua
Literatura:
- www.ichd-3.org (fecha de acceso: 13.02.2021)
- Do TP et al. Banderas rojas y naranjas para las cefaleas secundarias en la práctica clínica: lista SNNOOP10. Neurología 2019; 92(3): 134-144.
- Recomendaciones terapéuticas de la Sociedad Suiza de Cefaleas. Disponible en: www.headache.ch/download/Content_attachments/FileBaseDoc/SKG_Therapieempfehlungen_2018_DE_15_WEB.pdf (fecha de acceso: 13.02.2021)
InFo NEUROLOGY & PSYCHIATRY 2021; 19(2): 22-23 (publicado el 30.3.21, antes de impresión).