La creciente prevalencia de la insuficiencia cardiaca es un importante problema médico y económico. El número de pacientes que reciben tratamiento hospitalario por insuficiencia cardiaca lleva años aumentando. El cuadro clínico de la insuficiencia cardiaca es complejo. Los síntomas típicos incluyen disnea, disminución del rendimiento, fatiga y retención de líquidos.
La creciente prevalencia de la insuficiencia cardiaca es un importante problema médico y económico [1]. El número de pacientes que reciben tratamiento hospitalario por insuficiencia cardiaca lleva años aumentando. Los costes asociados para el sistema sanitario son elevados [1,2].
La insuficiencia cardiaca se define como la incapacidad del corazón para suministrar al organismo la sangre y el oxígeno suficientes para garantizar un metabolismo estable en condiciones de reposo y de esfuerzo. El cuadro clínico de la insuficiencia cardiaca es complejo. Los síntomas típicos incluyen disnea, disminución del rendimiento, fatiga y retención de líquidos [1,2].
Las recomendaciones actuales de la ESC diferencian entre insuficiencia cardiaca con fracción de eyección del ventrículo izquierdo reducida (HFrEF; FE <40%), insuficiencia cardiaca con fracción de eyección media (HFmrEF; FE 40-50%) e insuficiencia cardiaca con fracción de eyección preservada (HFpEF; FE-VI >50%) [1]. Cada una de estas tres categorías de insuficiencia cardiaca se asocia a un mal pronóstico con una mayor morbilidad y mortalidad [1,2].
Insuficiencia cardiaca con fracción de eyección del ventrículo izquierdo reducida (HFrEF)
A pesar de los enormes progresos realizados con una amplia gama de opciones terapéuticas en farmacología y terapia con dispositivos (DAI, TRC) hasta procedimientos intervencionistas o quirúrgicos (clip Mitra, DAV), el pronóstico de los pacientes con IC-FEr sigue siendo malo [1]. Durante una mediana de seguimiento de 47 meses, la mortalidad fue del 32% en los pacientes con IC-FEr con FEVI del 35-50%. Con un FEVI <35% la mortalidad aumentó al 41% [1–3].
La capacidad de ejercicio cardiopulmonar, medida por la captación máxima de oxígeno en espiroergometría (VO2 pico ml/min-1/kg-1) está significativamente reducida en pacientes con ICrEF. Es menor en las mujeres que en los hombres y disminuye aún más significativamente en la vejez y tras una descompensación [3].
El VO2 máximo se considera un predictor significativo de la mortalidad por todas las causas [3] y un VO2 máximo inferior en 1 ml/min-1/kg-1 se asocia a una mortalidad por todas las causas un 16% superior [3]. Las causas de la reducción de la capacidad de ejercicio en la IC-FEr incluyen la reducción de la función de bombeo del ventrículo izquierdo, la reducción de la capacidad pulmonar causada por la disfunción cardiaca y el marcado desacondicionamiento del músculo esquelético periférico con reducción de la masa muscular [1,3]. La sarcopenia (atrofia muscular) está presente en el 30-50% de los pacientes con IC-FEr [3]. Además, una falta de adaptación de la frecuencia cardiaca (incompetencia cronotrópica) y un flujo sanguíneo insuficiente a la musculatura periférica debido a la vasoconstricción periférica en la sobreestimulación neuroendocrina y simpaticotónica pueden limitar adicionalmente el rendimiento físico.
Insuficiencia cardíaca con fracción de eyección del ventrículo izquierdo preservada (IC-FEVI)
La fisiopatología de la insuficiencia cardiaca con FEVI preservada (IC-FEp) es compleja, heterogénea y aún no se conoce del todo [2]. La HFpEf suele ir asociada a comorbilidades como la diabetes mellitus y la hipertensión. El enfoque inicial se centra en un trastorno del llenado del ventrículo izquierdo (disfunción diastólica), normalmente con hipertrofia ventricular izquierda y función de bomba inicialmente preservada. Las alteraciones microvasculares pueden provocar daños miocárdicos y una reducción de la función sistólica del ventrículo izquierdo [2]. Además de los síntomas clínicos (disnea, disminución del rendimiento, retención de líquidos), la IC-FEM se define por una FEVI ≥50%, péptidos natriuréticos elevados (BNP >35 pg/ml, NT-proBNP >125 pg/ml) y evidencia ecocardiográfica de cardiopatía estructural (hipertrofia ventricular izquierda, agrandamiento de la aurícula izquierda) o disfunción diastólica [1,4]. Se supone que la proporción de pacientes con IC-FEM en la población total con insuficiencia cardíaca es de aproximadamente el 50%. El pronóstico de estos pacientes es comparativamente malo al de los que padecen IC-FEr [1,4]. A diferencia de la HFrEF, la terapia farmacológica de los pacientes con HFpEF no está asegurada. La morbilidad y la mortalidad de los pacientes con IC-FEp no han podido reducirse con una farmacoterapia basada en la terapia de la IC-FEr hasta ahora [1,4]. Esto hace que la prevención y el tratamiento de los factores de riesgo cardiovascular y las comorbilidades en la IC-FEM sean proporcionalmente aún más importantes.
Los pacientes con IC-FEM tienden a ser mayores, con mayor frecuencia mujeres, más propensos a padecer diabetes de tipo 2 y/o hipertensión y a tener más comorbilidades. Estos pacientes suelen ser muy sintomáticos, su capacidad de recuperación física en la vida cotidiana está muy limitada y su calidad de vida se reduce significativamente como consecuencia [1,3,4], ¡a pesar de un FEVI normal! Estudios recientes demuestran que la insuficiencia cardiaca en pacientes con IC-FEp se asocia con mecanismos de adaptación periférica comparables a los de los pacientes con IC-FEr, es decir, con un marcado desacondicionamiento de los músculos esqueléticos y una reducción de la masa muscular periférica [6].
En los pacientes con IC-FEp, la reducción de la capacidad de ejercicio se asocia a un aumento significativo de la morbilidad y la mortalidad [3]. Sin embargo, los primeros estudios muestran que la mejora del rendimiento físico también se asoció a una disminución de la mortalidad por todas las causas [5]. Con estos antecedentes y la farmacoterapia no probada, el entrenamiento físico es de suma importancia en la terapia de los pacientes con IC-FEM [1,4].
Actividad física y ejercicio en la insuficiencia cardíaca (HFrEF y HFpEF)
Como consecuencia de la insuficiencia cardiaca con disnea de esfuerzo, fatiga y agotamiento, la prevalencia de la inactividad física prolongada es muy alta en esta población [3]. Las intervenciones de entrenamiento adaptadas individualmente pueden contrarrestar eficazmente el desacondicionamiento de los músculos esqueléticos con sus efectos negativos en las actividades de la vida diaria. De este modo, la actividad física regular puede ser muy eficaz para estabilizar el rendimiento físico y mejorar la calidad de vida de los pacientes con IC-FEr e IC-FEp [3].
Durante décadas, el entrenamiento físico en la terapia de los pacientes con IC-FEr ha sido investigado en numerosos estudios y evaluado en revisiones sistemáticas y metaanálisis. Estos confirman sistemáticamente la seguridad y la alta eficacia de las intervenciones de entrenamiento en pacientes con IC-FEr [3]. Sólo en los últimos años el entrenamiento físico en pacientes con IC-FEM se ha convertido en el centro de la atención científica. Estudios similares confirman la seguridad y eficacia del entrenamiento adaptado en este grupo de pacientes [3].
Los resultados de estos estudios y metaanálisis demuestran una mejora significativa de la calidad de vida, así como del rendimiento cardiopulmonar y la movilidad en la vida cotidiana (por ejemplo, en la prueba de marcha de 6 minutos) [3]. La participación en programas de rehabilitación basados en el ejercicio también redujo significativamente la tasa de hospitalización por empeoramiento de la insuficiencia cardiaca. Sin embargo, no se pudo demostrar una reducción de la mortalidad mediante la intervención de entrenamiento en ninguno de los metaanálisis actuales [3]. Por lo tanto, las directrices actuales de las sociedades profesionales recomiendan el uso del entrenamiento físico adaptado individualmente para todos los pacientes con insuficiencia cardiaca clínicamente estables con IC-FEr y IC-FEp, y esto para cada grupo de edad [1,3].
Los pacientes con insuficiencia cardiaca crónica estable deben clasificarse básicamente como pacientes de mayor riesgo. Los requisitos previos para iniciar una intervención de ejercicio son, por tanto, la estabilidad clínica, así como una terapia óptima con fármacos, dispositivos o intervenciones. La isquemia miocárdica y la arritmia inducidas por el ejercicio, así como la exsicosis o la hipervolemia, deben descartarse antes de iniciar el ejercicio [3]. Las recomendaciones de entrenamiento deben hacerse siempre sobre la base de una estratificación exhaustiva del riesgo que incluya una prueba de esfuerzo. La prueba de esfuerzo preferida es la espiroergometría con ejercicio submáximo, si es necesario en colaboración con una consulta debidamente equipada [3]. Los resultados permiten evaluar la tolerancia individual al ejercicio y prescribir formas de entrenamiento e intensidades adaptadas. Las recomendaciones de formación establecidas en las directrices (Tab. 1-3 ) proporcionan “corredores” para los límites inferior y superior entre los que la formación es segura y eficaz. Las recomendaciones individuales de entrenamiento deben estar dentro de estos límites.
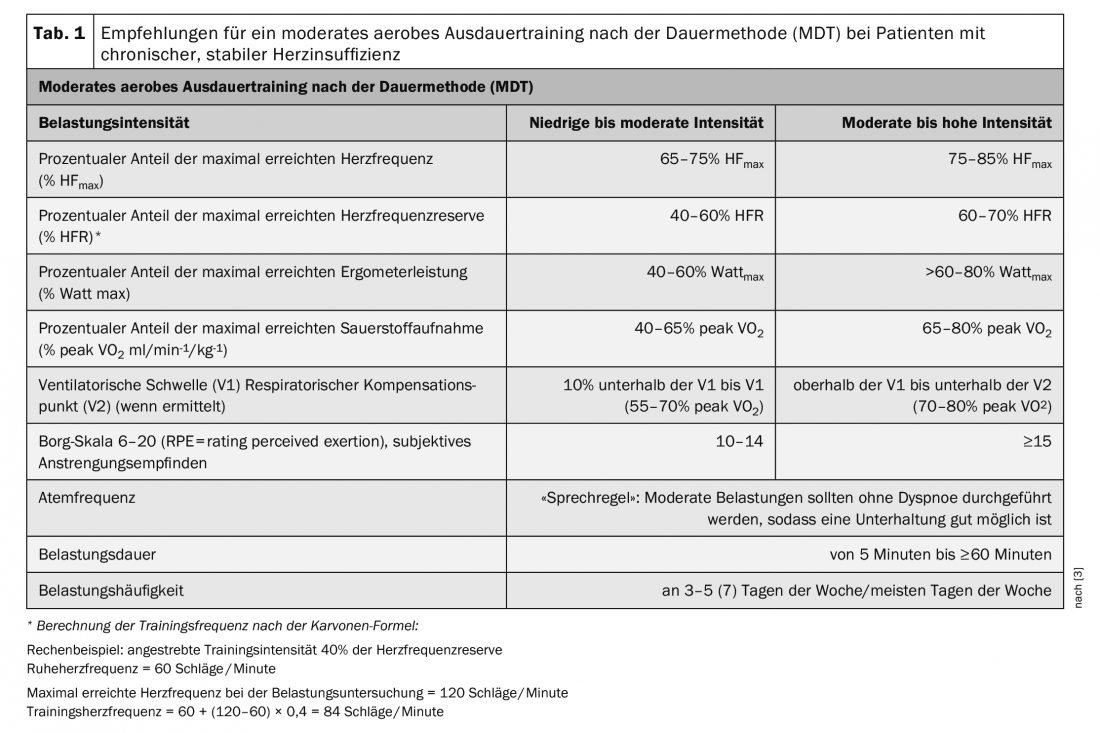
La formación debe iniciarse en programas estructurados guiados por el terapeuta especializado y supervisados por un médico. Todas las medidas de entrenamiento deben continuarse a largo plazo, por ejemplo en los grupos de insuficiencia cardiaca ambulatoria. Los pacientes clínicamente estables y entrenados también pueden realizar el entrenamiento en casa. En el marco de los programas de entrenamiento guiado, el paciente debe ser informado sobre la importancia de la actividad física regular en el curso de la enfermedad y recibir consejos para una rutina diaria y de ocio más activa. El seguimiento y la supervisión inicial del entrenamiento por parte de los profesionales es importante para que los pacientes puedan evaluar correctamente los síntomas que puedan aparecer durante el entrenamiento y reconocer su relevancia para la continuación del mismo. De este modo, los pacientes aprenden a evaluar de forma realista su capacidad de recuperación y sus límites de estrés también en la vida cotidiana [3].
Entrenamiento de resistencia aeróbica moderada según el método de resistencia (MDT)
Los efectos mejor estudiados son los del entrenamiento de resistencia aeróbica moderada mediante el método de duración (MDT). Esta forma de entrenamiento influye de muchas maneras en la progresión y la sintomatología de la HFrEF. Los efectos bien documentados incluyen una influencia positiva en la función autonómica del corazón con una reducción de la activación simpática, una mejora de la función endotelial, una reducción de la poscarga cardiaca, una mejora de la FEVI, una reducción del tamaño del ventrículo izquierdo y una mejora de la capacidad oxidativa de los músculos esqueléticos [3]. Los resultados de los metaanálisis confirman la mejora significativa de la capacidad de ejercicio cardiopulmonar (de +2,82 a +3,10 ml/min-1/kg-1) mediante el entrenamiento de resistencia aeróbica. Las mayores intensidades de entrenamiento se asocian a mayores mejoras [3]. Los resultados de un estudio publicado recientemente aportan pruebas de la eficacia del entrenamiento en pacientes con IC-FEr independientemente del rendimiento cardiopulmonar al inicio del entrenamiento [3]. ¡Esto significa que incluso los pacientes más débiles se benefician! Un aumento significativo del VO2 máximo a partir del entrenamiento con ejercicio se asoció con una reducción del riesgo del 81% para el criterio de valoración primario de ingreso hospitalario y/o mortalidad en pacientes con un VO2 máximo basal alto y una reducción del riesgo del 59% en pacientes con un VO2 basal bajo [3]. Estos resultados respaldan la relevancia de aumentar el VO2 máximo mediante un entrenamiento adaptado en pacientes con IC-FEr.
En los pacientes con IC-FEM, los resultados de un metaanálisis de estudios sobre la eficacia de una MDT publicado recientemente muestran un aumento significativo del rendimiento cardiopulmonar (+1,67 ml/min-1/kg-1), la movilidad (6MWD: +33,9 m) y la calidad de vida. Por otro lado, no se ha demostrado que la MDT tenga un efecto positivo sobre la función diastólica o la FEVI [7].
Por lo tanto, se recomienda el entrenamiento de resistencia aeróbica moderada según el método de resistencia (MDT) como entrenamiento básico para todos los grupos de pacientes. Tras la prueba de esfuerzo en el ergómetro de bicicleta, la potencia máxima (vatio-máx) y la frecuencia cardiaca (FCmáx) alcanzadas pueden utilizarse para determinar la carga de entrenamiento individual. Se da un porcentaje de la FCmáx o de la reserva de frecuencia cardiaca (RFC) como recomendación de entrenamiento. Se recomienda el control del ejercicio como porcentaje de la HFR para la incompetencia cronotrópica y, en su caso, el tratamiento con bloqueadores de los receptores beta. La indicación en porcentaje de Wattmax es útil para pacientes en los que no se puede utilizar la FC para el control del ejercicio, por ejemplo, fibrilación auricular. Como apoyo o alternativa, la sensación subjetiva de esfuerzo a través de la escala de Borg, así como la frecuencia respiratoria, pueden utilizarse para el control de la carga [3] (Tab. 1).
Tras la prueba espiroergométrica, la recomendación de entrenamiento puede darse como porcentaje del VO2 máximo. La determinación de los umbrales ventilatorios (VT) y del punto de compensación respiratoria (VT2) permiten una evaluación objetiva del rendimiento aeróbico y un control más específico del entrenamiento [3].
El entrenamiento de resistencia aeróbica debe incorporarse inicialmente en forma de periodos cortos de esfuerzo (5-10 minutos ≥2 veces/semana) a una intensidad de baja a moderada (40-50% VO2 pico, 40% HFR, escala de Borg 10). Si la tolerancia al ejercicio es buena, se recomienda aumentar primero la frecuencia del entrenamiento (≥5 veces/semana, preferiblemente a diario) y aumentar la duración del ejercicio (20-30 minutos). Este enfoque cauteloso es muy importante sobre todo para los pacientes en mal estado físico y con poca capacidad de recuperación al principio del entrenamiento. Los pacientes con una buena tolerancia al ejercicio deben ser introducidos gradualmente en ejercicios de resistencia más intensos de forma adaptada individualmente [3] (Tab. 1).
Entrenamiento de resistencia según el método de intervalos
El entrenamiento según el método de intervalos se caracteriza por una alternancia constante de periodos cortos de esfuerzo y recuperación. Esta forma de entrenamiento permite mantener repetidamente una intensidad de alta a muy alta durante las fases de carga. La eficacia y la seguridad a corto plazo del entrenamiento a intervalos en pacientes con insuficiencia cardiaca están ya bien estudiadas. El debate científico se centra en el entrenamiento por intervalos de intensidad intensiva a alta. Se define como series repetidas cortas (≤45 s) a largas (2-4 min) de ejercicio a una intensidad de alta a muy alta, pero no máxima (≥90% VO2 pico) alternadas con series de recuperación a una intensidad de moderada a baja.
Entrenamiento a intervalos con fases cortas de carga intensiva (IT)
El entrenamiento a intervalos con fases cortas de ejercicio intenso (20-30 segundos) alternadas con fases de recuperación (40-60 segundos) (IT) dos veces más largas (tab. 2 ) produce mejoras comparables en el rendimiento cardiopulmonar y la movilidad que el MDT en pacientes con IC-FEr [3].
Este tipo de entrenamiento a intervalos suele ser muy bien tolerado por los pacientes con insuficiencia cardiaca crónica estable y se considera adecuado y seguro para todos los grupos de pacientes. Se utiliza de forma rutinaria en muchos programas de rehabilitación cardiaca. Puede realizarse como alternativa o complemento de la MDT. El uso de la IT está especialmente recomendado para pacientes de edad avanzada y/o especialmente desacondicionados con poca fuerza muscular, así como para pacientes que sufren comorbilidades como trastornos circulatorios periféricos de las piernas y/o enfermedad pulmonar obstructiva crónica [3]. Siempre debe utilizarse un IT cuando los pacientes no puedan tolerar varios minutos de ejercicio continuo (disnea o muscular).
Entrenamiento por intervalos con largos periodos de ejercicio de alta intensidad (HIIT)
Un protocolo con largas fases de carga que se utiliza a menudo es el llamado protocolo 4×4. Tras una breve fase de calentamiento con una intensidad moderada (60% FCmáx), se alternan cuatro intervalos de carga de 4 minutos (85-95% FCmáx) con fases de recuperación de 3 minutos (60-70% FCmáx). Los resultados sobre la eficacia y la idoneidad de este entrenamiento en intervalos de alta intensidad (HIIT) para los pacientes con IC-FEr siguen siendo controvertidos. Los resultados de los metaanálisis sí muestran una mayor eficacia del HIIT para mejorar el VO2 máximo en comparación con el MDT (+0,73 a +2,13 ml/min-1/kg-1). Sin embargo, esta superioridad del HIIT no pudo confirmarse en un gran ECA prospectivo multicéntrico [8]. Los resultados de este estudio demuestran una eficacia comparable del HIIT y del MDT con aumentos significativos del VO2 máximo (HIIT +1,4 frente a MDT +1,8 ml/min-1/kg-1), sin diferencias significativas entre los dos grupos de entrenamiento. El HIIT no tuvo una influencia positiva sobre el FEVI o el tamaño del VI [8]. Durante la intervención de entrenamiento, los acontecimientos adversos se distribuyeron por igual en ambos grupos. Sin embargo, durante el periodo de seguimiento de 52 semanas, hubo una tendencia no significativa hacia un mayor número de acontecimientos adversos no mortales y mortales en el grupo HIIT [8]. Además, varios autores informan de que muchos pacientes tienen problemas para alcanzar la intensidad de ejercicio muy alta deseada durante el HIIT o para mantenerla durante la fase de ejercicio.
Los resultados de este estudio han llevado a que, en la actualidad, el entrenamiento en intervalos de alta intensidad (HIIT) no esté del todo recomendado para los pacientes con IC-FEr. Esta forma de entrenamiento debería considerarse más bien en el curso a largo plazo de la terapia de entrenamiento en pacientes estables con buena tolerancia al ejercicio, si es necesario además de la MDT, o el HIIT debería realizarse alternativamente con fases de ejercicio más cortas y posiblemente menos intensas [3] (Tab. 2).
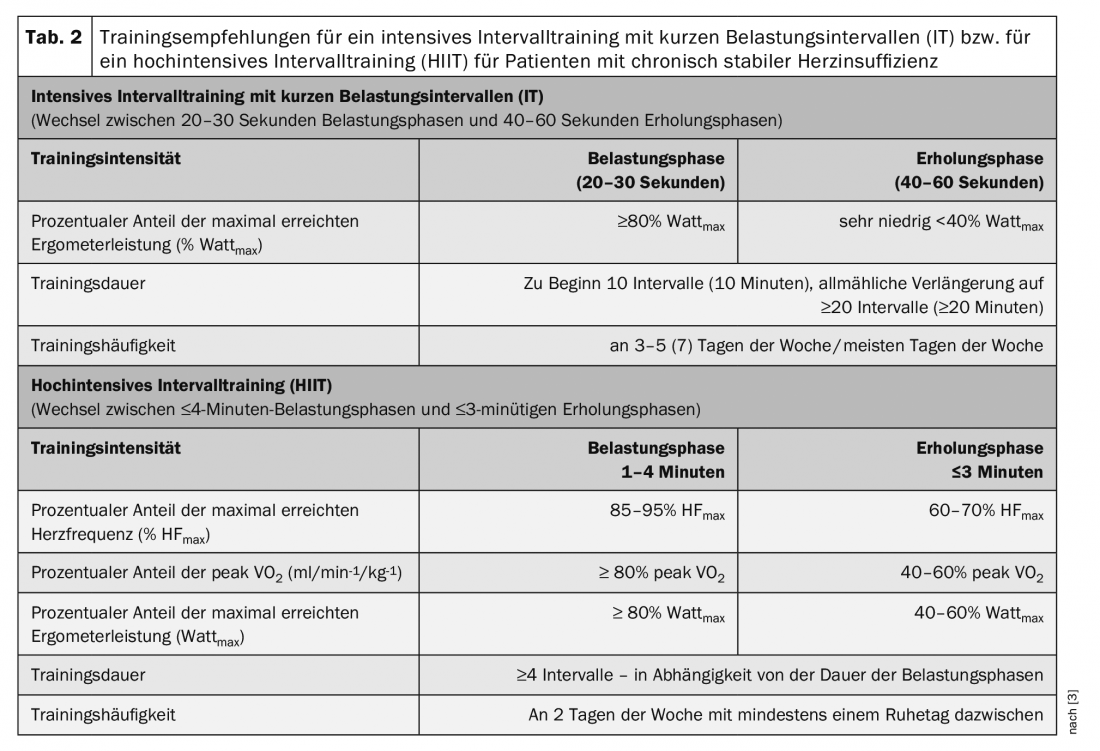
En el caso de los pacientes con IC-FEM, un metaanálisis publicado recientemente demostró la seguridad, buena tolerancia y eficacia del HIIT para aumentar el VO2 máximo. Aún no está claro si este método de entrenamiento es más eficaz para mejorar el VO2 máximo en comparación con el MDT. Cuando se comparan protocolos de entrenamiento isocalórico en un estudio, la eficacia de ambos métodos es comparable [9].
En resumen, el método de entrenamiento por intervalos ofrece muchas posibilidades de diseño. Puede adaptarse a las necesidades individuales mediante la duración y la intensidad del ejercicio y los intervalos de recuperación, así como la proporción entre ejercicio y recuperación [3]. Para todos los protocolos de entrenamiento de resistencia, el entrenamiento en un ergómetro de bicicleta (preferiblemente con monitorización de ECG) ofrece la ventaja de la descarga del peso corporal, la dosificación exacta y la reproducibilidad de la carga. Como alternativa o complemento al entrenamiento en el ergómetro de bicicleta, el entrenamiento de la resistencia aeróbica puede realizarse en forma de marcha y/o caminata (marcha rápida con un mayor uso de los brazos) o caminata con el uso de bastones (marcha nórdica) en un sendero firme y llano, en una bicicleta elíptica o en una cinta rodante [3].
Entrenamiento dinámico de la fuerza
Los beneficios y la seguridad del entrenamiento de fuerza dinámico moderado en pacientes con insuficiencia cardiaca están bien estudiados. El entrenamiento de fuerza no tiene ningún efecto negativo sobre la función cardiaca sistólica. La respuesta hemodinámica central a una carga de fuerza dinámica moderada es comparable a la que se produce durante el entrenamiento de resistencia aeróbica [3].
Como forma aislada de entrenamiento, el entrenamiento de fuerza en pacientes con IC-FEr produce una mejora de la fuerza muscular y contrarresta la pérdida de masa muscular causada por la enfermedad. También influye positivamente en la movilidad, el rendimiento cardiopulmonar y la calidad de vida [3]. Además, el entrenamiento de fuerza dinámica es adecuado como prevención de caídas.
En pacientes con IC-FEr, la combinación de entrenamiento de fuerza y resistencia produce un mayor aumento del rendimiento cardiopulmonar (+2,48 ml/min-1/kg-1) y de la movilidad (+50,05 m) en comparación con el entrenamiento de resistencia solo [3].
En pacientes con IC-FEp, tres meses de entrenamiento combinado de resistencia aeróbica (MDT: 50-70% VO2 pico) en combinación con un entrenamiento moderado de fuerza dinámica (50-60% “1-repetición máxima” [1RM]) produjeron un aumento significativo del VO2 pico (+3,3 ml/min-1/kg-1) y una mejora de la función diastólica determinada ecocardiográficamente en comparación con un grupo de control no activo [10].
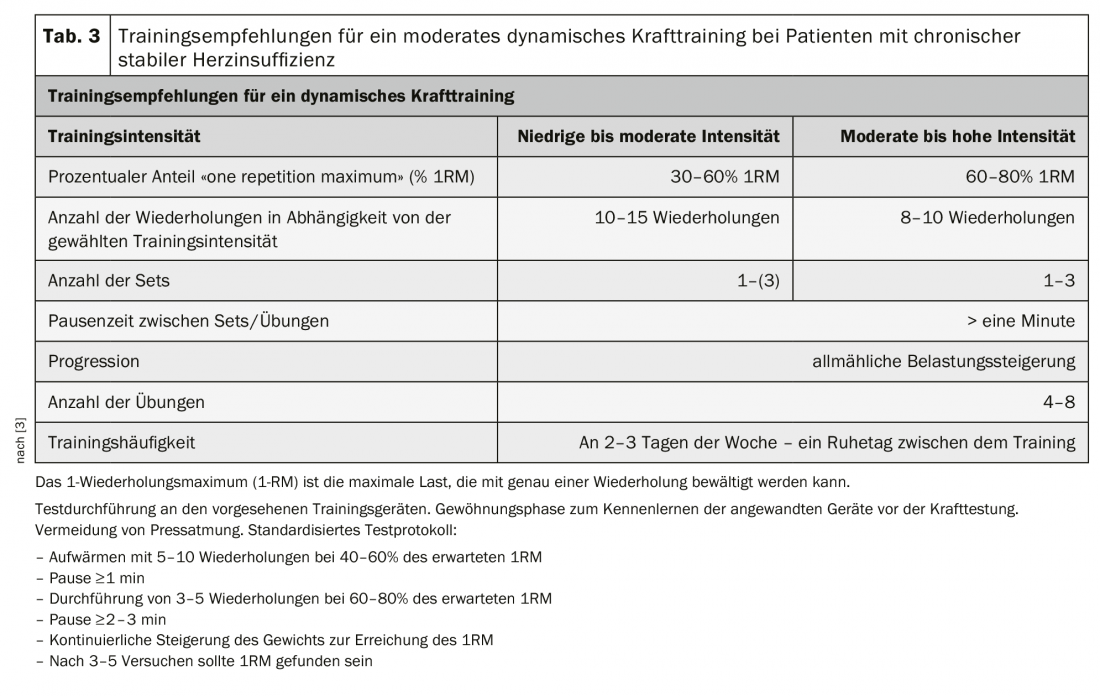
Por lo tanto, se recomienda el entrenamiento de fuerza dinámica con una intensidad de baja a moderada y un componente isométrico bajo como complemento del entrenamiento de resistencia aeróbica tanto en pacientes con IC-FEr como con IC-FEp [3]. Una introducción suave al entrenamiento de fuerza con una intensidad muy baja, un número reducido de repeticiones y una velocidad de movimiento lenta sirve para aprender y practicar la ejecución correcta de los ejercicios y la respiración. Debe evitarse a toda costa la respiración entrecortada con los labios cerrados. Los pacientes deben inspirar y espirar lentamente con la boca abierta al ritmo del movimiento. El entrenamiento de fuerza debe iniciarse con una carga de baja a moderada <30-50 1RM. Con una buena tolerancia al ejercicio, la intensidad puede aumentarse gradualmente de forma individual en el transcurso del programa de entrenamiento [3] (Tab. 3).
Literatura:
- Ponikowski P, Voors AA, Anker SD, et al.: 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Desarrollado con la contribución especial de la Asociación de Insuficiencia Cardiaca (HFA) de la ESC. Eur J Heart Fail 2016; 18: 891-975.
- Asociación Médica Alemana (BÄK), Asociación Nacional de Médicos del Seguro de Enfermedad Obligatorio (KBV), Asociación de las Sociedades Médicas Científicas (AWMF). Directriz nacional sobre la insuficiencia cardíaca crónica – versión larga, 3ª edición. Versión 2. 2019 [citado: 17-06-2020]; doi: 10.6101/AZQ/000467. www.herzinsuffizienz.versorgungsleitlinien.de.
- S3 – Directriz sobre rehabilitación cardiaca (LL-KardReha) en la Europa de habla alemana, Alemania, Austria, Suiza (D-A-CH), Versión larga – Parte 1, 2019; Número de registro AWMF: 133/001, www.awmf.org.
- Tschöpe C, Birner C, Böhm M, et al.: Insuficiencia cardíaca con fracción de eyección preservada: tratamiento actual y estrategias futuras: Opinión de expertos en nombre del Núcleo del “Grupo de Trabajo de Insuficiencia Cardíaca” de la Sociedad Alemana de Cardiología (DKG). Clin Res Cardiol 2018; 107: 1-19.
- Orimoloye OA, Kambhampati S, Hicks AJ, et al: Una mayor forma física cardiorrespiratoria predice la supervivencia a largo plazo en pacientes con insuficiencia cardiaca y fracción de eyección preservada: el Proyecto Henry Ford de Pruebas de Ejercicio (FIT). Arch Med Sci 2019; 15: 350-358.
- Tucker WJ, Haykowsky MJ, Seo Y, et al: Deterioro de la tolerancia al ejercicio en la insuficiencia cardiaca: Papel de la morfología y la función del músculo esquelético. Curr Heart Fail Rep 2018; 15: 323-331.
- Fukuta H, Goto T, Wakami K, et al: Efectos del entrenamiento con ejercicios sobre la función cardiaca, la capacidad de ejercicio y la calidad de vida en la insuficiencia cardiaca con fracción de eyección preservada: un metaanálisis de ensayos controlados aleatorizados. Heart Fail Rev 2019; 24: 535-547.
- Ellingsen Ø, Hall M, Conraads V, et al: Entrenamiento en intervalos de alta intensidad en pacientes con insuficiencia cardiaca con fracción de eyección reducida. Circulation 2017; 135: 839-849.
- Gomes Neto M, Durães AR, Conceição LSR, et al: Entrenamiento interválico de alta intensidad frente a entrenamiento continuo de intensidad moderada sobre la capacidad de ejercicio y la calidad de vida en pacientes con insuficiencia cardiaca con fracción de eyección reducida: Una revisión sistemática y metaanálisis. Int J Cardiol 2018; 261: 134-141.
- Edelmann F, Gelbrich G, Düngen HD, et al: El entrenamiento con ejercicios mejora la capacidad de ejercicio y la función diastólica en pacientes con insuficiencia cardiaca con fracción de eyección preservada: resultados del estudio piloto Ex-DHF (Entrenamiento con ejercicios en insuficiencia cardiaca diastólica). J Am Coll Cardiol 2011; 58: 1780-1791.
PRÁCTICA GP 2020; 15(9): 11-16