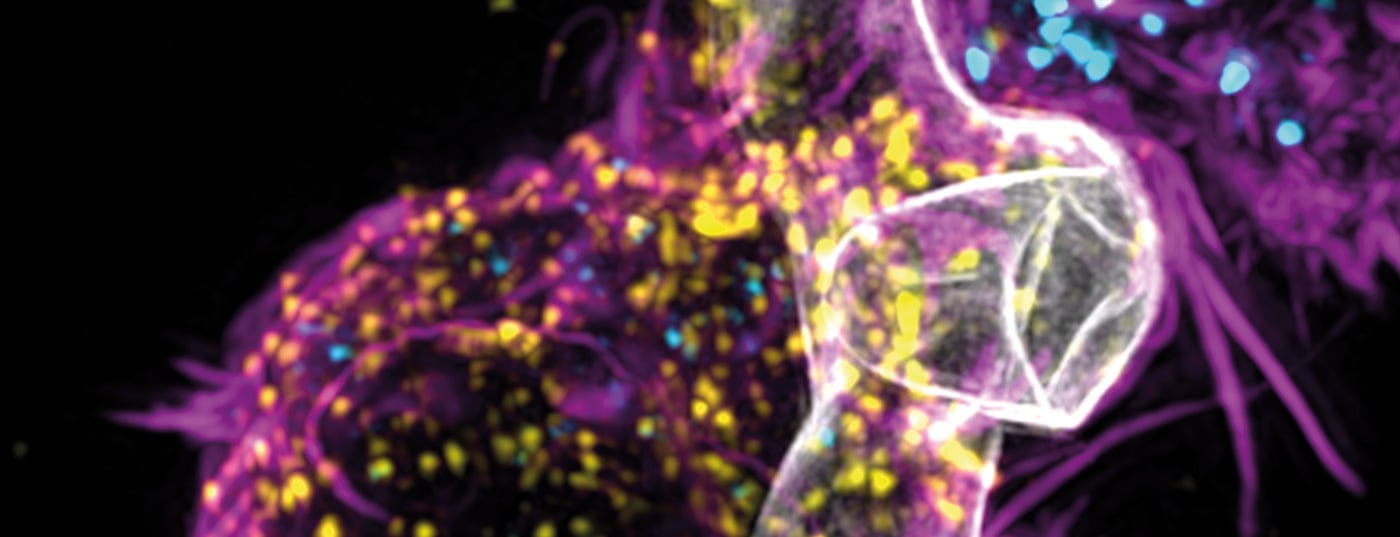
El Aspergillus fumigatus es un moho común relativamente inofensivo si usted tiene un buen sistema inmunológico. Sin embargo, en las personas cuyo sistema inmunitario está muy debilitado -por ejemplo, tras la quimioterapia o los trasplantes de médula ósea- puede provocar infecciones graves, incluso mortales. El Aspergillus fumigatus también puede afectar a la función pulmonar junto con la infección por COVID o gripe.
Las infecciones suelen manifestarse como aspergilosis pulmonar invasiva (API). Células inmunitarias adaptativas e innatas que responden al A. fumigatus responden, están presentes en el repertorio endógeno de los pacientes con IPA, pero son poco frecuentes y no pueden aislarse y expandirse de forma sistemática para la inmunoterapia adaptativa. Por ello, investigadores de Würzburg han diseñado genéticamente células T receptoras de antígenos quiméricos (Af-CAR) específicas de A. fumigatus y han demostrado su capacidad para conferir reactividad antifúngica en modelos preclínicos in vitro e in vivo [1].
Gracias a la modificación genética, las defensas inmunitarias del propio organismo contra este tipo de moho se activan mejor y protegen con mayor eficacia. Con los receptores de antígenos quiméricos (CAR), las células T pueden reconocer mejor la estructura específica del moho y destruirlo liberando determinadas sustancias mensajeras endógenas.
El desarrollo y la aplicación clínica de las terapias con células CAR-T se han establecido en las enfermedades tumorales desde hace años. Las células inmunitarias de los pacientes se reprograman para equiparlas específicamente para destruir las células cancerosas. El receptor de antígeno quimérico ayuda a las células T a reconocer y eliminar las células cancerosas. Sin embargo, las células T con los CAR específicos del Aspergillus fumigatus (Af-CAR) no sólo actúan directamente contra el hongo, sino también indirectamente. Así, se ha observado en modelos preclínicos de laboratorio que las células Af-CAR-T son capaces de llegar al lugar de la infección fúngica y controlar el reclutamiento y la activación de células adicionales del sistema inmunitario del organismo. En concreto, las células Af-CAR-T activan los macrófagos y potencian así el efecto del sistema inmunitario contra el moho, escriben los autores.

Mayor eficacia antifúngica
Los científicos generaron un CAR dirigido al dominio AB90-E8, que reconoce un antígeno proteico conservado en la pared celular de las hifas de A. fumigatus. Las células T que expresan Af-CAR reconocieron cepas de A. fumigatus y aislados clínicos y ejercieron un efecto antifúngico directo contra las hifas de A. fumigatus.
En concreto, las células CD8+ Af-CAR-T liberaron perforina y granzima B y dañaron las hifas de A. fumigatus. Las células Af-CAR-T CD8+ y CD4+ produjeron citocinas que activaron a los macrófagos para potenciar el efecto antifúngico. En un modelo in vivo de IPA en ratones inmunodeprimidos, las células Af-CAR-T CD8+ activaron las células inmunitarias innatas y redujeron la carga fúngica en el pulmón. La transferencia adaptativa de células Af-CAR-T CD8+ dio lugar a una mayor eficacia antifúngica en comparación con las células Af-CAR-T CD4+ y mejoró la supervivencia global.
En conjunto, el estudio ilustra el potencial de las células T modificadas genéticamente para el tratamiento de enfermedades infecciosas agresivas difíciles de controlar con la terapia antimicrobiana convencional y respalda el desarrollo clínico de la terapia celular Af-CAR-T para el tratamiento de la IPA- Los investigadores de Würzburg desean ahora aplicar y evaluar la terapia celular Af-CAR-T para el tratamiento de infecciones causadas por Aspergillus fumigatus en ensayos clínicos iniciales.
Literatura:
- Las células T CAR dirigidas contra Aspergillus fumigatus son eficaces en el tratamiento de la aspergilosis pulmonar invasiva en modelos preclínicos. Journal Science Translational Medicine 2022; doi: 10.1126/scitranslmed.abh1209.
InFo NEUMOLOGÍA Y ALERGOLOGÍA 2022, 4(4): 25