El tratamiento de las infecciones urinarias depende de si se trata de una infección sin complicaciones o complicada. Por lo tanto, una anamnesis cuidadosa y una clarificación son indispensables. La cistitis no complicada en una mujer puede abordarse sin antibióticos a modo de prueba, siempre que no haya síntomas graves, porque la tasa de curación espontánea es del 25-40%. La terapia antibiótica debe tener en cuenta la creciente resistencia. Se recomienda un examen urológico en caso de infecciones urinarias complicadas y recurrentes y para todas las infecciones urinarias en los hombres.
Las infecciones del tracto urinario son comunes y ocurren independientemente del sexo y a cualquier edad. Se muestran tres periodos de vida con mayor incidencia. En los lactantes (m > w), los defectos de lubricación y las malformaciones anatómicas aún no reconocidas son motivos de un mayor número de infecciones urinarias. El segundo pico de edad se encuentra en los adultos jóvenes sexualmente activos, por lo que aquí se ven afectadas principalmente las mujeres y, con menor frecuencia, los hombres homosexuales. El tercer pico se produce en la edad avanzada, cuando cambios anatómicos como la atrofia de la mucosa y el cistocele en las mujeres y la hiperplasia prostática en los hombres favorecen las infecciones urinarias.
Dependiendo del grupo de pacientes, una infección del tracto urinario limitada a la vejiga puede tratarse con antibióticos sin más diagnóstico o requiere una aclaración adicional. Para ello, se crearon los términos infecciones urinarias no complicadas y complicadas (Tab. 1).

Dado que las infecciones urinarias están causadas en la gran mayoría de los casos por bacterias (las cistitis víricas causadas por adenovirus, citomegalovirus o poliomavirus son muy raras), la mayoría de los antibióticos utilizados en medicina humana se emplean para tratar las infecciones urogenitales. Debido a la creciente resistencia, es importante un uso responsable de los antibióticos y, sobre todo, evitar terapias innecesarias.
No se tratará aquí el seguimiento y la terapia de la bacteriuria indicada durante el embarazo.
Cistitis no complicada
Las mujeres jóvenes suelen padecer cistitis. Se producen con una incidencia de 50 infecciones urinarias por cada 100 mujeres al año. Los factores de riesgo son las relaciones sexuales, el uso de espermicidas, las infecciones urinarias previas y la predisposición familiar. Los síntomas leves pueden tratarse sintomáticamente con bebida abundante, baños de asiento calientes, antiinflamatorios y anticolinérgicos, ya que la infección se cura espontáneamente en siete días en el 25-40% de los casos [1,2]. Fitoterapia con hojas de gayuba (Uvae ursi folium, por ejemplo Arkocaps
®
gayuba, Impuls® grageas de vejiga y riñón, Lapidar 5®, Lapiflu®, Demonatur® grageas de vejiga y riñón) pueden utilizarse adicionalmente durante una semana como máximo. Las hojas de gayuba ejercen su efecto a través de la arbutina que contienen, que se transforma en el hígado y se excreta en la orina como un complejo de hidroquinona. Las bacterias presentes en la cistitis escinden el complejo de hidroquinona y toman la hidroquinona liberada, lo que desestabiliza su membrana celular y, por tanto, las mata [3]. Si los síntomas son graves o persistentes, pueden prescribirse antibióticos sin necesidad de realizar más diagnósticos (es decir, sin urocultivo, ecografía, etc.). La elección del antimicrobiano se discutirá más adelante.
En las mujeres posmenopáusicas, la carencia de estrógenos provoca atrofia de la mucosa vaginal y cambios en el pH local. Esto conduce a la reducción de los lactobacilos, cuyo lugar es ocupado por bacterias de la flora intestinal. Esta proximidad aumenta significativamente la tasa de infecciones urinarias. En hasta el 50% de las mujeres mayores se encuentran bacterias en la orina (bacteriuria), pero no es necesario tratarla si no hay síntomas y la situación metabólica es estable [4]. Una excepción es la bacteriuria previa a una cirugía urogenital traumática y durante el embarazo, en cuyo caso está indicada la terapia antibiótica.
La cistitis sintomática que requiere tratamiento se da en mujeres posmenopáusicas con una incidencia de siete infecciones urinarias por cada 100 pacientes al año. Si no hay alteraciones genitales (descensos, cistocele, etc.) que puedan causar un problema de orina residual, también se puede suponer una cistitis no complicada en este grupo de pacientes y se puede iniciar la terapia sin más diagnósticos.
En la mayoría de los casos, los hombres presentan una cistitis complicada, por lo que siempre está indicado un esclarecimiento diferenciado en este grupo de pacientes. Esto incluye una evaluación de la uretritis si se sospecha el diagnóstico, un examen físico y digital-rectal, un análisis de orina incluido. Cultivo de orina y ecografía de orina residual. Es importante detectar la inflamación concomitante de los anexos, es decir, la prostatitis o la epididimitis, ya que la elección del antibiótico y la duración de la terapia antibiótica, así como las medidas terapéuticas de acompañamiento, cambian en función de la afectación del órgano. En el caso agudo suele estar ya indicada una presentación urológica, sin duda con prontitud para excluir patologías orgánicas.
Cistitis complicada
Si la cistitis no complicada no se cura y existen factores de complicación, el diagnóstico es esencial. Esto incluye un examen físico, especialmente urogenital, un análisis de orina que incluya un urocultivo y una ecografía del aparato genitourinario para evaluar la orina residual y el tracto urinario superior. Para una recogida de orina lo más limpia posible resp. para evitar la contaminación con la piel y la fora vaginal, deben observarse los siguientes factores: Los hombres deben limpiar el glande del pene con agua después de retraer el prepucio, las mujeres deben separar los labios y limpiar el meato uretral también con agua. Una orina de chorro medio obtenida de este modo es suficiente para el diagnóstico en la mayoría de los casos.
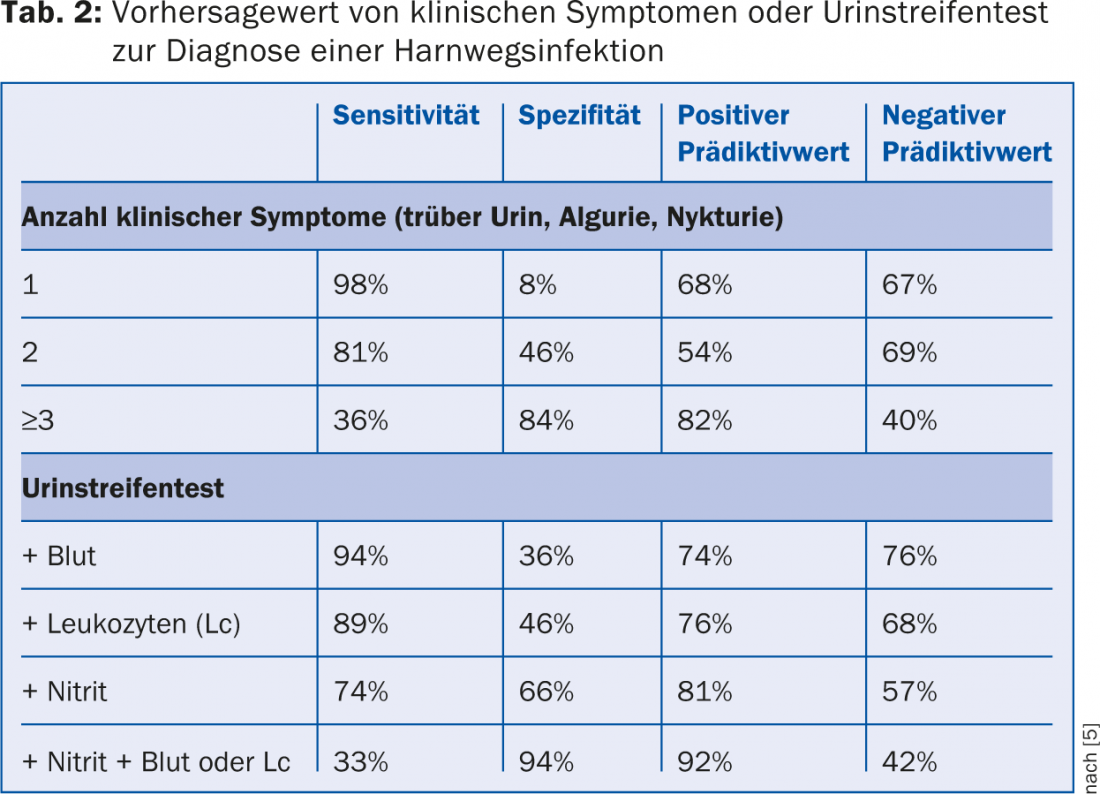
Una prueba de tiras de orina (por ejemplo, la prueba Combur®) no es suficiente para la cistitis complicada [4], ya que la especificidad y la sensibilidad para diagnosticar una infección del tracto urinario con una prueba de tiras de orina son insuficientes, especialmente en casos poco claros con respecto a los síntomas (Tab. 2) [5]. El urocultivo cuantitativo con identificación de patógenos y pruebas de sensibilidad a los antibióticos es un requisito previo indispensable para el éxito del tratamiento de las infecciones urinarias complicadas y recurrentes. Los gérmenes uropatógenos (especialmente E. coli) pueden causar síntomas incluso con recuentos de patógenos de 103-104/ml en la orina del chorro medio [6], por lo que los medios de cultivo por inmersión (límite de detección >104/ml) son a veces insuficientes. Por otro lado, la detección de enterococos y estreptococos del grupo B en la orina del chorro medio no suele ser reproducible en la orina recogida de forma estéril mediante catéter [6], por lo que debe considerarse con precaución como una infección del tracto urinario e interpretarse más bien como una contaminación.
En caso de anomalías en el examen, por ejemplo, un trastorno renal de salida de la orina, cálculos renales, orina residual superior a 100 ml, una masa en la vejiga, cistocele o descensos, está indicada una presentación urológica para un diagnóstico más profundo que incluya una cistoscopia.
Pielonefritis
Si, además de cistitis, hay dolor en el flanco, dolor pulmonar renal palpable y/o fiebre, debe suponerse una pielonefritis. En los hombres, la epididimitis o la prostatitis también deben descartarse si hay fiebre. Si se sospecha una pielonefritis, están indicados en todos los casos un urocultivo y una ecografía para excluir una obstrucción del flujo urinario y un absceso renal del riñón afectado y para descartar orina residual. En caso de urosepsis (tab. 3) o de fiebre persistente durante la terapia antibiótica, está indicada la hospitalización para una terapia antibiótica parenteral y la derivación de la orina mediante sondaje. Del mismo modo, la epididimitis aguda o la prostatitis en los hombres deben ser aclaradas por un especialista.

Diagnóstico tras cirugía urogenital y cateterismo
Las infecciones urogenitales nosocomiales son frecuentes y tienen un espectro de patógenos ligeramente diferente al de las infecciones urinarias adquiridas fuera del hospital. Aquí se encuentran con más frecuencia Pseudomonas y Serratia, así como gérmenes multirresistentes como E. coli y Klebsiella portadoras de BLEE, por lo que es importante realizar un urocultivo antes de iniciar el tratamiento antibiótico.
Tras una intervención quirúrgica urogenital y poco tiempo después de un sondaje pasivo, la prueba de la tira reactiva de orina es inadecuada para el diagnóstico o la exclusión de la cistitis. Las lesiones en el tracto urogenital (especialmente tras una RTUP o una RTUV) provocan leucocituria y hematuria incluso sin infección bacteriana, por lo que la prueba resulta inútil. Además, una detección positiva o negativa de nitritos no es un buen indicador a favor o en contra de un evento infeccioso.
Infección urinaria en usuarios de sondas
Los pacientes con catéteres horizontales en el tracto urogenital deben conocer algunas características especiales. Tanto una sonda transuretral como una sonda permanente suprapúbica (Zystofix) y una nefrostomía provocan la colonización bacteriana de la vejiga urinaria y de la vejiga, respectivamente, incluso si se observan las normas higiénicas más estrictas. del riñón. La incidencia de colonización es del 3-10% por día de estancia del catéter [7]. Después de 30 días, el tracto urinario está así colonizado bacteriológicamente en prácticamente todos los pacientes. La colonización bacteriana asintomática no requiere tratamiento. Se hace una excepción antes de una intervención quirúrgica en el aparato urogenital; en este caso, la terapia antibiótica se inicia un día antes de la operación. En caso de molestias como dolor abdominal bajo o en el costado, fiebre, epididimitis o empeoramiento del estado general, es necesario realizar un urocultivo a partir de orina fresca (no de la bolsa del catéter) y asegurar una derivación urinaria continua (si es necesario, cambiar el catéter en caso de disfunción, sin suministro con válvula).
Si la situación lo permite, el tratamiento antibiótico específico sólo se administra después de que se haya detectado el patógeno en el urocultivo y se haya comprobado la resistencia. Si es necesario (síntomas graves, fiebre), se lleva a cabo una terapia antibiótica calculada tras obtener el urocultivo, que se ajusta tras recibir la prueba de resistencia. Lo ideal es cambiar el catéter con la terapia antibiótica adecuada a la sensibilidad, ya que las bacterias de la biopelícula producida pueden eludir la terapia antibiótica. Las sondas ureterales (pigtails, catéteres en doble J) no provocan un aumento de las infecciones urinarias, pero complican el diagnóstico y el tratamiento. Al igual que ocurre con las sondas permanentes, el cuerpo extraño suele provocar leucocituria y eritrocituria, lo que hace inútiles los análisis de orina con tira reactiva. Debido a la conexión abierta de la vejiga al riñón, es más probable que una cistitis con una sonda ureteral colocada provoque un ascenso de gérmenes y, por tanto, una pielonefritis. También aquí ciertas bacterias forman biopelículas, por lo que es necesario cambiar el catéter ureteral durante la terapia antibiótica.
Terapia antibiótica y seguimiento
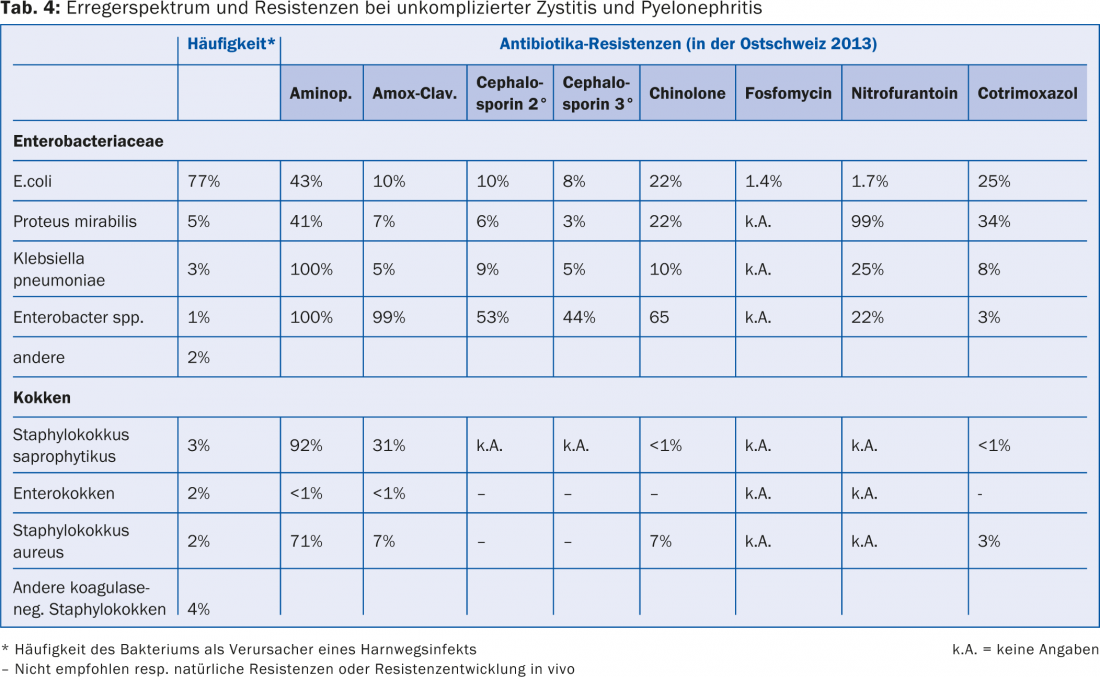
La terapia antibiótica empírica debe basarse siempre en el espectro de gérmenes esperado y en la situación de las resistencias. La tabla 4 enumera los patógenos más comunes de la cistitis no complicada adquirida en la comunidad y su situación de resistencia a los antibióticos más importantes en la Suiza oriental en 2013 (según www.anresis.ch).
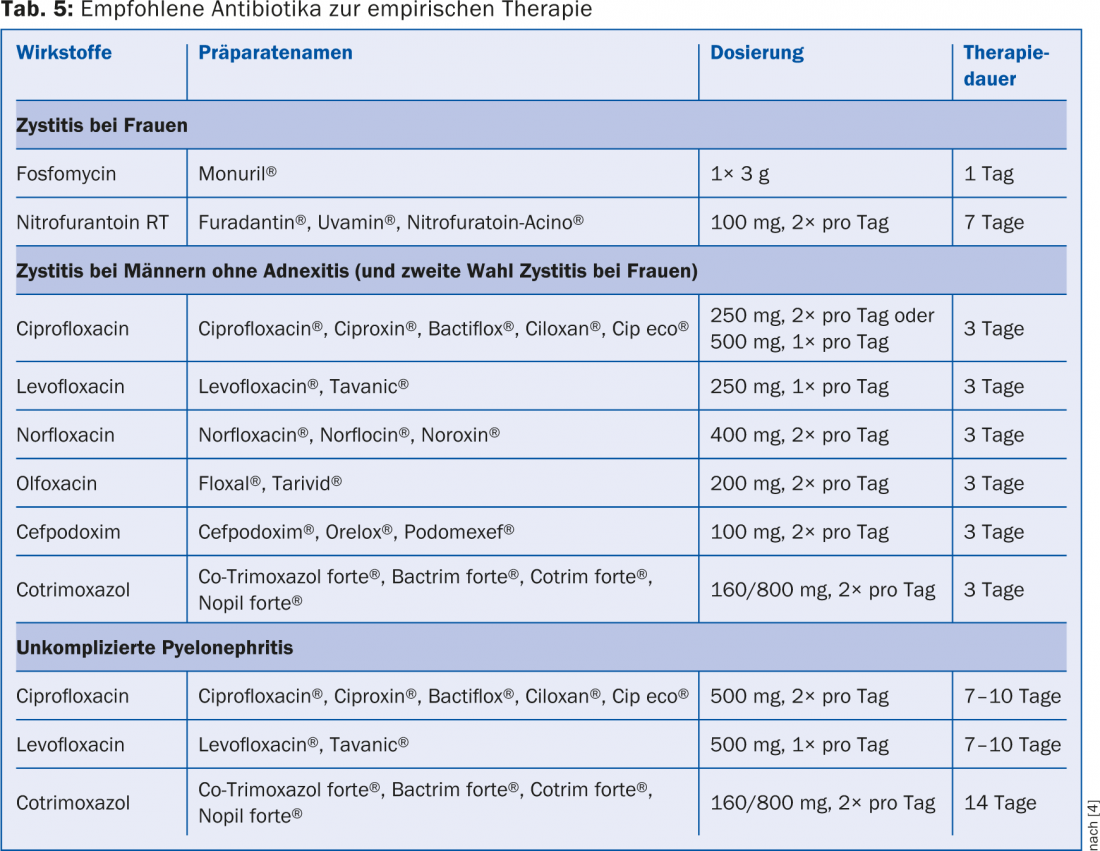
Las quinolonas (por ejemplo, ciprofloxacina, norfloxacina, ofloxacina, levofloxacina) y las cefalosporinas (por ejemplo, cefuroxima, cefaclor, cefprozil, cefixima, cefpodoxima) no se recomiendan como terapia de primera elección debido a su efecto sobre la flora intestinal fisiológica y al aumento de la resistencia con la inducción de gérmenes multirresistentes. Asimismo, la resistencia al cotrimoxazol es cada vez más evidente, por lo que la nitrofurantoína y la fosfomicina se han vuelto a utilizar cada vez más en los últimos años para el tratamiento de la cistitis. Como ambos agentes no son transmisores tisulares, no pueden utilizarse en pielonefritis, prostatitis o epididimitis. Sin embargo, en las cistitis no complicadas sin fiebre, lo ideal es una dosis única de fosfomicina de 3 g o tres días de tratamiento con nitrofurantoína. Los antibióticos recomendados para la terapia empírica de una infección urinaria se muestran en la tabla 5 [4].
El seguimiento del éxito de la terapia sólo está indicado si los síntomas persisten durante 48-72 horas y debe realizarse entonces un urocultivo. La persistencia de leucocituria y eritrocituria en el análisis de tira de orina unos días después de la terapia antibiótica no son prueba de la persistencia de la infección urinaria.
Profilaxis
La cistitis recurrente se define como tres o más infecciones urinarias sintomáticas al año. Las medidas profilácticas más importantes para las infecciones urinarias de repetición en las mujeres se resumen en la tabla 6. La profilaxis con arándanos rojos está muy extendida, aunque los estudios sobre su eficacia son contradictorios. In vitro, se demostró la reducción de la adherencia bacteriana al unirse a los pili de E. coli y suprimir la expresión de pili. Las proantocianidinas han sido identificadas como un ingrediente eficaz de los arándanos rojos, pero sólo son detectables en la orina en cantidades muy pequeñas tras el consumo de productos a base de arándanos rojos. Se habla de un efecto de las proantocianidinas sobre la flora intestinal fisiológica, según el cual ésta es menos “virulenta” en caso de colonización de la vejiga urinaria y no desencadena cistitis [8]. Esto significaría que sólo la profilaxis constante a largo plazo con productos de arándano rojo tendría efecto y no sólo el tratamiento en caso de síntomas. Sin embargo, los pacientes suelen interrumpir la profilaxis a largo plazo, entre otras cosas por los costes que conlleva.

Uro-Vaxom® es una inmunobioterapia consistente en un lisado bacteriano liofilizado de 18 cepas de E. coli uropatógenas. Estimula los linfocitos T, induce la producción de interferón endógeno y aumenta los niveles de IgA secretora en la orina. Varios estudios doble ciego han demostrado una reducción de los episodios de infección urinaria causados por E.coli [9,10].
En mujeres jóvenes sexualmente activas con cistitis recurrente, el valor de la cistoscopia y la evaluación del tracto urinario superior son controvertidos. Sin embargo, en las mujeres mayores con infecciones urinarias repetidas, la cistoscopia siempre forma parte de la exploración urológica complementaria, como en los hombres con una infección urinaria y como en cualquier macrohematuria.
CONCLUSIÓN PARA LA PRÁCTICA
- En la cistitis no complicada, si los síntomas son leves, se puede esperar al proceso de curación espontánea y administrar únicamente terapia sintomática, ya que la infección se cura espontáneamente en siete días en el 25-40% de los casos.
- Un examen urológico está indicado en las cistitis complicadas y recurrentes. En los hombres, toda infección urogenital debe aclararse urológicamente.
- La prueba de la tira reactiva de orina no siempre es fiable para diagnosticar una infección urinaria. La leucocituria y la hematuria pueden detectarse incluso sin una infección bacteriana, especialmente con un catéter en el sistema urogenital (catéter permanente, stent ureteral/pigtail) y tras operaciones en el sistema urogenital.
- Las sondas urinarias están prácticamente siempre colonizadas bacteriológicamente al cabo de 30 días (tasa de colonización del 3-10% al día). Sin síntomas, no hay indicación de examen, recogida de urocultivo o terapia.
Literatura:
- Christiaens TC, et al: Ensayo controlado aleatorio de nitrofurantoína frente a placebo en el tratamiento de la infección urinaria no complicada en mujeres adultas. Br J Gen Pract 2002; 52(482): 729-734.
- Ferry SA, et al: La evolución natural de la infección del tracto urinario inferior no complicada en mujeres ilustrada por un estudio aleatorizado controlado con placebo. Scand J Infect Dis 2004; 36(4): 296-301.
- Siegers C, et al: Desconjugación bacteriana de la arbutina por Escherichia coli. Fitomedicina 2003; Suppl 4:58-60.
- Wagenlehner FME, et al: Epidemiología, diagnóstico, terapia y gestión de las infecciones bacterianas no complicadas del tracto urinario adquiridas en la comunidad en pacientes adultos. 2010. directriz S3 registro AWMF nº 043/044 Infecciones del tracto urinario.
- Little P, et al: Varillas reactivas y algoritmos de diagnóstico en la infección urinaria: desarrollo y validación, ensayo aleatorio, análisis económico, cohorte observacional y estudio cualitativo. Health Technol Assess 2009; 13(19): iii-iv, ix-xi, 1-73.
- Hooton TM, et al: Cultivo de orina del chorro medio miccional y cistitis aguda en mujeres premenopáusicas. N Engl J Med 2013; 369(20): 1883-1891.
- Warren JW: Infecciones del tracto urinario asociadas al catéter. Infect Dis Clin North Am 1997; 11(3): 609-622.
- Hisano M, et al: Los arándanos y la prevención de las infecciones del tracto urinario inferior. Clinics 2012; 67(6): 661-667.
- Bauer HW, et al: Prevención de las infecciones urinarias recurrentes con fracciones inmunoactivas de E. coli: un metaanálisis de cinco estudios doble ciego controlados con placebo. Int J Antimicrob Agents 2002; 19(6): 451-456.
- Bauer HW, et al: Estudio multicéntrico doble ciego a largo plazo de un extracto de Escherichia coli (OM-89) en pacientes femeninas con infecciones recurrentes del tracto urinario. Eur Urol 2005; 47(4): 542-548, discusión 548.
PRÁCTICA GP 2014; 9(10): 15-20











