Las lesiones de la mucosa pueden tener causas localizadas, pero también pueden ser síntomas de enfermedades sistémicas. Así, los cambios en la mucosa oral son también características de muchas enfermedades cutáneas y dermatosis infecciosas, entre otras.
Como órgano inmunológico, la cavidad oral forma un complejo circuito biológico funcional y está implicada en muchas enfermedades [1].
Suele afectar a pacientes de edad avanzada
Como muestra un estudio epidemiológico de Dinamarca, las lesiones de la mucosa oral son especialmente frecuentes en la población anciana [2]. El 75% de los sujetos examinados (n=668, 65-95 años) presentaban una o más lesiones de la mucosa. La varicosis lingual (28,3%) fue la más frecuente, seguida de la gingivoestomatitis (12,7%), la candidiasis (11,8%) y la lengua partida (9,1%). Además de un examen médico, se midió el flujo salival en estados estimulados y no estimulados y se realizó una entrevista sobre la boca seca (xerostomía), así como sobre el consumo de tabaco y alcohol.
La mayoría de las veces, la manifestación de las lesiones estaba asociada al tabaquismo y a la xerostomía. La varicosis era más frecuente en sujetos con enfermedades sistémicas y uso regular de medicamentos, especialmente si eran preparados contra enfermedades cardiovasculares. Los trastornos de la lengua dividida y la atrofia de la mucosa oral se correlacionaron positivamente con el sexo femenino, la sequedad de boca (xerostomía) y la escasa secreción salival no estimulada. La candidiasis oral mostró correlaciones positivas con la edad, el sexo masculino, el tabaquismo, la enfermedad >3, el uso regular de medicamentos, el bajo índice de flujo salival y se produjo típicamente en el contexto de gingivoestomatitis, lengua bífida, atrofia de la mucosa oral y glositis rómbica mediana.
La detección precoz es crucial
Las lesiones de la mucosa oral mencionadas son cambios benignos, que tienen una prevalencia de entre el 6 y el 62% en todos los grupos de edad [3]. La detección y el tratamiento precoces tienen un efecto favorable sobre el pronóstico y el riesgo de secuelas malignas. Además de una inspección y una anamnesis cuidadosas, las biopsias y los análisis microbiológicos pueden ser herramientas diagnósticas informativas para acotar los factores etiológicos, por lo que un diagnóstico precoz aumenta las posibilidades de tratamiento, especialmente en el caso de lesiones premalignas o malignas [3].
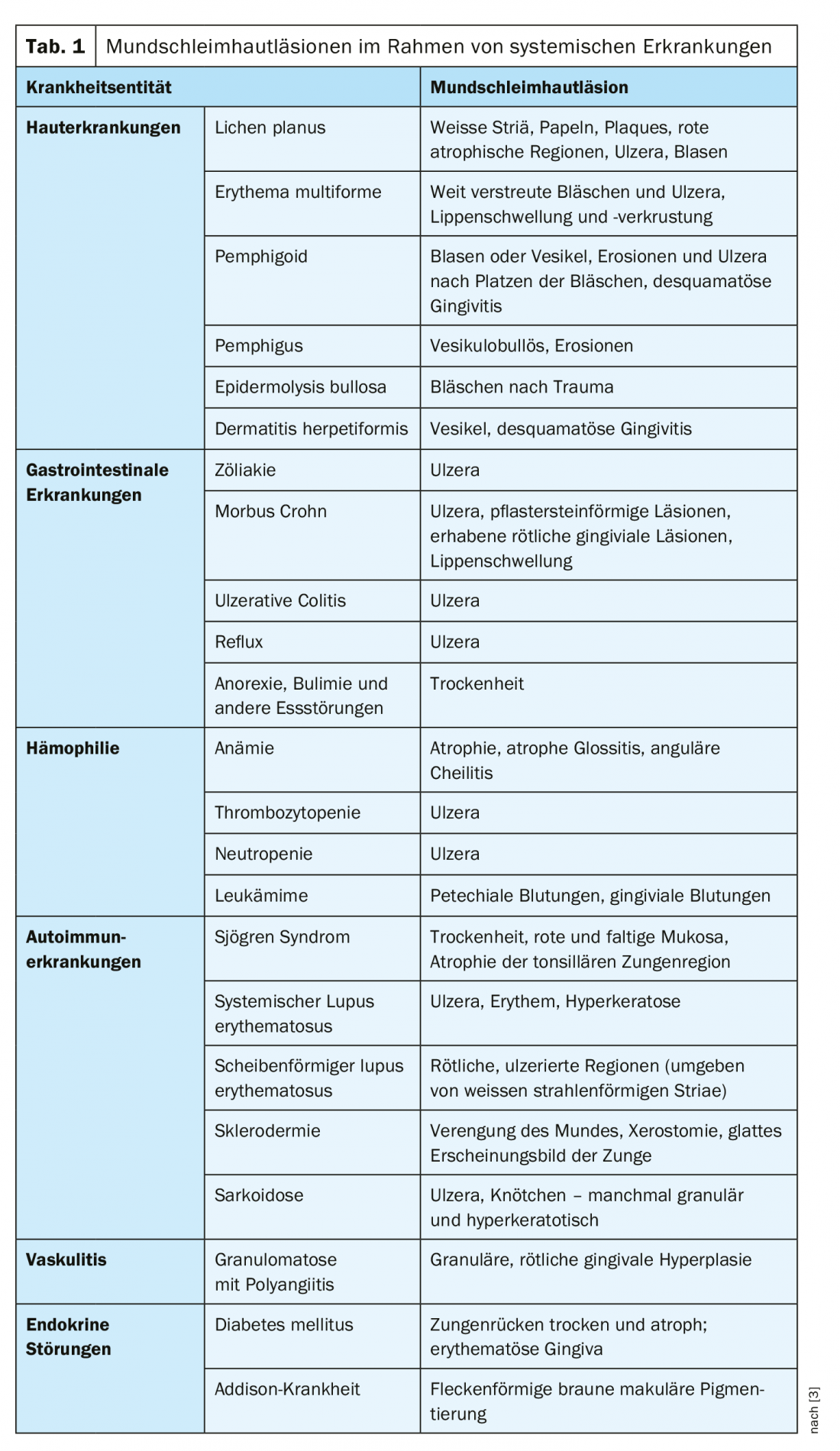
Los cambios en la mucosa oral pueden deberse a causas localizadas o sistémicas de la enfermedad [2,3]. Además de las enfermedades cutáneas (por ejemplo, liquen plano, eritema multiforme, penfigoide, pénfigo, epidermólisis bullosa, dermatitis herpetiforme), éstas pueden incluir trastornos gastrointestinales, hemofilia, enfermedades autoinmunes, vasculitis o trastornos endocrinos (Tabla 1 ). En total, hay más de 200 enfermedades asociadas a lesiones de la mucosa oral [3]. Entre los factores locales, la irritación mecánica o los traumatismos se encuentran entre las causas más comunes. La carencia de ciertos nutrientes también puede provocar lesiones en la mucosa.
Posibles causas virales
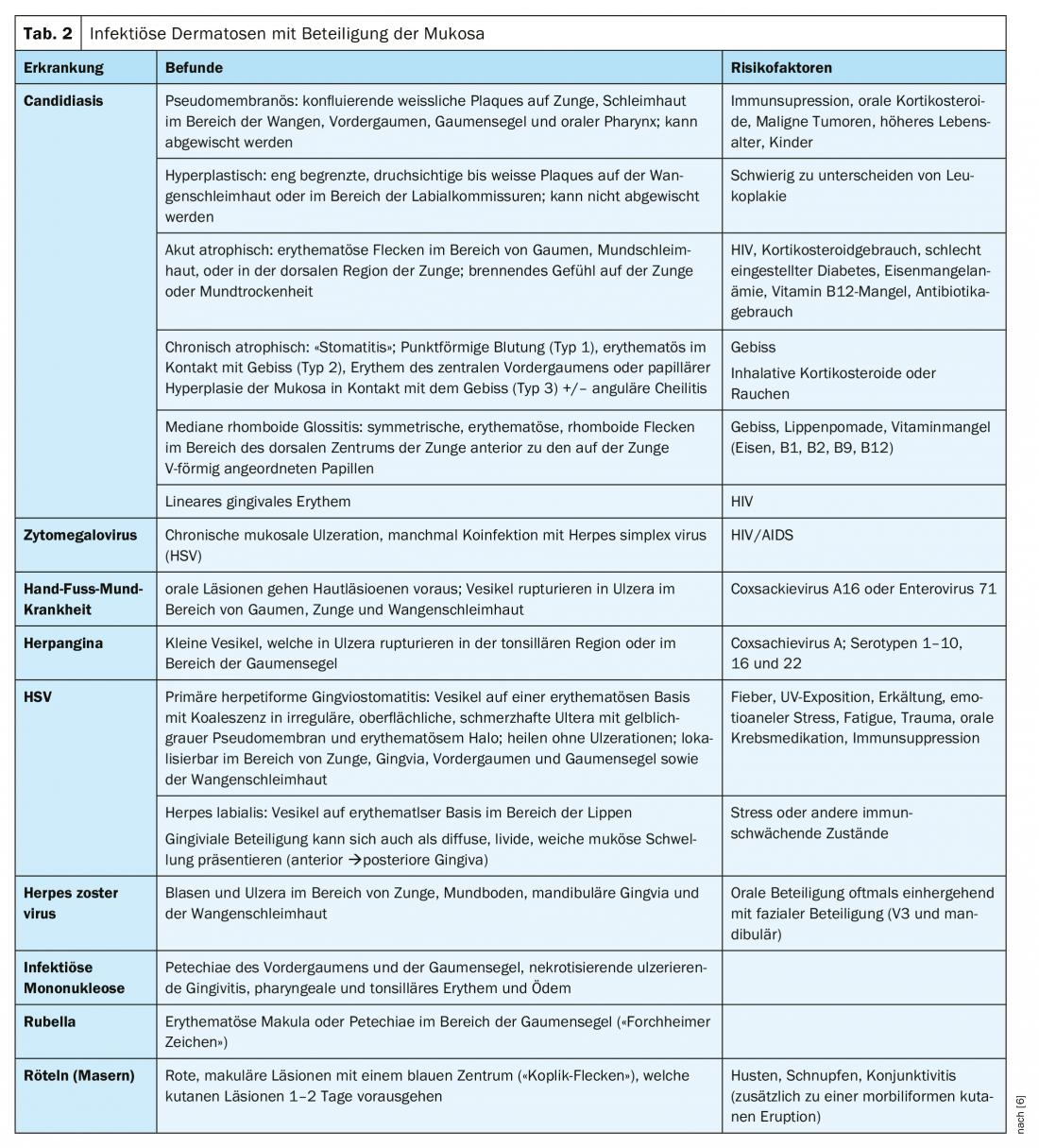
Algunas lesiones de la mucosa oral se producen casi exclusivamente en personas con un sistema inmunitario debilitado [4]. A menudo son cambios asintomáticos sin potencial maligno [5]. Deben aclararse y tratarse los factores inmunosupresores subyacentes [5]. Estas lesiones de la mucosa oral incluyen la leucoplasia vellosa oral [3]. Se trata de un síntoma de reactivación del virus de Epstein-Barr, en el que la leucoplasia puede localizarse típicamente en la parte posterior de la lengua (bilateral, de color blanquecino, superficie ondulada en forma de lámina) [4]. Las características clásicas de las leucoplasias vellosas orales son placas blanquecinas laterales en la mucosa oral bucal y en el borde de la lengua [5]. La mayoría de las veces, esta afección es asintomática y no requiere tratamiento. Sin embargo, la leucoplasia vellosa oral puede estar asociada a una infección secundaria por Candida. La candidiasis es una de las dermatosis infecciosas más frecuentes asociadas a las malformaciones de la mucosa oral (tabla 2).
El virus del herpes simple puede provocar eritema multiforme, una enfermedad mucocutánea inmunomediada aguda y recurrente (Tab. 2) [6]. En aproximadamente el 70% de los casos, la mucosa oral está implicada, y los niños y adolescentes suelen verse afectados [6]. Lo más frecuente es la afectación de la mucosa de la zona de la lengua, así como de las mejillas de la gingiva, con lesiones que aparecen en forma de máculas edematosas y eritematosas, lesiones vesiculobullosas o erosiones [6]. El tratamiento suele ser sintomático y autolimitado. En la tabla 2 se ofrece una visión general de otras dermatosis infecciosas con afectación de la mucosa oral.
“Síndrome de la boca ardiente
El síndrome de boca ardiente (SBA) se caracteriza por sensaciones intraorales de quemazón y escozor, que afectan principalmente a la región lingual. Las formas primarias son de origen idiopático, las secundarias tienen una o más causas subyacentes [5]. El dolor urente que se produce en el contexto del SBA puede asociarse a importantes limitaciones en las funciones cotidianas y en la calidad de vida de los afectados.
Se recomienda el siguiente procedimiento de diagnóstico para las formas secundarias de SBA [5]: Anamnesis, examen de la cavidad bucal, análisis de laboratorio (hemograma, incluidos parámetros hematológicos; hierro, absorción de hierro; vitaminas B1, B2, B6, B12, D3 y folato; zinc; TSH; glucosa, HbA1c). Un estudio realizado por la Clínica Mayo (EE.UU.) en una muestra de 70 pacientes de concluyó que la xerostomía estaba presente en el 28,6% de los casos y que el 24,3% de todos los pacientes eran portadores de dentadura postiza [5].
La fisiopatología del SBA primario aún no se ha dilucidado por completo [7]. Las intervenciones terapéuticas más utilizadas incluyen los antidepresivos tricíclicos, el ácido α-lipoico, el clonazepam y la terapia cognitivo-conductual [7]. La educación del paciente y la vigilancia del dolor son factores importantes [7].
Literatura:
- Fistarol SK, Itin PH: La mucosa oral como espejo de las enfermedades sistémicas. Dermatólogo 2009; 60: 866-877. DOI 10.1007/s00105-009-1802-5 http://doc.rero.ch/record/313979/files/105_2009_Article_1802.pdf.
- Lynge Pedersen AM, et al: Lesiones de la mucosa oral en personas mayores: relación con la secreción salival, las enfermedades sistémicas y los medicamentos, Primera publicación: 07 de marzo de 2015 https://doi.org/10.1111/odi.12337
- Willberg J, Välimaa H, Gürsoy M, Könönen E: Diagnóstico de la mucosa oral: Histología y microbiología – relevancia clínica. TANDLÆGEBLADET 2015; 119: nº 3. www.tandlaegebladet.dk/sites/default/files/articles-pdf/TB032015-184-197.pdf
- Slots J: Infecciones víricas orales en adultos. Periodontol 2000 2009; 49: 60-86.
- AAD: Problemas de las Diez Lenguas, CP1140017-1. Roy S. Rogers, III, MD, Profesor de Dermatología, Clínica Mayo, Facultad de Medicina.
- Ashack KA: Manifestaciones dermatológicas en la mucosa oral, The Dermatologist 2019; 15.07.2019, www.the-dermatologist.com/article/dermatologic-manifestations-oral-mucosa
- Moghadam-Sia S, Fazel N: Un enfoque diagnóstico y terapéutico del síndrome primario de boca ardiente. Clin Dermatol 2017; 35: 453-460.
PRÁCTICA DERMATOLÓGICA 2019; 29(6): 37-39