Los trastornos esquizofrénicos en la infancia y la adolescencia son enfermedades raras pero graves. El diagnóstico es un reto porque los síntomas suelen desarrollarse de forma insidiosa y -en comparación con los de los adultos- son más inespecíficos. Los trastornos esquizofrénicos en la infancia y la adolescencia se asocian a un peor pronóstico que en la edad adulta. Sin embargo, los estudios demuestran que la detección y el tratamiento precoces mejoran significativamente el pronóstico. Por ello, si se sospecha un desarrollo esquizofrénico, se recomienda encarecidamente la consulta precoz con especialistas. En los niños y adolescentes que se encuentran en una etapa de riesgo, los síntomas se controlan regularmente y los trastornos comórbidos se tratan de forma específica. En niños y adolescentes con esquizofrenia, el tratamiento con antipsicóticos es la primera opción. Generar confianza, transmitir una actitud positiva y medidas específicas de reintegración son elementos importantes para un curso positivo.
Los trastornos esquizofrénicos suelen comenzar en la adolescencia o en la edad adulta temprana. En la infancia, son muy poco frecuentes y mucho más difíciles de diagnosticar porque a menudo difieren de la esquizofrenia adulta en cuanto a los síntomas (Tab. 1) . Los síntomas de la enfermedad también pueden ser muy similares a los de diversos trastornos del desarrollo, lo que dificulta aún más la clasificación diagnóstica [1,2]. Por lo tanto, no está justificado trasladar los criterios de los adultos uno a uno a la infancia. Con el aumento de la edad, la sintomatología se aproxima a la de los pacientes adultos, pero el curso en los adolescentes es más fluctuante que en los adultos.

Síntomas del trastorno esquizofrénico
Los trastornos esquizofrénicos suelen caracterizarse por síntomas psicóticos persistentes que no pueden explicarse por otras causas orgánicas. Los expertos distinguen entre síntomas positivos y negativos. Los delirios, las alucinaciones, los trastornos del ego y la desorganización del pensamiento y la actuación se atribuyen a los síntomas positivos. Por regla general, la toma de perspectiva social se desarrolla hacia los seis años. Por lo tanto, los niños ya en edad escolar son capaces de desarrollar síntomas positivos en forma de delirios difusos, ideas de relación y deterioro, y experiencias anormales de significado. En cuanto a su estructura y contenido, los fenómenos delirantes de la adolescencia no difieren de los de los adultos. En la adolescencia, sin embargo, están menos sistematizados. Las alucinaciones de todas las modalidades sensoriales son frecuentes en los niños y pueden producirse en relación con estados de ansiedad, estrés mental extraordinario o estados físicos excepcionales como la fiebre alta. En las esquizofrenias con inicio en la infancia, el 80% de los afectados refieren alucinaciones visuales y el 90% alucinaciones auditivas [3]. En la edad adulta, las alucinaciones visuales son comparativamente menos frecuentes (35%).
Los síntomas negativos incluyen apatía, falta de espontaneidad, actividad reducida, empobrecimiento del habla, falta de iniciativa y comunicación no verbal reducida. El aplanamiento del afecto va acompañado no pocas veces de una pérdida de impulso e interés. Los síntomas depresivos y disfóricos suelen acompañar al inicio de la enfermedad psicótica. Asignar los síntomas psicóticos a un trastorno esquizofrénico o afectivo suele ser difícil en la adolescencia [4].
Inicio, duración de la psicosis no tratada y pronóstico
El pronóstico al inicio de la esquizofrenia en la infancia es significativamente peor que en la edad adulta. Los niños con esquizofrenia muestran déficits neurológicos y cognitivos del desarrollo más graves, con marcados cambios estructurales cerebrales [5,6]. Esto conlleva un mayor deterioro del nivel de funcionamiento en una etapa crítica del desarrollo personal, lo que tiene consecuencias considerables para la educación posterior y la integración social [7].
Cada vez hay más pruebas procedentes de la investigación clínica y neurobiológica de que el tratamiento precoz puede influir positivamente en el curso y el pronóstico de los trastornos psicóticos [8]. Los estudios han demostrado que la duración de la psicosis no tratada es significativamente mayor en los adolescentes que en los adultos [9]. Existen varias razones para ello: síntomas pronunciados e insidiosos, un cuadro atípico que a menudo se interpreta erróneamente como una crisis puberal, y la clasificación errónea de los síntomas porque ya existen otros diagnósticos. Además, las familias afectadas buscan primero ayuda en otros servicios. Como resultado, las personas afectadas se presentan posteriormente a psiquiatras de niños y adolescentes.
Parece un buen enfoque acortar la duración de la esquizofrenia no tratada para reducir también las graves consecuencias de la enfermedad [10,11]. Lo mejor es reconocer, seguir y tratar lo antes posible los síntomas de un trastorno psicótico en desarrollo.
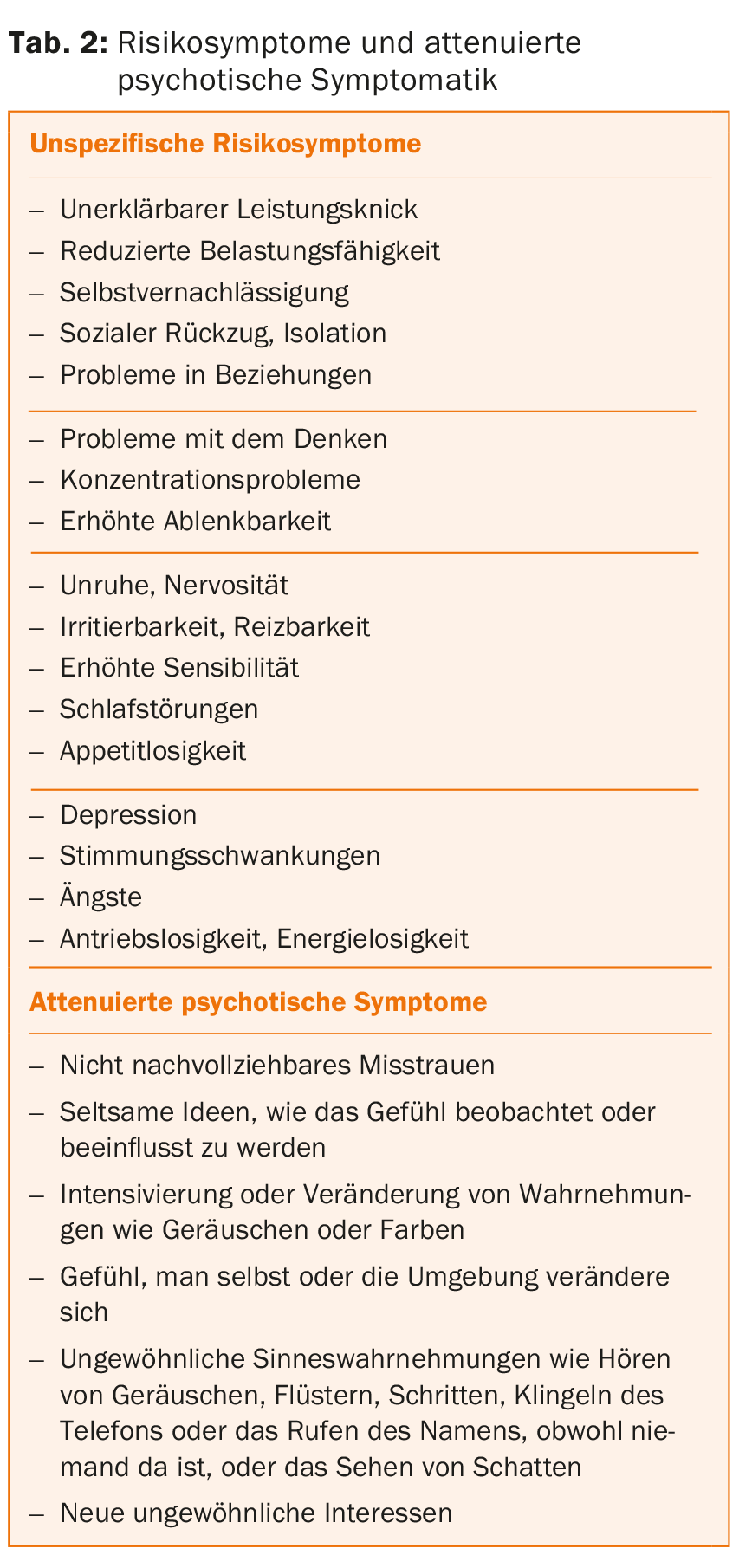
Centros para la detección precoz de la psicosis
Se han creado centros de detección precoz de la psicosis en todo el mundo para ayudar a los expertos a abordar este complejo trastorno y proporcionar un tratamiento óptimo a los pacientes en una fase temprana. La creación de estos centros permitió reducir la duración de las psicosis no tratadas y los diagnósticos falsos positivos o falsos negativos. Los expertos también están acostumbrados a incluir el entorno familiar y psicosocial de los niños y adolescentes recién enfermos en un tratamiento indicado y específico. Sin embargo, los médicos de cabecera y los pediatras siguen desempeñando un papel fundamental en la detección precoz de las psicosis, ya que pueden reconocer los signos de alerta de una enfermedad potencialmente psicótica y deberían indagar activamente sobre ellos para poder solicitar ayuda especializada en una fase temprana (Tab. 2).
La consulta de diagnóstico precoz de trastornos psicóticos del KJPP de Zúrich ofrece un diagnóstico detallado y un tratamiento integrador. Las terapias individuales y de grupo y el trabajo en red con las distintas instituciones son una parte importante del apoyo.
Aclaración
El esclarecimiento diagnóstico de los trastornos psicóticos incipientes incluye una anamnesis personal detallada con un estudio preciso del desarrollo personal, educativo y psicosocial. Debe preguntarse detalladamente sobre el consumo pasado o actual de drogas, ya que el consumo de tetrahidrocannabinol y drogas sintéticas, muy común entre los adolescentes, puede aumentar el riesgo de psicosis. La historia familiar sirve para registrar posibles antecedentes familiares. La clarificación de los trastornos psiquiátricos premórbidos y comórbidos es muy importante, ya que los trastornos ya existentes se asocian a un mayor riesgo de desarrollar un trastorno psicótico.
Las pruebas de inteligencia, especialmente en niños y adolescentes en edad escolar, pueden ayudar a identificar trastornos parciales del rendimiento o a detectar déficits cognitivos ya existentes o que se han desarrollado en el curso del desarrollo psicótico. Consideramos muy importante un examen somático con laboratorio, EEG y resonancia magnética craneal para poder excluir posibles causas orgánicas.
Etapa de riesgo ultra alto
Debido a la creación de centros expertos, cada vez son más los niños y adolescentes que presentan síntomas precursores (Tab. 2) . Estos niños y adolescentes se encuentran en un “estadio de riesgo ultraelevado” (EAR) para el desarrollo de un trastorno psicótico, también llamado “estado mental de riesgo” o “pródromo”. Deben ser controlados regularmente para poder detectar a tiempo una posible transición a un primer episodio psicótico manifiesto.
Sin embargo, la importancia del RHU en niños y adolescentes es más incierta que en los adultos. Un metaanálisis publicado recientemente sobre el valor predictivo de los criterios UHR para el desarrollo de psicosis describe una tasa de transición más baja tras un año de seguimiento en el grupo de niños y adolescentes en comparación con el grupo de adultos. La investigación actual se centra en criterios y marcadores más específicos en niños y adolescentes para lograr un mejor poder predictivo (predictividad) y especificidad [12]. Ya existen instrumentos específicos que permiten el registro diferenciado, precoz, cualitativo y cuantitativo de dichos síntomas precursores; entre ellos se encuentran el “Instrumento de propensión a la esquizofrenia en la infancia y la juventud” (SPICY), la “Entrevista estructurada para síntomas prodrómicos” (SIPS) y la “Evaluación exhaustiva del estado mental de riesgo” (CAARMS).
Se recomiendan intervenciones psicológicas y psicosociales específicas para los niños y adolescentes en los que se confirme la presencia de RHU, con el objetivo de abordar las pérdidas de funcionamiento y prevenir la progresión a una psicosis manifiesta. Una parte importante del tratamiento es la terapia de los trastornos comórbidos como las adicciones, la depresión y los trastornos de ansiedad. Lo más importante, sin embargo, es un seguimiento regular para detectar sin demora una posible transición a la psicosis. Por regla general, se recomienda iniciar una terapia antipsicótica si los síntomas psicóticos están presentes durante más de una semana y se asocian a un deterioro funcional. En estas circunstancias, los expertos hablarían de una transición. También hay estudios en los que se utilizaron dosis bajas de antipsicóticos incluso antes de la transición a la psicosis y que pudieron mostrar un efecto protector sobre la progresión de la enfermedad. Sin embargo, aún no existen marcadores que justifiquen su uso en este grupo de adolescentes, ya que más del 80% nunca desarrollan esquizofrenia.
También hay pruebas de que terapias experimentales como la administración de altas dosis de ácidos grasos omega-3 producen una reducción significativa de las transiciones de la psicosis. Actualmente se están revisando los prometedores resultados de dos estudios a gran escala [13,14].
Tratamiento del trastorno esquizofrénico
Una vez que el trastorno esquizofrénico se ha establecido, es necesaria una terapia de por vida en más del 80% de los casos. Por ello, es importante que la persona afectada se comprometa a un apoyo que puede durar varios años. Generar confianza, transmitir una actitud positiva y garantizar la continuidad de la relación terapéutica son elementos importantes para un resultado positivo.
El tratamiento medicamentoso es indispensable en la fase aguda. Los medicamentos de primera elección son los antipsicóticos atípicos [15,16]. En la fase aguda, la indicación de tratamiento hospitalario debe ser bien considerada debido a las posibles consecuencias traumáticas para el paciente y sus familiares. Sin embargo, el ingreso de urgencia suele ser inevitable en casos de peligro para uno mismo o para los demás y de descompensación del sistema familiar.
A menudo, los pacientes han perdido la capacidad de comprender su enfermedad a causa de ésta. La primera dificultad en el tratamiento de los trastornos esquizofrénicos es, por tanto, convencer a los pacientes de que se traten también con medicación. La alianza psicoterapéutica y la creación de confianza entre el paciente, los familiares y el terapeuta tienen aquí un efecto positivo.
Los componentes básicos del tratamiento psicoterapéutico son, además de una psicoeducación detallada, diversas intervenciones destinadas a reducir el estrés experimentado y desarrollar un estilo de vida saludable que proteja contra las recaídas. Se utilizan enfoques terapéuticos específicos para los delirios o alucinaciones persistentes. La práctica de las habilidades sociales con acompañamiento terapéutico es un componente importante de la reinserción social. En el KJPP se ofrece formación en grupo (DBT-2P): de seis a siete adolescentes afectados aprenden a desarrollar juntos estrategias para afrontar mejor los síntomas psicóticos y la enfermedad. Además de los elementos psicoterapéuticos, también se incluyen intervenciones de terapia ocupacional para poder entrenar las funciones cognitivas deterioradas.
Los teléfonos inteligentes pueden ser útiles en el tratamiento de niños y adolescentes: Actualmente, en nuestro centro se está desarrollando una app que incluye elementos psicoeducativos y listas de habilidades para acompañar la terapia y permite el seguimiento de los síntomas y los recordatorios de medicación.
Tras la fase aguda, el siguiente paso importante es preparar cuidadosamente la reinserción educativa y profesional mediante la educación y la implicación de las instituciones afectadas. Decisivo para un mejor resultado -como han demostrado dos estudios independientes realizados en Australia- es, por un lado, la posibilidad de permanecer integrado en el sistema escolar y, por otro, el apoyo específico para hacer frente a los pasos evolutivos típicos de la edad [17,18].
Literatura:
- Bartlett J: Esquizofrenia de inicio en la infancia: ¿qué sabemos realmente? Health Psychol Behav Med 2014; 2(1): 735-747.
- Gochman P, et al: Esquizofrenia de inicio en la infancia: el reto del diagnóstico. Curr Psychiatry Rep 2011; 13(5): 321-322.
- David CN, et al: Esquizofrenia de inicio en la infancia: alta tasa de alucinaciones visuales. J Am Acad Child Adolesc Psychiatry 2011; 50(7): 681-686.
- Calderoni D, et al: Diferenciación de la esquizofrenia de inicio en la infancia de los trastornos psicóticos del estado de ánimo. J Am Acad Child Adolesc Psychiatry 2001; 40(10): 1190-1196.
- Ordonez AE, et al: Hallazgos de neuroimagen en pacientes con esquizofrenia de inicio en la infancia y sus hermanos no psicóticos. Schizophr Res 2015. pii: S0920-9964(15)00132-2.
- Rapoport JL, Gogtay N: Esquizofrenia de inicio en la infancia: apoyo a un trastorno progresivo del neurodesarrollo. Int J Dev Neurosci 2011; 29(3): 251-258.
- Driver DI, et al: Esquizofrenia de inicio en la infancia y trastornos del espectro esquizofrénico de inicio precoz. Child Adolesc Psychiatr Clin N Am 2013; 22(4): 539-555.
- Fusar-Poli P, et al: El estado de alto riesgo de psicosis: una revisión exhaustiva del estado de la técnica. JAMA Psiquiatría 2013; 70(1): 107-120.
- Schimmelmann BG, et al: Diferencias pretratamiento, basales y de resultados entre la psicosis de inicio precoz y la de inicio adulto en una cohorte epidemiológica de 636 pacientes en primer episodio. Schizophr Res 2007; 95(1-3): 1-8.
- Johannessen JO, et al: Pacientes con psicosis en primer episodio reclutados para tratamiento a través de equipos de detección precoz frente a vías ordinarias: curso y uso de los servicios sanitarios durante 5 años. Early Interv Psychiatry 2011; 5(1): 70-75.
- Nordentoft M, et al: La justificación de la intervención precoz en la esquizofrenia y trastornos afines. Early Interv Psychiatry 2009; 3 Suppl 1: S3-7.
- Schultze-Lutter F, et al: Guía de la EPA para la detección precoz de estados clínicos de alto riesgo de psicosis. Eur Psychiatry 2015; 30(3): 405-416.
- Amminger GP, et al: Ácidos grasos omega-3 de cadena larga para la prevención indicada de trastornos psicóticos: un ensayo aleatorizado controlado con placebo. Arch Gen Psychiatry 2010; 67(2): 146-154.
- Amminger GP, et al.: Resultados a largo plazo en la prevención de trastornos psicóticos por el estudio omega-3 de Viena. Nat Commun 2015; 6: 7934.
- Kendall T, et al: Reconocimiento y tratamiento de la psicosis y la esquizofrenia en niños y jóvenes: resumen de las orientaciones del NICE. BMJ 2013; 346: f150.
- Schimmelmann BG, et al: Tratamiento de adolescentes con trastornos del espectro esquizofrénico de inicio precoz: en busca de un enfoque racional e informado por la evidencia. Curr Opin Psychiatry 2013; 26(2): 219-230.
- Amminger GP, et al: Outcome in early-onset schizophrenia revisited: findings from the Early Psychosis Prevention and Intervention Centre long-term follow-up study. Schizophr Res 2011; 131(1-3): 112-119.
- McGorry PD, et al: EPPIC: un sistema en evolución de detección precoz y tratamiento óptimo. Schizophr Bull 1996; 22(2): 305-326.
- Sikich L: Diagnóstico y evaluación de las alucinaciones y otros síntomas psicóticos en niños y adolescentes. Child Adolesc Psychiatr Clin N Am 2013; 22(4): 655-673.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2016; 14(2): 8-12.











