La terapia de los trastornos alimentarios incluye tanto el tratamiento psicológico como el somático. Para evitar los abandonos, la gestión de los casos debe establecerse desde el principio.
Los trastornos alimentarios pueden caracterizarse por el rechazo a la comida, pero también por una ingesta excesiva de alimentos. Los pacientes con anorexia (AN), en su mayoría mujeres, se esfuerzan por conseguir un cuerpo extremadamente delgado y rechazan una dieta normal y sana. Las pacientes con bulimia nerviosa (BN) tienen un gran miedo a engordar, pero el rechazo a la comida suele ser moderado, aparte de los periodos de ayuno intermitente. Para los pacientes con BN, los atracones recurrentes seguidos de medidas contra el aumento de peso (por ejemplo, vómitos) son fundamentales para el trastorno. El 66% de los pacientes que padecen el síndrome del atracón compulsivo son varones. De forma similar a la bulimia, estos pacientes muestran un comportamiento alimentario episódico, similar a los atracones, pero no toman ninguna medida para evitar el aumento de peso. Los pacientes que padecen EEB suelen mostrar un sobrepeso u obesidad importantes. Esto supone un reto especial para la terapia.
Los trastornos alimentarios son más raros que los afectivos, pero tienen una gran relevancia clínica y social. Los pacientes se encuentran en su mayoría en la adolescencia o en la edad adulta joven, por lo que estas graves enfermedades, además de las consecuencias físicas, afectan especialmente a sus carreras escolares y profesionales. La anorexia en particular es un trastorno mental difícil de tratar que a menudo se vuelve crónico y que también puede tomar un curso potencialmente mortal. La tasa de mortalidad a los 12 años es de alrededor del 10%, superior a la de la depresión o la esquizofrenia.
Los costes directos y consecuentes causados por los trastornos alimentarios son muy elevados. Se calcula que la AN cuesta 195 millones de euros al año y la BN 124 millones de euros al año en costes de tratamiento y pérdida de productividad.
Anorexia
En esta forma de la enfermedad, los afectados se matan de hambre deliberadamente, lo que provoca una grave insuficiencia ponderal. Sin embargo, existe un miedo masivo al aumento de peso por parte del paciente porque el esquema corporal está perturbado y no se percibe el bajo peso. Si además se utilizan laxantes y diuréticos, hablamos de la forma purgativa de la anorexia. La pérdida de peso extrema mediante la pura restricción alimentaria y el ejercicio excesivo se denomina forma no purgante. La reducción de peso provoca un cambio en todo el equilibrio hormonal y un aumento de la cortisona, por lo que pueden aparecer trastornos del crecimiento, infertilidad y osteoporosis. La elevada cantidad de cortisona influye en otros neurotransmisores activos en el cerebro. Los pacientes son física y mentalmente muy capaces a corto plazo, pero su percepción de la enfermedad está muy limitada. A largo plazo, se reduce el funcionamiento mental y físico. Los criterios de diagnóstico son
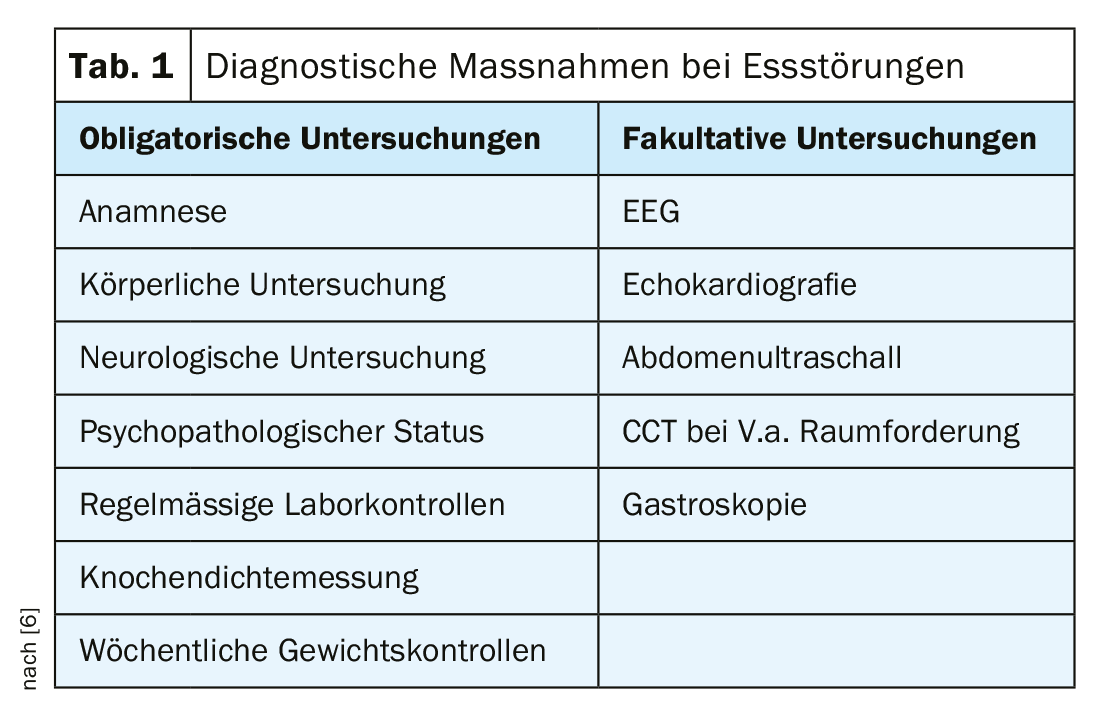
Tabla 1.

Trastorno por atracón (bulimia)
A diferencia de la anorexia, en la que el síntoma principal de tener un peso inferior al normal se reconoce con sólo unas miradas, las pacientes con bulimia pasan desapercibidas al principio, ya que suelen tener un peso normal. En la bulimia, se producen los típicos ataques de hambre voraz con pérdida de control. En esta situación, la fase de pérdida de control, se devoran secreta y precipitadamente grandes cantidades de alimentos altamente calóricos. En algunos casos, se consumen hasta 10 000 kcal durante una comida de este tipo. No es posible que los pacientes interrumpan el proceso de alimentación. Posteriormente, se producen vómitos para compensar, con el fin de poder mantener el peso (normalmente directamente después de la comida). En las manifestaciones máximas de la bulimia, toda la estructura diaria puede consistir en ciclos de comer y vomitar. Las dificultades financieras y los problemas asociados a la obtención de alimentos no son infrecuentes. Al igual que la anorexia, la bulimia nerviosa se caracteriza por un gran miedo a engordar y un trastorno pronunciado del esquema corporal. La enfermedad se caracteriza por el secretismo y la vergüenza, por lo que la bulimia suele pasar desapercibida durante años en el entorno de las pacientes. Los vómitos pueden provocar la inflamación de las glándulas salivales, el desplazamiento de las sales sanguíneas, la destrucción del esmalte dental y la cicatrización del esófago [1]. El resumen 2 resume los aspectos de la bulimia nerviosa.

Trastorno por atracón
Los trastornos alimentarios en los que los pacientes se dan atracones sin tomar medidas para contrarrestar el aumento de peso se agrupan bajo el término trastorno por atracón. Esta forma sólo se conoce como enfermedad por derecho propio desde hace unos pocos años y tiene algunos paralelismos con la bulimia. Afecta principalmente a los adultos. Sin embargo, este comportamiento alimentario también puede observarse entre los adolescentes (Visión general 3).

Trastornos alimentarios atípicos: La mayoría de los pacientes que requieren tratamiento son trastornos alimentarios atípicos o no especificados (NNB) cuando se aplican de forma coherente los criterios diagnósticos basados en la CIE-10 o el DSM-IV. Sin embargo, este grupo tiende a descuidarse en la creación de programas o investigaciones sobre trastornos alimentarios, por lo que los conocimientos sobre los trastornos alimentarios atípicos o no especificados son muy limitados. La CIE-10 reconoce la anorexia atípica (F50.1), la bulimia atípica (F50.3), los atracones y vómitos en otros trastornos mentales (F504 y F50.5), otros trastornos alimentarios (F50.8) y los trastornos alimentarios no especificados (F50.9). No existe una descripción más precisa. En el DSM-IV, además de la anorexia y la bulimia, sólo existe la categoría residual de trastorno alimentario no especificado (NNB). Se enumeran las manifestaciones subsindrómicas de los trastornos alimentarios clásicos y los nuevos síndromes, como el síndrome de masticar-escupir o el trastorno por atracón, para los que ya existen criterios formulados.
Trastornos alimentarios subsindrómicos: Se trata de manifestaciones de trastornos alimentarios en las que falta uno (en casos especiales varios) de los síntomas principales del diagnóstico. En la anorexia, por ejemplo, sería la ausencia de amenorrea, en la bulimia la ausencia de un miedo patológico a engordar. La definición basada en una lista de características es especialmente clara en el caso de la anorexia con los siguientes ejemplos: Muchas pacientes afirman mediante distorsión o negación que creen que están demasiado delgadas y quieren ganar peso. Con este comportamiento aparentemente normal, ya habría que diagnosticar una forma atípica de anorexia. Si se toman anticonceptivos, la menstruación puede persistir; de nuevo, habría que diagnosticar una anorexia atípica. Sin embargo, existen pruebas suficientes de que los pacientes con AN o BN subsindrómica no difieren de los pacientes que presentan el cuadro completo del trastorno, ni en el alcance de la psicopatología general, ni en los problemas específicos del trastorno alimentario, ni en el curso o el pronóstico de la enfermedad [2]. En el caso de una manifestación subsindrómica de anorexia o bulimia, el tratamiento es por tanto análogo al tratamiento del síndrome completo del trastorno correspondiente.
Detección precoz
Los trastornos alimentarios en adolescentes suelen juzgarse mal. El conocimiento de la clínica de los trastornos alimentarios, especialmente de la anorexia nerviosa, sigue siendo insuficiente. Especialmente los médicos de cabecera o los médicos escolares, pero también los profesores de deporte, tienen aquí una función clave para poder iniciar la terapia en una fase temprana. Según Krawautz [3], los síntomas específicos sólo se perciben en el 8% de los casos típicos y se interpretan erróneamente como una enfermedad orgánica. Por el contrario, los problemas psicosomáticos y los cambios depresivos acompañantes están muy bien registrados. Las señales de advertencia importantes se resumen en el resumen 4 .

Obesidad y trastornos alimentarios
La obesidad es el grupo más numeroso de trastornos alimentarios. Especialmente en la infancia y la adolescencia, el número de personas afectadas está aumentando fuertemente. Alrededor del 15% de los niños y adolescentes de 3 a 17 años tienen sobrepeso y el 6,3% son obesos [4]. La obesidad se desarrolla como resultado de una dieta demasiado rica en calorías combinada con la falta de ejercicio. Los conocimientos teóricos sobre esta conexión suelen estar al alcance de los jóvenes, pero parece casi imposible cambiar los factores desencadenantes. En muchos casos, la obesidad también tiene su origen en problemas psicológicos. Los pacientes son a menudo inestables en sus estructuras psicosociales. Especialmente en clase suelen ser rechazados o excluidos. Los problemas de salud que pueden derivarse de un gran sobrepeso son graves (por ejemplo, diabetes, infartos, problemas articulares, trastornos hormonales).
Diagnóstico y diagnóstico diferencial
El diagnóstico de un trastorno alimentario se realiza clínicamente a partir de un estudio sistemático de los síntomas presentes (clasificación, por ejemplo, según la CIE-10). Es muy problemático pasar por alto los síntomas, ya que éstos no se comunican ni siquiera en el caso de pacientes gravemente enfermos, a pesar de las indagaciones. La causa en este caso suele ser la negación de los síntomas por parte de los afectados. Además, los síntomas del trastorno alimentario que están presentes para el examinador no son accesibles a la percepción de los propios pacientes. Es especialmente problemático cuando los afectados se ven alentados en su enfermedad por profesionales que no advierten las señales de alarma, como muestra el siguiente ejemplo:
Se asigna una paciente de 16 años con un peso de 35 kg y una altura de 155 cm. Hasta hace un año, antes de la derivación, era muy activa en esquí, pero como era demasiado ligera para obtener grandes éxitos, la paciente se pasó al atletismo por recomendación del médico deportivo. Allí, la paciente experimentó importantes problemas de rendimiento, que contrarrestó con una dieta aún más intensiva.
Este ejemplo demuestra que sólo una experiencia diagnóstica suficiente permite al médico realizar el diagnóstico correcto. De este modo, es posible llegar a un acuerdo con la persona afectada sobre una terapia, aunque sea limitada.
En el diagnóstico diferencial son relevantes todas las enfermedades que se asocian a pérdida de peso, vómitos y falta de aumento de peso y talla. Sin embargo, es crucial para el diagnóstico de un trastorno alimentario que el miedo a engordar esté detrás del comportamiento patológico. Existe una determinación extrema de la autoestima por la figura y el peso. Los trastornos depresivos, los trastornos obsesivo-compulsivos y de ansiedad, los trastornos del desarrollo de la personalidad y de la autoestima, así como los trastornos adictivos, deben examinarse detenidamente tanto como comorbilidades como diagnósticos diferenciales (Tab. 1 y 2).
¿Hasta qué punto son peligrosos los trastornos alimentarios?
Todos los trastornos alimentarios pueden causar graves trastornos somáticos y psicológicos. Son frecuentes el dolor abdominal, la ralentización del vaciado gástrico y el estreñimiento gastrointestinal, lo que a su vez puede reducir la ingesta de alimentos debido a la sensación de saciedad. Síntomas del modo de economía general del organismo como caída del cabello, lanugo en el cuerpo, aumento de la congelación, acra cianótica, piel seca y pérdida de tugor de la piel, edema periférico (especialmente con el aumento de peso), hipotensión arterial, bradicardia, arritmias cardiacas, derrames pericárdicos, petequias por trombocitopenia y coloración amarillenta de la piel por hipercarotinemia. La tríada de carencia de estrógenos, hipocalcemia y elevación del cortisol conduce a menudo a la osteoporosis. Si la anorexia no se cura antes de que se completen las articulaciones epifisarias, el crecimiento en longitud se ve irreversiblemente afectado. Los pacientes con BN suelen tener cicatrices en el dorso de las manos (“signos de Russel”). Se trata de la formación de callos debido al uso regular de los dedos para inducir el vómito. La hipertrofia de las glándulas salivales y los desequilibrios electrolíticos (especialmente la hipopotasemia) no son infrecuentes. También son frecuentes los defectos del esmalte, las caries y las úlceras de la mucosa oral. La ingestión masiva de alimentos puede provocar la perforación de la pared del estómago con la consiguiente peritonitis. El abuso de diuréticos se asocia con no poca frecuencia a problemas renales.
Los controles de laboratorio regulares muestran a menudo cambios patológicos en los electrolitos como la deficiencia de potasio y/o sodio con riesgo de convulsiones cerebrales o hipofosfatemia y aumento del bicarbonato en el sentido de alcalosis. La leucopenia, la hemoglobina baja y la carencia de hierro, zinc o magnesio son muy frecuentes. Una FT3 baja como señal de la reducción de las hormonas tiroideas pone al organismo en modo de ahorro. La reducción de la función hepática conlleva un aumento de los parámetros de colestasis (AP y gamma GT) y una reducción de los parámetros de síntesis hepática (CHE disminuida). El colesterol es muy a menudo elevado. Un peligro particular es la combinación de hipoglucemia y esfuerzo físico.
Causas de los trastornos alimentarios
No existe un único modelo explicativo para el desarrollo de un trastorno alimentario. Se supone que hay varios factores que conducen a un trastorno alimentario (modelo multifactorial). Tres clases cruciales de causas pueden desempeñar un papel. Hablamos de factores predisponentes, desencadenantes y perpetuantes.
Los factores predisponentes pueden dividirse en cuatro subgrupos:
- Biológico (afiliación de género)
- Sociocultural (etnia)
- Familia
- Individual (factores psicológicos estresantes, autoestima)
Los factores desencadenantes comprenden el conjunto de circunstancias que desencadenan la aparición inicial de un trastorno alimentario y determinan el momento en que se produce. Entre ellos se incluyen acontecimientos vitales críticos como experiencias de separación y pérdida, nuevas exigencias, miedo al fracaso en el rendimiento, enfermedades físicas, pero también dietas y ambición deportiva. Los afectados no son capaces de adaptarse adecuadamente a estas nuevas situaciones.
Los factores de mantenimiento incluyen un comportamiento alimentario contenido, un afrontamiento deficiente del estrés y una diversidad limitada de pensamientos [5]. Los factores de mantenimiento suelen estar relacionados con los factores predisponentes. Un trastorno alimentario también conlleva múltiples cambios biológicos y psicológicos que pueden contribuir al mantenimiento del trastorno, incluso cuando otros factores implicados originalmente en su desarrollo ya no están presentes [1].
La pubertad como fase de inseguridad favorece el desarrollo de trastornos alimentarios. El estrés escolar, los pensamientos sobre el futuro, las opciones profesionales y las parejas sexuales son nuevos grandes retos. Los trastornos alimentarios pueden ser un signo de que el joven no se está enfrentando a sí mismo o a la situación. La enfermedad se convierte así en la expresión “inconsciente” de una grave crisis. Los nuevos medios de comunicación desempeñan un papel muy especial en este sentido. La propia autoestima puede verse afectada negativamente por la rápida propagación de la apariencia aparentemente normal deseada por la sociedad en personalidades inestables.
Aspectos específicos de género
En cuanto a la anorexia nerviosa y el trastorno por atracón, la proporción de mujeres que padecen la enfermedad es muchas veces superior a la de los hombres (80-90% mujeres). Sin embargo, en los últimos años se ha puesto de manifiesto que cada vez son más los hombres que también enferman. Las razones de este desequilibrio entre hombres y mujeres no son claramente atribuibles. Es concebible que las niñas se sientan más a menudo abrumadas por el inicio más temprano de los cambios corporales relacionados con la pubertad en comparación con años anteriores. Para los chicos, la pubertad comienza mucho más tarde.
Las exigencias sobre el papel de la mujer también suponen un posible riesgo para el desarrollo de trastornos alimentarios. El papel de la mujer ya no está tan claramente definido como hace unas décadas. El trabajo, la familia, el ideal de belleza: se supone que la mujer moderna debe conciliar todo ello. En su búsqueda de su lugar en la sociedad, las mujeres son muy receptivas a los modelos de conducta que parecen haber gestionado con éxito este acto de equilibrio. La belleza física, especialmente la delgadez, cuenta en los medios de comunicación como prueba del éxito de este conflicto de roles.
En los hombres, a menudo no es la delgadez lo que está en la vanguardia del trastorno, sino el sentimiento de no valer para comer porque no se ha hecho lo suficiente (complejo de Adonis).
Terapia
Dado que el tratamiento de los trastornos alimentarios es multimodal y multidisciplinar, es necesario determinar quién se hará cargo de la gestión del caso entre todos los participantes al inicio de la terapia. Esto también incluye determinar cuándo y dónde, si es necesario, se llevará a cabo la terapia ambulatoria como paciente hospitalizado. Un intercambio regular entre todos los grupos de tratamiento es esencial para desarrollar un plan de tratamiento global y revisarlo con regularidad. Este intercambio es especialmente importante en las transiciones entre diferentes entornos (ambulatorio, clínica de día, clínica), ya que de lo contrario la terapia puede interrumpirse.
En el tratamiento de los trastornos alimentarios, hay que distinguir entre medidas médicas y psicoterapéuticas. En general, además de los diagnósticos pediátricos o médicos generales y de las revisiones periódicas, la psicoterapia es indispensable en todos los casos. La psicoterapia sin supervisión médica competente constituye una mala praxis. Un plan de tratamiento global es muy importante, especialmente para la anorexia. La normalización del peso corporal mediante la introducción de un plan de alimentación es de especial importancia en este caso para volver a suministrar suficientes nutrientes al cerebro, que está funcionalmente dañado por la malnutrición.
La terapia farmacológica para la anorexia sólo tiene sentido en caso de enfermedades comórbidas (compulsiones graves o ansiedad). Sin embargo, actualmente existe una buena experiencia con antipsicóticos de dosis bajas (por ejemplo, Abilify®) en algunos centros. En la bulimia nerviosa, el uso de ISRS (por ejemplo, fluoxitina) puede aliviar los síntomas. Los antidepresivos y el topiramato han demostrado ser útiles en el tratamiento del síndrome del atracón compulsivo.
El tratamiento psicoterapéutico de los trastornos alimentarios depende de la edad del paciente y del tipo de trastorno alimentario. En el caso de la anorexia adolescente, la terapia sistémica basada en la familia ha demostrado tener éxito. No existe ninguna recomendación de tratamiento aceptada internacionalmente para la anorexia en adultos. La terapia cognitivo-conductual ha demostrado ser eficaz para la bulimia en todos los grupos de edad, al igual que para el síndrome del atracón compulsivo.
En los últimos años, se han establecido nuevos programas de tratamiento, como el procedimiento en línea para la profilaxis de las recaídas o la terapia de remediación cognitiva (TRC) para los cuadros graves de anorexia. El apoyo de los padres y parejas de los afectados es indispensable en todos los trastornos alimentarios.
Mensajes para llevarse a casa
- Los trastornos alimentarios son en su mayoría trastornos mentales multifactoriales. Los factores intrapsíquicos, psicosociales, socioculturales y biológicos se influyen o refuerzan mutuamente.
- El tratamiento consiste en terapia cognitivo-conductual o psicología profunda en régimen ambulatorio. En el ámbito hospitalario, se proporcionan tratamientos multimodales. En este contexto, ha prevalecido la inclusión de las familias.
- Las medidas psicofarmacológicas están destinadas a mejorar los impulsos para comer en exceso en la bulimia nerviosa; en la anorexia, se utilizan para la ansiedad grave o las compulsiones.
- La terapia de los trastornos alimentarios incluye tanto el tratamiento psicológico como el somático. El tratamiento psicoterapéutico puro constituye una mala praxis. Para evitar los abandonos, la gestión de los casos debe establecerse desde el principio.
Literatura:
- Herpertz S, de Zwaan M, Zipfel S, eds: Handbuch Essstörungen und Adipositas. Berlín/Heidelberg: Springer, 2015.
- Fairburn CG: Tratamiento de la anorexia nerviosa basado en la evidencia. Int J Eat Disord 2005; 37(Suppl): 26-30.
- Karwautz A: Proceso de consenso de la DGVM 12.12.2010. ÖAZ 2010; 19: 22-30.
- AKJ Suiza: www.akj-ch.ch.
- Legenbauer T, Vocks S: Manual der kognitiven Verhaltenstherapie bei Anorexie und Bulimie. Berlín/Heidelberg: Springer, 2014.
- Treasure J, Alexander J: Vencer juntos a la anorexia: una guía para enfermos, amigos y seres queridos. Weinheim: Beltz, 2014.
- Tchanturia K, ed: Cognitive Remediation Therapy (CRT) for Eating and Weight Disorders. Londres: Routledge, 2014.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2019; 17(3): 14-20.