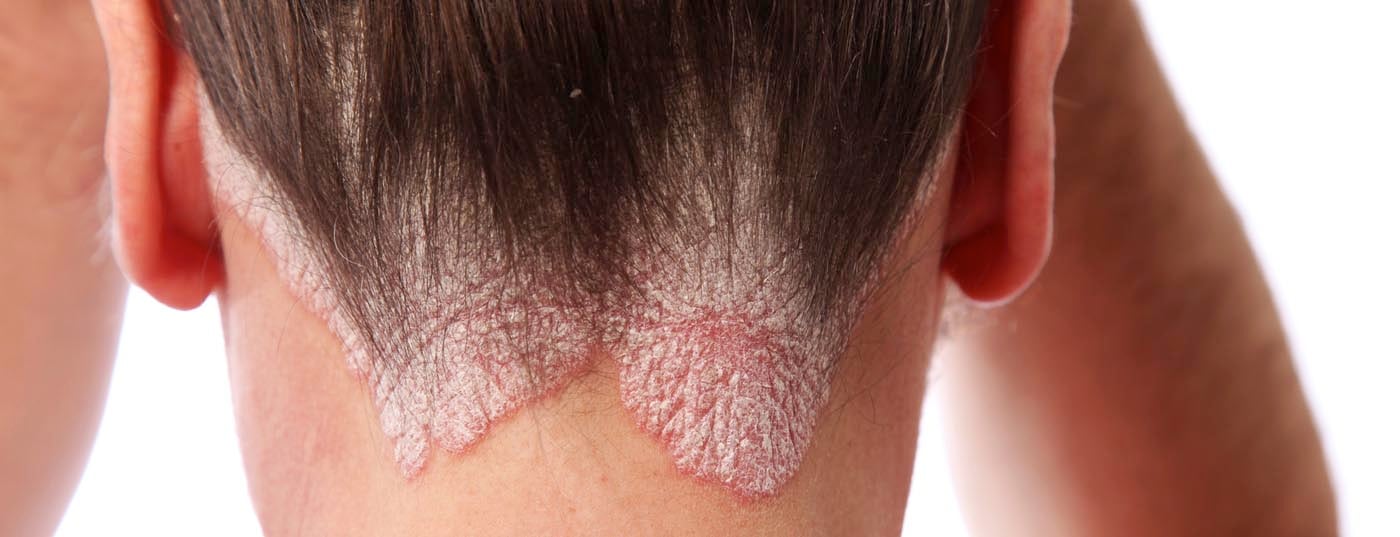
Recientemente, un estudio multinacional a gran escala investigó el impacto de la psoriasis y la artritis psoriásica (PsA) en la vida de las personas que la padecen. Esto demostró que varias áreas de la situación de la enfermedad requieren una atención intensificada y una mayor necesidad de acción. Por ejemplo, encontraron un elevado número de pacientes infratratados y diferentes valoraciones de la enfermedad por parte del médico y de la persona afectada. Así que uno espera nuevas opciones terapéuticas. En este contexto, resultan interesantes los resultados de de un ensayo de fase III a gran escala presentado en el Congreso de la AAD en Denver.
(ag) El estudio MAPP (“The Multinational Assessment of Psoriasis and Psoriatic Arthritis”) [1] examinó la calidad de vida (CdV) relacionada con la enfermedad, la relación médico-paciente, las necesidades de tratamiento no cubiertas y la satisfacción de los pacientes con las opciones actuales para la psoriasis y la artritis psoriásica (PsA). El objetivo era averiguar en qué medida los éxitos terapéuticos actualmente alcanzables difieren de la experiencia individual del paciente, que de hecho sigue siendo un problema importante: la mayoría de los pacientes (85%) desearía disponer de mejores opciones de tratamiento. Casi el 60% de los pacientes con APs declararon no recibir ninguna terapia. Además, la mayoría de los enfermos de psoriasis con un 4% o más de la superficie corporal afectada no recibieron terapia tópica o sólo la recibieron. Ello se debe, entre otras cosas, a que muchos pacientes se sometieron en algún momento a la medicación oral tradicional o biológica, pero muy a menudo tuvieron que interrumpirla de nuevo (el 57% con la medicación oral tradicional y el 45% con la biológica). Las razones para ello se encontraron sobre todo en problemas de seguridad, tolerabilidad y eficacia. Aproximadamente el 50% de los pacientes con psoriasis y APs afirmaron que tanto los medicamentos orales tradicionales como los biológicos les resultaban pesados.
Como era de esperar, el estudio también mostró un impacto notablemente negativo de la psoriasis y la APs en la CdV. El factor decisivo aquí es que, obviamente, los médicos y los pacientes evalúan la gravedad de las afecciones de forma diferente. Por ejemplo, el picor fue descrito como el síntoma más molesto por la mayoría de los afectados, pero según los autores, este punto se descuida en la evaluación médica. Para ello, suelen centrarse en elementos de la enfermedad fácilmente medibles, como el área de la lesión y el número de articulaciones afectadas. Sin embargo, esto no refleja adecuadamente la carga de la enfermedad, ya que los pacientes con pequeñas lesiones en las manos y los pies, por ejemplo, también están gravemente limitados en términos de vida cotidiana.
¿Nueva opción terapéutica en el horizonte?
El Dr. Carle Paul, de Toulouse, presentó los resultados de 16 semanas del ensayo aleatorizado y controlado de fase III ESTEEM 2 en el Congreso de la AAD celebrado este año en Denver [2]. El estudio investigó el apremilast (APR), un inhibidor oral de la fosfodiesterasa 4 (PDE4), en 413 pacientes con psoriasis de moderada a grave (“índice de área y gravedad de la psoriasis” PASI ≥12, “área de superficie corporal” BSA ≥10% y “evaluación global estática del médico” sPGA ≥3). Tras la aleatorización, 138 pacientes recibieron placebo y 275 pacientes recibieron APR 30 mg dos veces al día. Esto se hizo durante un periodo de 16 semanas. A esto le siguió una fase en la que todos los pacientes fueron tratados con APR hasta la semana 32 y una fase de interrupción aleatoria hasta la semana 52.
Resultados de la semana 16: Un número altamente significativo de pacientes alcanzó PASI-75 (28,8%) y PASI-50 (55,5%) con APR en comparación con placebo (5,8 y 19,7%, respectivamente, p<0,0001). Los cambios medios/medios con respecto a los PASI basales respectivos fueron de -15,8/-18,0% para el placebo y de -50,9/-56,0% para la APR. Un número significativamente mayor de pacientes alcanzó una puntuación sPGA de 0 ó 1 con APR (20,4%) en comparación con placebo (4,4%, p<0,0001). Es decir, la APR permitió la descomposición completa (0) o casi completa (1) con una frecuencia significativamente mayor.
La RAP también mostró tasas de respuesta significativamente mayores (p<0,0001) en las zonas difíciles de tratar en comparación con el placebo: La psoriasis en las uñas, el cuero cabelludo y también, pero de forma menos significativa (p=0,0315), en las zonas palmoplantares respondió bien a la APR. Esto es alentador, según el Dr. Paul, ya que la psoriasis afecta gravemente a los enfermos crónicos en estas zonas. En cuanto al estudio MAPP, esto demuestra un mayor beneficio de la terapia contra la psoriasis.
La mayoría de los acontecimientos adversos observados, como náuseas, diarrea, nasofaringitis, cefalea tensional y vómitos, fueron de leves a moderados y rara vez condujeron a la interrupción del tratamiento (en la semana 16, un 5,5%, comparable al 5,1% con placebo). Durante las dieciséis semanas de tratamiento con placebo se observó un brote o recaída de la psoriasis con mayor frecuencia (5,1%) que con APR (1,5%). La diarrea y las náuseas bajo la APR tuvieron la mayor incidencia en la primera semana y, por lo general, remitieron por completo al cabo de un mes. Los efectos secundarios graves, como infecciones graves, neoplasias malignas y eventos cardiovasculares, coincidieron con los de ensayos anteriores de APR.
Un análisis separado de ESTEEM 1 sobre la seguridad y tolerabilidad del apremilast [3], también presentado en el congreso de la AAD, ya había mostrado que no había efectos secundarios nuevos o inesperados en comparación con los de la semana 16 o los ensayos de fase II anteriores.
Fuente: Reunión anual de la Academia Americana de Dermatología (AAD) , 21-25 de marzo de 2014, Denver
Literatura:
- Lebwohl MG, et al: Perspectivas de los pacientes en el tratamiento de la psoriasis: resultados de la encuesta poblacional Multinational Assessment of Psoriasis and Psoriatic Arthritis. Revista de la Academia Americana de Dermatología 2014; 70(5): 871-881.e30.
- Paul C, et al: Apremilast, un inhibidor oral de la fosfodiesterasa 4, en pacientes con psoriasis de moderada a grave: resultados de 16 semanas de un ensayo de fase 3, aleatorizado y controlado (ESTEEM 2). Póster #8412 de la AAD 2014.
- Reich K, et al: Seguridad y tolerabilidad a largo plazo del apremilast, un inhibidor oral de la fosfodiesterasa 4, en pacientes con psoriasis de moderada a grave: resultados de un ensayo de fase III, aleatorizado y controlado (ESTEEM 1). Póster #8296 de la AAD 2014.
ESPECIAL DEL CONGRESO 2014; 5(2): 9-10