Año tras año, las estadísticas de accidentes disponibles nos lo muestran muy claramente: las actividades deportivas provocan alrededor de 300.000 accidentes con una regularidad asombrosa, la mayoría de los cuales, afortunadamente, no son demasiado graves.
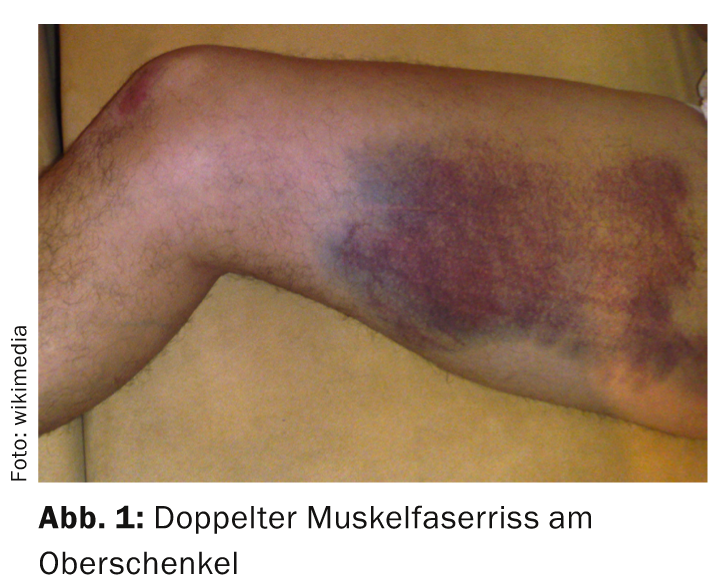
Ya se trate de una contusión o un hematoma, una distensión o un esguince, el momento fisiopatológico es idéntico en todas estas lesiones deportivas que se producen con frecuencia en la mayoría de los casos: la aplicación perjudicial e inesperada de fuerza provoca daños en uno o varios tipos de tejido (cápsula, tendón, músculo, ligamentos, incluso cartílago y hueso) con liberación en el medio de células dañadas de estas estructuras afectadas, así como de sangre de los vasos locales que también están lesionados. (Fig. 1). Estas “sustancias extrañas” desencadenan automáticamente una cadena de reacciones: la cicatrización de heridas. En todos los traumatismos, este proceso de curación comienza en el momento de la lesión.
Apoye el proceso de curación
Con un tratamiento que intervenga específicamente en el proceso de cicatrización, se puede promover la regeneración y acortar el tiempo de curación. Por lo tanto, es importante alejarse de los tratamientos puramente sintomáticos y acercarse a terapias que apoyen específicamente el proceso de curación. Para ello, es necesario comprender las diferentes fases de los procesos.
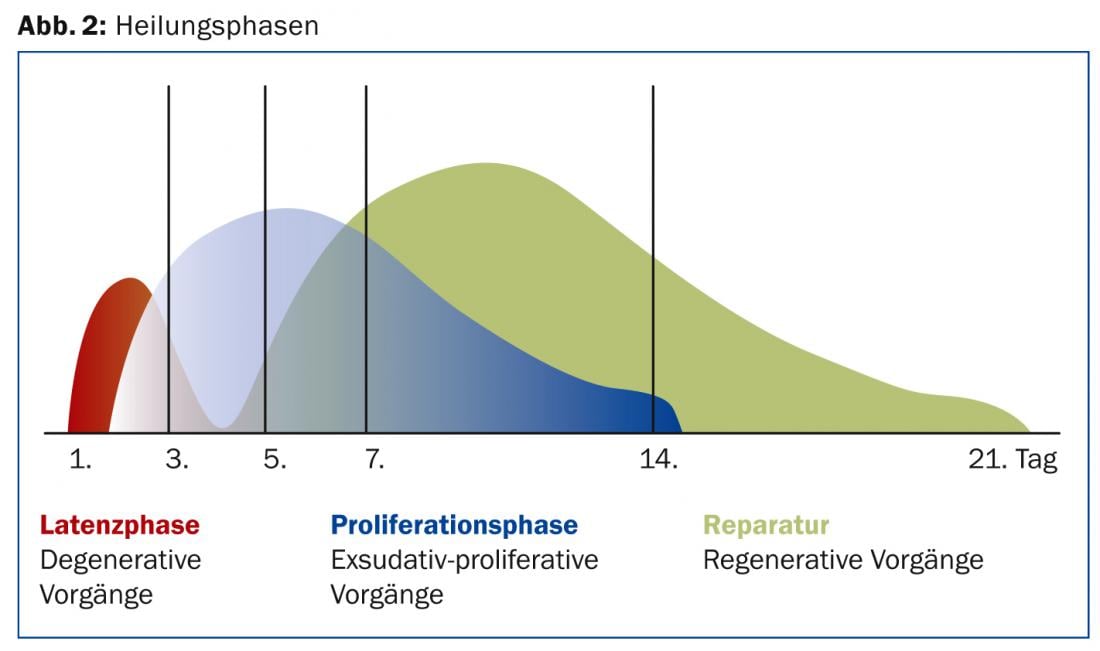
Las fases de cicatrización son básicamente las mismas para cada tejido y sólo difieren en algunas peculiaridades específicas del tejido. En la primera fase catabólica de la cicatrización, que se caracteriza por la inflamación y la limpieza de la herida, se produce inicialmente un hematoma, que consiste, entre otras cosas, en un coágulo de fibrina, cuya estructura es importante para el curso posterior. Posteriormente, las células necesitan esta fibrina para regenerarse y formar nueva matriz extracelular. En la siguiente fase de proliferación anabólica, las células del tejido, es decir, los fibroblastos y los queratinocitos, ya empiezan a trabajar de nuevo para formar tejido. Por último, en la fase de reparación se forma la sustancia básica del tejido, es decir, la matriz (Fig. 2).
¿Cuál es el curso temporal?
Las distintas fases del proceso de curación tienen lugar en momentos diferentes. Estas tres fases no se desarrollan estrictamente una tras otra, sino que se solapan. Su duración también es variable y varía de una persona a otra. Los datos de la bibliografía oscilan entre 16 y 50 semanas.
El hematoma se forma entre unos segundos y unos minutos después. Unas horas o días después, los fibroblastos se activan y modifican el tejido. La fase de regeneración comienza aproximadamente una semana después del traumatismo inicial y puede durar hasta un año dependiendo del tipo de tejido. Los distintos tipos de células desempeñan papeles diferentes en cada una de las fases de cicatrización. Todos los procesos implicados están estrechamente interconectados. Las fases de curación no son simples procesos lineales. Más bien, se entrelazan y no pueden separarse ni en el tiempo ni en el espacio. La duración de cada una de las fases de cicatrización suele depender del tamaño del hematoma causado por la lesión. Las células del sistema inmunitario, con su red de citocinas, también intervienen de diferentes maneras en todos los procesos de cicatrización de heridas. Estos componentes del sistema inmunitario estimulan la regeneración de los tejidos controlando el crecimiento celular y estimulando la diferenciación, el metabolismo celular y la síntesis de proteínas. La interleucina-1 y el TNF-X son particularmente activos, pero los factores de crecimiento como el TGF-β también desempeñan un papel importante al inhibir las células T proinflamatorias. El TGF-β estimula la regeneración de los tejidos estimulando la actividad de los fibroblastos.
A pesar de este proceso tan sutil, la cicatrización de estos tejidos puede verse influida negativamente por diversos factores. Entre ellos se incluyen el consumo de nicotina, el inicio de la terapia, la edad y los AINE.
El concepto de terapia adaptada a las fases tiene sentido
El llamado concepto de terapia adaptada a las fases ha demostrado tener mucho éxito. En la fase inicial (fase inflamatoria), la atención se centra en controlar la hinchazón postraumática. Para ello se utiliza el esquema PECH (P=pausa, E=hielo, C=compresión, H=posición alta).
Estas medidas sencillas y baratas, bien conocidas pero desgraciadamente olvidadas con demasiada frecuencia, no sólo son útiles en el campo de deportes o en los primeros auxilios inmediatos y eficaces, sino también posteriormente como parte del tratamiento posterior prescrito por un médico.
Somos críticos con el uso de antiinflamatorios no esteroideos, ya que estos fármacos obstaculizan el proceso de curación naturalmente programado del tejido lesionado. Si es absolutamente necesario, bastan aplicaciones tópicas como emplastos.
En caso de lesión de ligamentos (rodilla, OSG), se puede colocar inmediatamente al paciente una órtesis. En cada caso, el alivio con bastones también puede ser útil. Tras unos días de dicha inmovilización, la zona se estabiliza aún más con la órtesis y el soporte de peso se reconstruye gradualmente a lo largo de dos a cuatro semanas.
Las órtesis semirrígidas o los vendajes de esparadrapo son adecuados para la fase de proliferación.
En la fase de regeneración, la carga mecánica controlada favorece la orientación correcta (alineación) de las fibras de colágeno. Aquí es donde la fisioterapia, aunque puede prescribirse desde el principio, tendrá su principal efecto.
Curación completada – ¿y ahora qué?
Una vez completada la cicatrización, se recomienda sujetar la zona lesionada con un vendaje, especialmente en el caso de los pacientes que hacen ejercicio con regularidad. Para cumplir los requisitos de la rehabilitación adaptada a la fase, también pueden utilizarse vendajes cuya estabilidad puede reducirse gradualmente. Es deseable un entrenamiento sensoriomotor de acompañamiento, que debería comenzar al cabo de unas cuatro semanas.
PRÁCTICA GP 2014; 9(4): 4-5











