Muchos pacientes se quejan de síntomas persistentes tras una infección por SARS-CoV-2. En estos casos, el primer camino suele llevar al médico de familia, pero el arsenal de que dispone el médico generalista no siempre conduce a un diagnóstico claro. ¿Qué pacientes deben recibir más diagnósticos pulmonares y, sobre todo, cuándo?
Las primeras 8 semanas tras la infección pueden considerarse como la fase aguda sin ningún problema. Durante este periodo, aparte de la posibilidad de eventos tromboembólicos, no hay que preocuparse mucho por las complicaciones, afirmó el Prof. Dr. Thomas Bahmer, neumólogo del Hospital Universitario Schleswig-Holstein, Campus Kiel (D). Si los síntomas persisten después de 2-3 meses, el rendimiento es limitado y el examen del médico de cabecera con laboratorio y ECG no aporta claridad, entonces la capacidad de difusión y la pletismografía corporal son el siguiente paso. Después, se debe comprobar qué tipo de diagnóstico por imagen y otros diagnósticos están indicados.
Los marcadores más importantes para evaluar la gravedad de una infección por SRAS-CoV-2 son, por supuesto, el número, el tipo y la gravedad de los síntomas, la necesidad de hospitalización, la oxigenoterapia y el tipo de tratamiento. Pero también hay que tener en cuenta la cuestión de las enfermedades preexistentes y la medicación. “Lo que ayuda y sin duda recomiendo es el uso de cuestionarios estructurados para conocer la sintomatología”, explicó el Prof. Dr. Bahmer (Tab. 1). Además, desde el punto de vista neumológico, siempre deben tenerse en cuenta los hallazgos de otros facultativos si el paciente ha sido visto previamente por un médico general, un cardiólogo o un otorrinolaringólogo, y en casos más raros también por un neurólogo o un psiquiatra.

Seguimiento de un año
El médico presentó un estudio chino en el que participaron 83 pacientes (57% hombres, 43% mujeres) de entre 52 y 66 años de un hospital de Wuhan. La proporción de oxígeno nasal frente a HFNC o VNI fue del 45% frente al 55%, ninguno de los pacientes recibió tratamiento con esteroides en la fase aguda. Todos presentaban una enfermedad aguda grave con frecuencia respiratoria >30/min,SpO2 <94% en reposo, pO2/FiO2 <300 mmHg e imagen morfológica de una progresión del 50% en 24-48 horas.
Se excluyeron los factores de riesgo concomitantes o complicantes, es decir, que los pacientes estuvieran hospitalizados y recibieran administración de oxígeno, pero no hubieran sido ventilados y no tuvieran ninguna enfermedad preexistente como hipertensión arterial, diabetes, cáncer o enfermedad pulmonar crónica. También eran exclusivamente no fumadores.
Durante un año, se realizó un seguimiento de esta población, tanto con TAC y función pulmonar como con cuestionarios. La evaluación de la función pulmonar mostró que la capacidad de difusión puede tardar hasta un año en volver al rango normal. Un tercio de los pacientes seguía teniendo una DLCO inferior al 80% después de 12 meses. “Los primeros 6 meses se mantuvieron relativamente sin cambios, sólo después se produjo un salto hacia la normalización”, afirma el Prof. Bahmer (Fig. 1). En el caso de la capacidad vital forzada (CVF), el 11% también seguía sufriendo restricciones al cabo de un año. La prueba de la marcha de 6 minutos y el mMRC también muestran patrones similares.
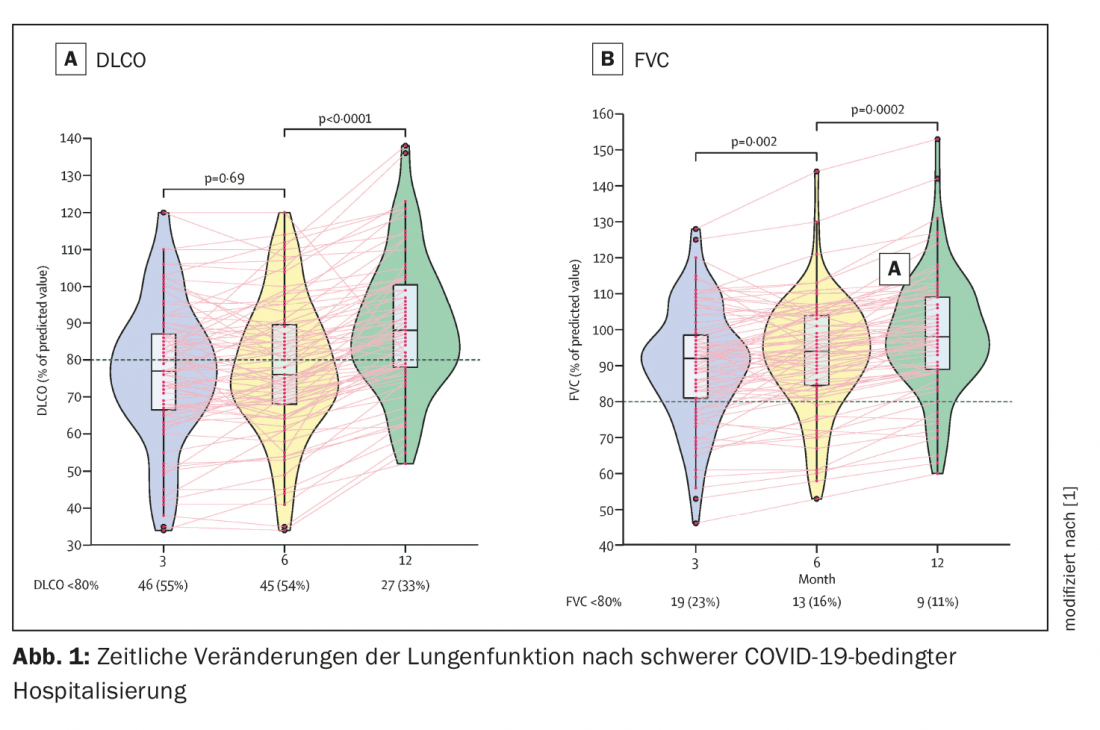
Mayormente mejora después de 9-12 meses
Entre los pacientes que siguen presentando restricción del gas de difusión después de 12 meses, las mujeres se ven afectadas con mayor frecuencia, pero éste parece ser el único factor de riesgo para la restricción persistente. La mayoría de los pacientes también muestran una mejoría en los hallazgos del TAC al cabo de 9-12 meses. Los síntomas residuales son principalmente cambios en el vaso de leche (24%), raramente engrosamiento septal (5%), proliferación de dibujo reticular (4%) o compactación subpleural (1%). Según el experto, al cabo de un año, los pacientes que ya habían mostrado un curso más grave de la enfermedad en la fase aguda sufrían en general las secuelas.
El estudio de salud de la ciudad de Hamburgo [2] también tiene en cuenta a los pacientes con cursos leves, más del 90% de los cuales tuvieron un curso no hospitalizado. Aquí, los datos 9-10 meses después de la infección por SARS-CoV-2 muestran cambios mínimos en los valores funcionales (capacidad pulmonar total ligeramente reducida, resistencia de las vías respiratorias ligeramente aumentada), pero aunque los resultados fueron estadísticamente significativamente diferentes, en su mayor parte estaban dentro del rango normal.
|
Procedimiento post-COVID
|
Vías de tratamiento
La directriz S1 Post-COVID/Long-COVID [3] recomienda la atención neumológica para la disnea, las molestias torácicas y la tos persistente. En cualquier caso, debe realizarse una medición de los gases de difusión, así como una espirometría forzada y una pletismografía corporal en reposo. En situaciones de estrés, se debe utilizar la prueba de la marcha de 6 minutos y la espiroergometría. En el diagnóstico por imagen, depende de la medición del gas de difusión o de los dímeros D si basta con una radiografía de tórax o es necesario realizar un TAC. Además, se recomienda una poligrafía de cribado. Las pruebas de provocación inespecíficas pueden utilizarse para determinar si existe hiperreactividad postinfecciosa.
Se sabe que la tos postinfecciosa suele responder bien a los corticosteroides inhalados. Los niveles elevados de FeNO se consideran indicadores de una buena respuesta a la CSI. La ausencia de hiperreactividad y un FeNO bajo indican, por el contrario, que los CSI no son eficaces.
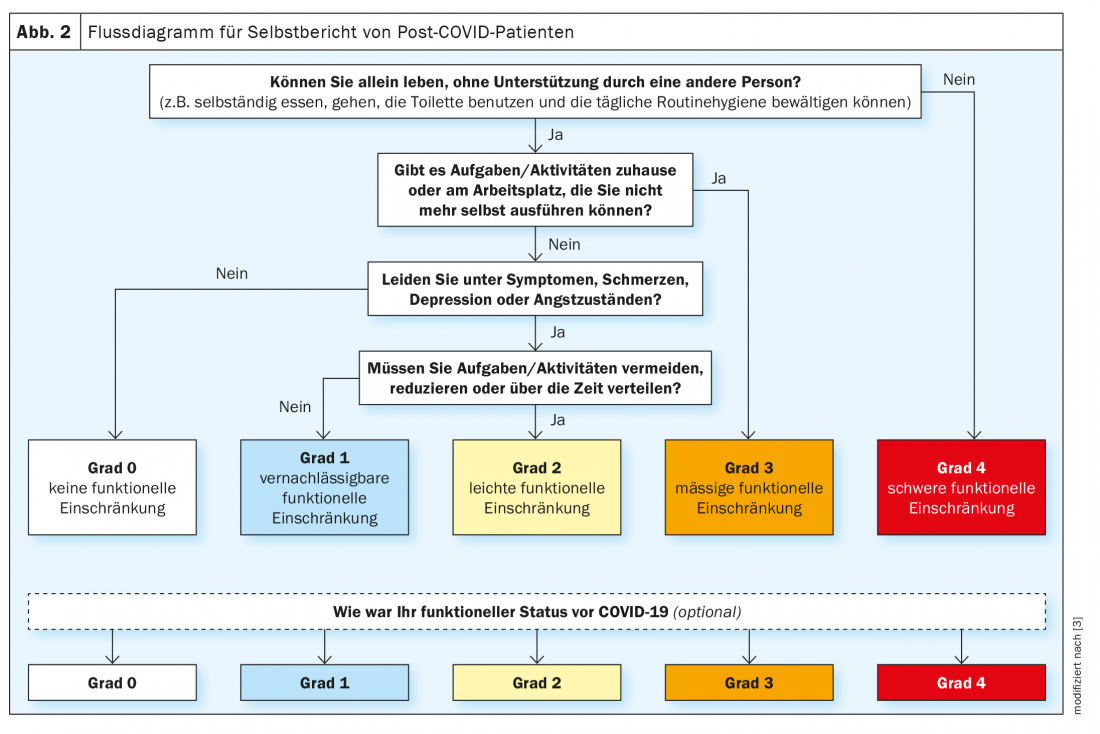
Para el manejo de los pacientes, es importante desarrollar juntos un plan para salir de la restricción de rendimiento y hacerles saber que mejora con el tiempo, pero que también puede llevar algún tiempo. Por lo tanto, los sistemas de puntuación como los presentados en la directriz (Fig. 2) son importantes y pueden darse a los pacientes para ayudarles a determinar los progresos, afirmó el Prof. Bahmer.
Fuente: 128. Congreso de la Sociedad Alemana de Medicina Interna (DGIM)
Literatura:
- Wu X, Liu X, Zhou Y, et al: Resultados respiratorios a los 3, 6, 9 y 12 meses en pacientes tras una hospitalización relacionada con el COVID-19: un estudio prospectivo. Lancet Respir Med 2021; 9: 747-754; doi: 10.1016/S2213-2600(21)00174-0.
- Petersen EL, Goßling A, Adam G, et al: Evaluación multiorgánica en individuos principalmente no hospitalizados tras una infección por SRAS-CoV-2: El programa COVID del estudio de salud de la ciudad de Hamburgo. Revista Europea del Corazón 2022; 43 (11): 1124-1137; doi: 10.1093/eurheartj/ehab914.
- Koczulla AR, Ankermann T, Behrends U, et al: Directriz S1 Post-COVID/Long-COVID 2021; Número de registro AWMF 020-027.
InFo NEUMOLOGÍA Y ALERGOLOGÍA 2022; 2(4): 17-18.