El beneficio de la terapia de resincronización cardiaca (TRC) varía según las características del QRS; los ensayos aleatorios individuales son demasiado débiles para evaluar el beneficio en subgrupos relativamente pequeños. En consecuencia, en un estudio publicado recientemente, se realizó un metaanálisis a nivel de pacientes de ensayos aleatorizados de TRC para evaluar la relación entre la duración y la morfología del QRS (RBBB, LBBB o IVCD) y los resultados del tratamiento.
La terapia de resincronización cardiaca (TRC) es un tratamiento importante para pacientes con insuficiencia cardiaca, fracción de eyección del ventrículo izquierdo (FEVI) reducida y duración prolongada del QRS. Aunque los resultados de los estudios de referencia [2–9] han llevado al uso generalizado de la TRC en muchas cohortes de pacientes, en general se reconoce que una minoría sustancial de pacientes (≈30%) puede no beneficiarse de la implantación del dispositivo. Las razones de la falta de beneficios son muchas e incluyen factores relacionados con el paciente, la colocación de los electrodos y la programación del dispositivo. Aunque los ensayos aleatorizados de TRC incluyeron originalmente a los pacientes en función de la duración del QRS (≥120 ms) y no de la morfología, muchos clínicos llegaron posteriormente a la conclusión de que la TRC sólo era eficaz de forma consistente en pacientes con una duración del QRS ≥150 ms [10,11] y bloqueo de rama izquierda (BRIHH) [11–13]. En un principio, los pacientes se clasificaron como “sin BRIHH”, pero análisis posteriores sugieren posibles diferencias en pacientes con retraso de la conducción intraventricular (DCIV) o bloqueo de rama derecha del haz de His (BRIHH) [14,15]. Los análisis de subgrupos de ensayos aleatorios individuales destinados a comprender la relación entre las características del QRS y el beneficio de la TRC no fueron informativos. Y los estudios observacionales, aunque informativos, están limitados por la falta de un grupo de control que ayude a distinguir los efectos del tratamiento del curso natural de la enfermedad. En consecuencia, en un estudio publicado recientemente, se realizó un metaanálisis a nivel de pacientes de ensayos aleatorizados de TRC para evaluar la relación entre la duración del QRS y la morfología (RBBB, LBBB o IVCD) y los resultados del tratamiento [1].
Un metaanálisis a nivel de pacientes de los ensayos pivotales de TRC MIRACLE (Multicenter InSync RandomizedClinical Evaluation) [2], MIRACLE-ICD (Evaluación clínica aleatorizada multicéntrica InSync ICD) [9], MIRACLE-ICD II (Evaluación clínica aleatoria multicéntrica del DAI InSync II) [3], REVERSE (La resincronización revierte el remodelado en la disfunción ventricular izquierda sistólica) [6], RAFT ( Resincronización-Desfibrilación para la insuficiencia cardíaca ambulatoria ) [8], COMPANION (Comparación de la terapia médica, la estimulación y la desfibrilación en la insuficiencia cardíaca) [4], BLOCK-HF ( Biventricular Versus RightVentricular Pacing in Heart Failure Patients with AtrioventricularBlock ) [5], y MADIT-CRT (Multicenter Automatic DefibrillatorImplantation Trial – Cardiac Resynchronisation Therapy) [7].
El resultado primario del estudio fue el tiempo transcurrido hasta la hospitalización por insuficiencia cardiaca (IC) o la muerte. El resultado secundario fue el tiempo transcurrido hasta la muerte por todas las causas. Todos los estudios incluyeron el tiempo hasta la IC y la muerte como criterios de valoración preespecificados. Aunque el criterio de valoración primario varió según el estudio, la mayoría de los estudios hallaron una diferencia en el tiempo transcurrido hasta la IC o la muerte (MADIT-CRT, RAFT, COMPANION y RAFT). El ensayo BLOCK-HF se diseñó para detectar una diferencia en la IC, la muerte o el remodelado inverso del VI. Los estudios MIRACLE se basaron en las diferencias en el rendimiento funcional y la calidad de vida asociadas a la insuficiencia cardiaca.
Características de la cohorte total y subgrupos definidos por las características del QRS
En un principio, se incluyeron un total de 7.168 pacientes de ocho ensayos de TRC relevantes para el ensayo; tras aplicar los criterios de exclusión, se incluyeron 6.261 pacientes en el análisis. La cohorte del estudio era mayor (66 [intervalo intercuartílico (IQR), 58 a 73] años), predominantemente masculina (75%), tenía una FEVI muy reducida (25% [IQR, 20 a 30]) y presentaba síntomas de insuficiencia cardiaca leves o moderados (clase II de la New York Heart Association, 52%; clase III de la New York Heart Association, 38%). Las comorbilidades más comunes incluían cardiopatía isquémica (59%), antecedentes de hipertensión (53%) y diabetes (34%). La morfología QRS más frecuente fue el BRIHH (n=4549 [72,6%]), seguido del CIVD (n=1024 [16,3%]) y el BRIHH (n=691 [11,0%]). La mayoría de los pacientes tenían duraciones del QRS ≥150 ms (n=4122 [66%]). Se implantó un DAI en el 77% de los pacientes (n=4813), y el 61% de los pacientes fueron aleatorizados a TRC (n=3822). Los pacientes con BRD eran más a menudo varones y presentaban con mayor frecuencia una cardiopatía isquémica. La carga de fibrilación auricular, diabetes e hipertensión, así como la mediana de la fracción de eyección fueron similares en todos los grupos.
Asociación de la TRC con la hospitalización o la muerte en la insuficiencia cardiaca y la muerte en general
La mediana del tiempo de seguimiento en [IQR] para la cohorte total fue de 24 meses. La asignación aleatoria a la TRC dio lugar a una reducción del riesgo de IC o muerte en un análisis no ajustado (CRI, 0,73 [ICr 95%, 0,65 a 0,82]). Los resultados fueron similares en un análisis ajustado según las características de los pacientes y la recepción de un DAI (CRI, 0,72 [ICr 95%, 0,65 a 0,84]; figura 1A). Del mismo modo, la aleatorización a la TRC dio lugar a una reducción de las muertes por todas las causas en los análisis no ajustados (CRI, 0,77 [IC 95%, 0,66 a 0,92]) y ajustados (CRI, 0,78 [IC 95%, 0,67 a 0,94]). Hubo una interacción significativa entre la aleatorización a la TRC y las características del QRS del subgrupo (definidas por la morfología y la duración), así como la IC o la muerte (p<0,001) y la muerte por todas las causas (p<0,001). Las pruebas de interacción posteriores mostraron una interacción significativa entre la aleatorización a TRC y una duración del QRS de ≥150 ms frente a <150 ms para los criterios de valoración de IC o muerte (p<0,001) y muerte por todas las causas (p<0,001), asociándose la TRC con un beneficio significativo en pacientes con una duración del QRS de ≥150 ms. En los pacientes con una duración del QRS ≥150 ms, hubo una interacción significativa entre la morfología del QRS (LBBB, RBBB, IVCD) y la IC o la muerte (p<0,001), y una interacción significativa en el límite para la muerte (p=0,054). Se realizaron análisis no ajustados tras estratificar a los pacientes en seis grupos definidos por la morfología del QRS (BRIHH, BRIHH o CIVD) y la duración (<150 ms o ≥150 ms). En análisis no ajustados, la TRC se asoció en pacientes con QRS ≥150 ms y BRIHH (HR, 0,55 [CrI 95%, 0,48 a 0,65]) o CDIV (HR, 0,66 [CrI 95%, 0,42 a 1,00]). La TRC no se asoció a una menor IC o riesgo de muerte en ningún otro subgrupo. En la evaluación del criterio de valoración secundario “muerte por todas las causas”, los resultados fueron similares en general.
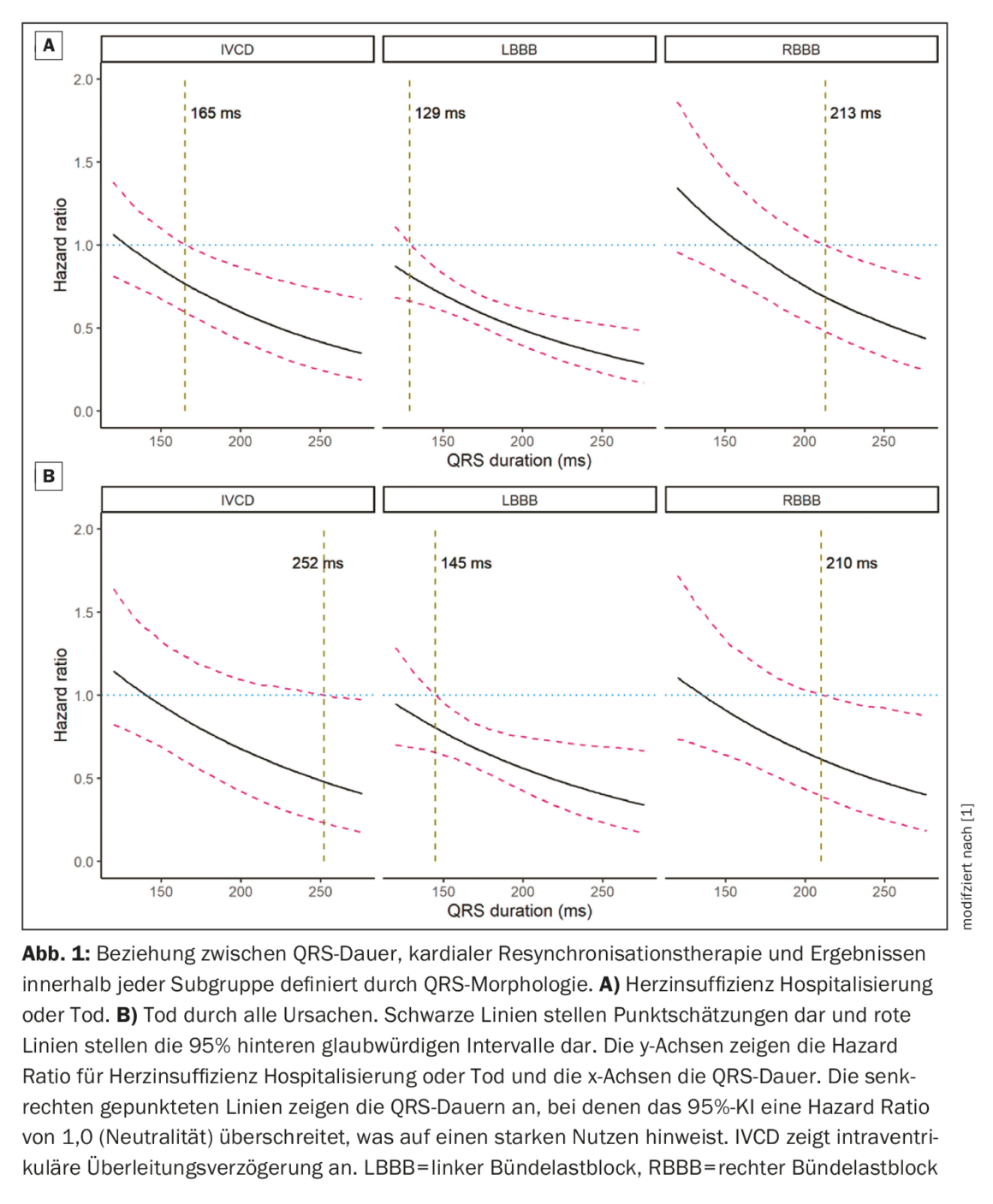
Relación entre la duración del QRS, la terapia de resincronización cardiaca y los resultados
Los modelos ajustados que tenían en cuenta las características de los pacientes y la recepción de un DAI eran comparables a los modelos no ajustados. La TRC se asoció a una reducción de la IC o la muerte en pacientes con BRIHH y QRS ≥150 ms (HR, 0,56 [CrI del 95%, 0,48 a 0,66]) y CDIVI y ≥150 ms (HR, 0,59 [CrI del 95%, 0,39 a 0,89]). Aunque no hubo asociaciones estadísticamente significativas en los demás subgrupos, el subgrupo con BRIHH y QRS <150 ms mostró una tendencia a la reducción de la IC o la muerte, pero no fue estadísticamente significativa (CRI, 0,85 [ICr 95%, 0,68 a 1,07]). Los resultados fueron coherentes entre los estudios en los análisis ajustados. Además, los resultados fueron similares en los análisis ajustados de la TRC y la muerte por todas las causas en los subgrupos de QRS y en todos los ensayos, así como en los análisis de sensibilidad mediante modelos mixtos frecuentistas de Cox y en los modelos bayesianos de Weibull con los datos eliminados de los tres ensayos con menos eventos. Se investigó la relación continua entre la duración del QRS y el beneficio de la TRC para los tres subgrupos de morfología del QRS (Fig. 1A) [1]. En los pacientes con BRIHH, el IC del 95% en torno al HR para el efecto de la TRC sobre el compuesto de IC o muerte fue de <1,0 cuando la duración del QRS superaba los 129 ms; en los pacientes con CDIV esta duración fue de 165 ms y en los pacientes con BRIHH de 213 ms, aunque el CrI fue mucho mayor que en el BRIHH debido al menor número de pacientes y eventos. La figura 1B [1] muestra resultados generales similares para la muerte total, aunque los IC son más amplios debido al menor número de eventos con umbrales de 145 ms, 252 ms y 210 ms para el BRIHH, el CIVD y el BRIHH, respectivamente. En los pacientes con BRIHH, se observó una asociación entre la TRC y la reducción de la IC o la muerte cuando la duración del QRS superaba los 127 ms en las mujeres y los 137 ms en los hombres. En los pacientes con CDIV, se observó una asociación entre la TRC y la reducción de la IC o la muerte cuando la duración del QRS superaba los 140 ms en las mujeres y los 174 ms en los hombres. En el BRIHH, la TRC puede reducir el riesgo de IC o muerte si la duración del QRS supera los 226 ms en las mujeres y los 223 ms en los hombres, pero los valores de corte fueron mucho más amplios que en el BRIHH o el CIVD.
Mensajes para llevarse a casa
¿Qué hay de nuevo?
- En este metaanálisis de datos de pacientes, la terapia de resincronización cardiaca (TRC) se asoció a menores tasas de hospitalización por insuficiencia cardiaca y mortalidad por todas las causas en pacientes con retraso de la conducción intraventricular y duración del QRS ≥150 ms.
- La magnitud del beneficio de la TRC en pacientes con un retraso de la conducción intraventricular ≥150 ms y un bloqueo de rama izquierda ≥150 ms parece ser similar.
- No se observó un beneficio claro de la TRC en pacientes con bloqueo de rama derecha del haz de His de cualquier duración del QRS, aunque no puede descartarse un beneficio potencial en pacientes con una duración del QRS significativamente prolongada.
¿Cuáles son las implicaciones clínicas?
- La práctica de combinar a los pacientes con bloqueo de rama derecha del haz y retraso de la conducción intraventricular en una única categoría de “bloqueo de rama no izquierda del haz”,
para seleccionar a los pacientes para la TRC no está respaldada por los datos. - A los pacientes con un retraso de la conducción intraventricular ≥150 ms se les debe ofrecer una TRC como se hace en los pacientes con un bloqueo de rama izquierda ≥150 ms.
Literatura:
- Friedmann DJ, et al.: Cardiac Resynchronization Therapy Improves Outcomes in Patients With Intraventricular Conduction Delay But Not Right Bundle Branch Block: A Patient-Level Meta-Analysis of Randomized Controlled Trials. Circulation 2023; doi: 10.1161/CIRCULATIONAHA.122.062124.
- Abraham WT, et al.: MIRACLE Study Group. Cardiac resynchronization in chronic heart failure. N Engl J Med. 2002; 346: 1845–1853.
doi: 10.1056/NEJMoa013168 - Abraham WT, et al.: MIRACLE ICD II Study Group. Effects of cardiac resynchronization on disease progression in patients with left ventricular systolic dysfunction, an indication for an implantable cardioverter- defibrillator, and mildly symptomatic chronic heart failure. Circulation 2004;110: 2864–2868. doi: 10.1161/01.CIR.0000146336.92331.D1
- Bristow MR, et al.: COMPANION Investigators. Cardiac-resynchronization therapy with or without an implantable defibrillator in advanced chronic heart failure. N Engl J Med. 2004; 350: 2140–2150. doi: 10.1056/nejmoa032423
- Curtis AB, et al.: BLOCK HF Trial Investigators. Biventricular pacing for atrioventricular block and systolic dysfunction. N Engl J Med. 2013; 368: 1585– 1593. doi: 10.1056/NEJMoa1210356
- Linde C, et al.: REVERSE Study Group. Randomized trial of cardiac resynchronization in mildly symptomatic heart failure patients and in asymptomatic patients with left ventricular dysfunction and previous heart failure symptoms. J Am Coll Cardiol 2008; 52: 1834–1843. doi: 10.1016/j.jacc.2008.08.027
- Moss AJ, et al.: Cardiac-resynchronization therapy for the prevention of heart-failure events. N Engl J Med. 2009;361:1329–1338. doi: 10.1056/NEJMoa0906431
- Tang AS, et al.: AFT Trial Investigators. Cardiacresynchronization therapy for mild-to-moderate heart failure. N Engl J Med. 2010;363:2385–2395. doi: 10.1056/nejmoa1009540
- Young JB, et al.: MIRACLE ICD Trial Investigators. Combined cardiac resynchronization and implantable cardioversion defibrillation in advanced chronic heart failure: the MIRACLE ICD Trial. JAMA 2003; 289: 2685–2694. doi: 10.1001/jama.289.20.2685
- Bryant AR, et al.: Association between QRS duration and outcome with cardiac resynchronization therapy: a systematic review and meta-analysis. J Electrocardiol. 2013; 46: 147–155. doi: 10.1016/j.jelectrocard.2012.12.003
- Gold MR, et al.: Effect of QRS duration and morphology on cardiac resynchronization therapy outcomes in mild heart failure: results from the Resynchronization Reverses Remodeling in Systolic Left Ventricular Dysfunction (REVERSE) study. Circulation. 2012;126: 822–829. doi: 10.1161/circulationaha.112.097709
- Dupont M, et al.: Differential response to cardiac resynchronization therapy and clinical outcomes according to QRS morphology and QRS duration. J Am Coll Cardiol 2012;60: 592–598. doi: 10.1016/j.jacc.2012.03.059
- Zareba W, et al.: MADIT-CRT Investigators. Effectiveness of cardiac resynchronization therapy by QRS morphology in the Multicenter Automatic Defibrillator Implantation Trial-Cardiac Resynchronization Therapy (MADIT-CRT). Circulation. 2011; 123: 1061–1072. doi: 10.1161/circulationaha.110.960898
- Kawata H, et al.: Cardiac resynchronization defibrillator therapy for nonspecific intraventricular conduction delay versus right bundle branch block. J Am Coll Cardiol 2019; 73: 3082–3099. doi: 10.1016/j.jacc.2019.04.025
- Sundaram V, et al.: Implantable cardioverter-defibrillators with versus without resynchronization therapy in patients with a QRS duration >180 ms. J Am Coll Cardiol 2017; 69: 2026– 2036. doi: 10.1016/j.jacc.2017.02.042.
CARDIOVASC 2023; 22(1): 22–23











