La diabetes de tipo 2 se desarrolla gradualmente a lo largo de los años y suele diagnosticarse en la edad adulta media o avanzada, a menudo por casualidad durante las revisiones rutinarias. Un control glucémico adecuado es muy importante para prevenir las complicaciones agudas y las secuelas a largo plazo. Si no se alcanzan los valores objetivo individuales con los antidiabéticos orales y/o los agonistas del receptor GLP-1, debe iniciarse el tratamiento con insulina. La insulina basal suele ser suficiente al principio; hoy en día, se utilizan sobre todo análogos de insulina de acción prolongada.
Desde el punto de vista fisiopatológico, en la diabetes de tipo 2, la producción insuficiente de insulina o el deterioro de su acción provocan una captación insuficiente de glucosa de la sangre, lo que da lugar a niveles elevados de glucosa en sangre. Esto se debe a que la hormona insulina, producida por las células beta del páncreas, garantiza que las células del organismo puedan absorber y procesar la glucosa. La terapia para la diabetes de tipo 2 tiene como objetivo mantener los niveles de glucosa en sangre en el nivel adecuado. Inicialmente, los cambios en el estilo de vida pueden ser suficientes, y muchos pacientes requieren medicación complementaria. A medida que la enfermedad progresa, también puede ser necesario un tratamiento con insulina. La insulina basal cubre las necesidades básicas de insulina independientemente de las comidas, incluso por la noche, y se inyecta al menos una vez al día o más a menudo, según la situación. Los análogos de insulina basal de acción prolongada (tab. 1) han prevalecido sobre la insulina NPH (Neutral Protamine Hagedorn). Además de la reducción de la hipoglucemia nocturna, otra ventaja es la mayor facilidad de manipulación en forma de solución clara, mientras que la aplicación de la insulina NPH requiere una suspensión previa de la insulina.

Compruebe individualmente la indicación del tratamiento con insulina
Hoy en día, las estrategias de tratamiento de la diabetes tipo 2 se determinan individualmente y con la participación del paciente, explica el Prof. Dr. med. Martin Pfohl, médico jefe del Hospital Bethesda de Duisburgo [1]. Si el nivel de HbA1c se mantiene por encima del rango objetivo a pesar de los cambios en el estilo de vida (dieta sana y aumento de la actividad física), se recomienda el tratamiento con fármacos antidiabéticos, siempre que no existan contraindicaciones [2]. La directriz nacional alemana sobre asistencia sanitaria para la diabetes mellitus tipo 2 recomienda un corredor objetivo de HbA1c entre 48 y 69 mmol/mol (6,5-8,5%) como valor orientativo, aunque éste puede variar individualmente teniendo en cuenta diversas características del paciente como la edad, las comorbilidades, el riesgo de hipoglucemia o el aumento de peso [3].
La terapia oral suele comenzar con metformina. Si con ello no se alcanzan los valores objetivo de HbA1c, se pasa a una terapia combinada, en la que pueden utilizarse sulfonilureas, inhibidores de la DPP-4, inhibidores de la SGLT-2 (SGLT2i) y/o agonistas de los receptores de GLP-1 (GLP-1-RA). Si la HbA1c está por encima del valor objetivo individual de HbA1c a pesar de la medicación con antidiabéticos orales y/o con un análogo de GLP-1 inyectable, y especialmente en caso de desequilibrios metabólicos (valor de HbA1c >10%), se aconseja la administración de insulina [2]. En la mayoría de los diabéticos de tipo 2, la insulinodependencia sólo se desarrolla tras varios años de diabetes, cuando se produce una deficiencia absoluta de insulina como consecuencia de un defecto de las células beta. También debe aclararse de forma individual si es necesario un tratamiento inicial con insulina en pacientes con diabetes de tipo 2. En el análisis de un grupo de trabajo sueco sobre una cohorte de 8980 personas con diabetes recién diagnosticada, la proporción de diabéticos de tipo 2 con deficiencia grave de insulina endógena (“diabetes insulinodependiente grave”) era de aproximadamente el 17,5% [4].
El tratamiento temporal con insulina también puede ser necesario en el contexto de una infección o de una próxima operación, o de otras situaciones que provoquen un deterioro del efecto de la insulina o una mayor necesidad de insulina [3].
Terapia oral asistida basal
La terapia oral basal (TOB) es muy adecuada como primera forma de tratamiento con insulina para la mayoría de los diabéticos de tipo 2. Suele administrarse una dosis fija de insulina basal por la noche. Se demostró que la combinación con metformina lograba un control glucémico similar en comparación con la monoterapia con insulina, pero el peso corporal se veía afectado más favorablemente [5,6]. Se recomiendan como punto de partida el detemir (Levemir®) o la glargina-100 (Lantus®), y en cuanto al régimen de titulación, un inicio con 10 E (se permite más en pacientes con sobrepeso) con un aumento de 2 E cada 2 días hasta que la glucemia en ayunas <sea de 8 mmol/l, idealmente de 6-7 mmol/l [7,8]. (Precaución: no aumente más la dosis de insulina basal de aproximadamente un tercio del peso corporal, sino añada insulina en bolo) [7]. El Tresiba® de acción ultralarga puede prescribirse si se produce una hiperglucemia por la mañana a pesar del uso de detemir o glargina-100, o si la glucemia aumenta durante la noche, o si el paciente no se inyecta antes de acostarse (el Tresiba® puede inyectarse en cualquier momento del día).
¿Qué pacientes se benefician de las insulinas basales de acción ultralarga?
La insulina glargina-300 y la insulina degludec son actualmente los dos análogos de insulina con la mayor duración de acción y los menores riesgos de hipoglucemia (recuadro). Cuanto más mayores son los diabéticos de tipo 2, más tienden a utilizar estas insulinas basales de segunda generación de acción muy prolongada, explica el Prof. Pohl. Esto se remonta al estudio SENIOR [17]. Se investigó cómo funciona la titulación en pacientes ancianos y la frecuencia de la hipoglucemia. En este caso, se observó que la glargina-300 era eficaz en personas mayores (≥65 años) con una mayor duración de la diabetes, con menores tasas de hipoglucemia sintomática documentada en comparación con la glargina-100, sobre todo en pacientes ≥75 años. Estos resultados concuerdan con los datos de un metaanálisis post hoc de los estudios EDITION 1, 2 y 3 en adultos de edad ≥65 años.
| Análogos de insulina de acción ultralarga
En el curso de la diabetes de tipo 2, a menudo es necesario el tratamiento con insulina, especialmente con una mayor duración de la diabetes y/o una insuficiencia renal grave [11]. Los estudios demuestran que los nuevos análogos de insulina basal de acción ultralarga, como la insulina degludec (Tresiba®) o la insulina glargina 300 (Toujeo®), provocan muchas menos hipoglucemias que las insulinas basales existentes [12,13]. El estudio DELIVER de alto riesgo demostró que en los pacientes con diabetes de tipo 2 con alto riesgo de hipoglucemia, la glargina-300 -un análogo de insulina basal de segunda generación- se asociaba a un riesgo significativamente menor de hipoglucemia que los análogos de insulina basal de primera generación un año después de cambiar de una insulina basal de primera generación, con un control glucémico comparable [16]. Las combinaciones fijas con GLP-1-RA combinan varias ventajas. [14,15]La insulina degludec combinada con el AR GLP-1 liraglutida produjo un mejor control glucémico y menos hipoglucemias en comparación con la insulina glargina 100 . El estudio DEVOTE demostró que no existía un mayor riesgo cardiovascular con degludec en comparación con la glargina [6]. |
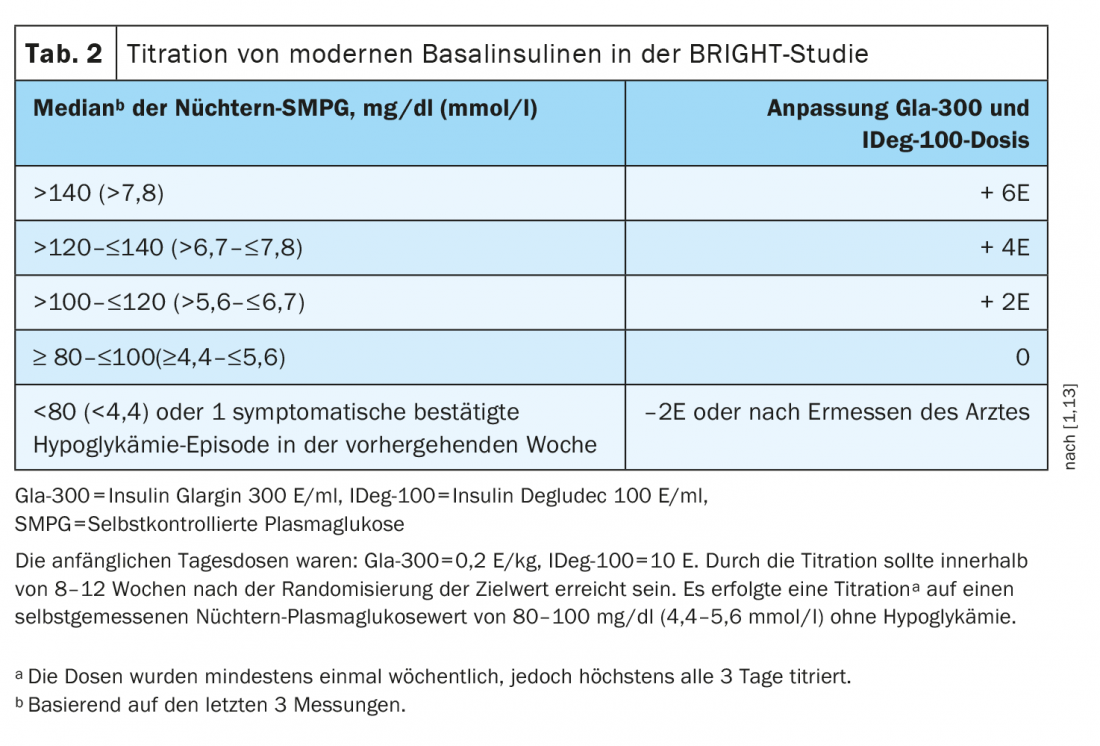
En pacientes con función renal alterada, la glargina-300 fue superior a la insulina degludec en el estudio BRIGHT. Así lo demuestra un análisis de subgrupos en el que se consiguió una mayor reducción de la HbA1c con glargina-300 que con insulina degludec en diabéticos de tipo 2 coninsuficiencia renal[9]. BRIGHT fue un estudio de 24 semanas, multicéntrico, abierto, aleatorizado, controlado activamente, de dos brazos y de grupos paralelos en diabéticos de tipo 2 no controlados que no habían recibido insulina. Los participantes fueron aleatorizados 1:1 a glargina-300 (n=466) o insulina degludec-100 (n=463) y estratificados para el análisis en función de la tasa de filtración glomerular estimada (TFGe). Glargina-300 e insulina Degludec-100 se administraron una vez al día entre 18 y 20 Reloj administrado por los propios pacientes (Tab.2). Especialmente en un subgrupo de pacientes con una TFGe <60 ml/min/1,73 m2, la glargina-300 se asoció a reducciones medias de la HbA1c significativamente mayores desde el inicio hasta la semana 24 (8,58% a 6,94%) en comparación con la insulina degludec-100 (8,30% a 7,28%) [9]. También se observó que los perfiles de glucosa automedidos eran mejores en este subgrupo con glargina-300, mientras que en los diabéticos de tipo 2 con función renal no restringida los valores eran aproximadamente los mismos. No sabemos exactamente a qué se debe, afirma el Prof. Pfohl.
Si el BOT no es suficiente: combinación fija con GLP-1-RA
Las insulinas basales también pueden combinarse con agonistas del receptor GLP-1 en una pluma. Especialmente en el caso de los diabéticos de tipo 2 con mucho sobrepeso que ya requieren tratamiento con insulina, la combinación de insulina y miméticos de la incretina tiene sentido, ya que puede evitar un rápido aumento de peso. Xultophy® es una combinación fija de GLP-1-RA (liraglutida) e insulina degludec [8]. Suliqua® es un preparado combinado de GLP-1-RA e insulina glargina-100 [8]. La dosis es individual para ambas combinaciones fijas y se titula en función de las necesidades de insulina del paciente. La aplicación tiene lugar una vez al día.
En el estudio LixiLan-L, un número significativamente mayor de pacientes consiguió una HbA1c <7% sin hipoglucemia ni aumento de peso con la combinación fija de GLP-1-RA e insulina glargina que con insulina glargina 100 E/ml (p<0,0001) [10].
Kongess: Diabetología sin fronteras
Literatura:
- Pfohl M: Importancia de la fase de titulación en la diabetes mellitus tipo II con insulina basal. Diabetología Boundless, 04.02.2022
- “Antidiabéticos orales y análogos del GLP-1”, Swiss Med Forum 2019; 19(1920): 339-340.
- National Health Care Guideline Diabetes 2021, www.leitlinien.de/themen/diabetes/2-auflage/kapitel-2#abb6 (última consulta: 24.02.2022)
- Ahlqvist E, et al.: Nuevos subgrupos de diabetes de inicio en la edad adulta y su asociación con los resultados: Un análisis de conglomerados basado en datos de seis variables. Lancet Diabetes Endocrinol 2018; 6(5): 361-369.
- Instituto para la Calidad y la Eficiencia en la Asistencia Sanitaria. Análogos de insulina de acción prolongada para el tratamiento de la diabetes mellitus tipo 2; informe final; versión 1.1; comisión A05-03 [online]. 26.02.2009 www.iqwig.de (última consulta: 24.02.2022)
- Manual del médico. La vía de tratamiento del Programa de Gestión de Enfermedades. Diabetes mellitus tipo 2. Noviembre de 2020, estado: www.arztnoe.at (fecha de acceso: 24.02.2022)
- Kohler S, Beise U, Huber F: Diabetes mellitus, medix Guideline, www.medix.ch (última consulta: 24.02.2022)
- Swissmedic: Información sobre medicamentos, www.swissmedicinfo.ch (última consulta: 24.02.2022)
- Haluzík M, et al.: Control glucémico diferencial con insulina glargina basal 300 U/mL frente a degludec 100 U/mL según la función renal en la diabetes tipo 2: Un subanálisis del ensayo BRIGHT. Diabetes Obes Metab 2020; 22(8): 1369-1377.
- Aroda VR; LixiLan-L Trial Investigators: Efficacy and Safety of LixiLan, a Titratable Fixed-Ratio Combination of Insulin Glargine Plus Lixisenatide in Type 2 Diabetes Inadequately Controlled on Basal Insulin and Metformin: The LixiLan-L Randomized Trial. Cuidado de la diabetes. 2016 nov;39(11): 1972-1980.
- Schneider L, Lehmann R: Guía suiza de la diabetes. Swiss Med Forum 2021; 21(1516): 251-256.
- Marso SP, et al: Eficacia y seguridad de Degludec frente a Glargina en la diabetes tipo 2. N Engl J Med 2017; 377(8): 723-732.
- Rosenstock J, et al: More Similarities Than Differences Testing Insulin Glargine 300 Units/mL Versus Insulin Degludec 100 Units/mL in Insulin-Naive Type 2 Diabetes: The Randomized Head-to-Head BRIGHT Trial. Diabetes Care 2018; 41(10): 2147-2154.
- Lingvay I, et al: Effect of Insulin Glargine Up-titration vs Insulin Degludec/Liraglutide on Glycated Hemoglobin Levels in Patients With Uncontrolled Type 2 Diabetes: The DUAL V Randomized Clinical Trial. JAMA 2016; 315(9): 898-907.
- Billings LK, et al: Eficacia y seguridad de la terapia con IDegLira frente a la insulina basal en pacientes con diabetes tipo 2 no controlados con metformina e insulina basal: el ensayo clínico aleatorizado DUAL VII. Diabetes Care 2018; 41(5): 1009-1016.
- Pfohl M, et al: Diabetología clínica. Los pacientes diabéticos de tipo 2 con alto riesgo de hipoglucemia con análogos de insulina basal de primera generación presentaron un menor riesgo de hipoglucemia tras cambiar a insulina glargina 300 E/ml (Gla-300) (Estudio DELIVER de alto riesgo). Diabetología y Metabolismo 2021; 16(S 01): S13
- Ritzel R, al.: A randomized controlled trial comparing efficacy and safety of insulin glargine 300 units/mL versus 100 units/mL in older people with type 2 diabetes: Results from the SENIOR Study. Diabetes Care 2018; 1672-1680.
PRÁCTICA GP 2022; 17(3): 30-31
CARDIOVASC 2022; 21(2): 30-31











