La profilaxis de las cicatrices es un componente importante del tratamiento satisfactorio de las heridas. Hoy en día se dispone de una amplia gama de medidas invasivas y no invasivas. Expertos internacionales ofrecieron una actualización al respecto en el Congreso Anual de la EADV.
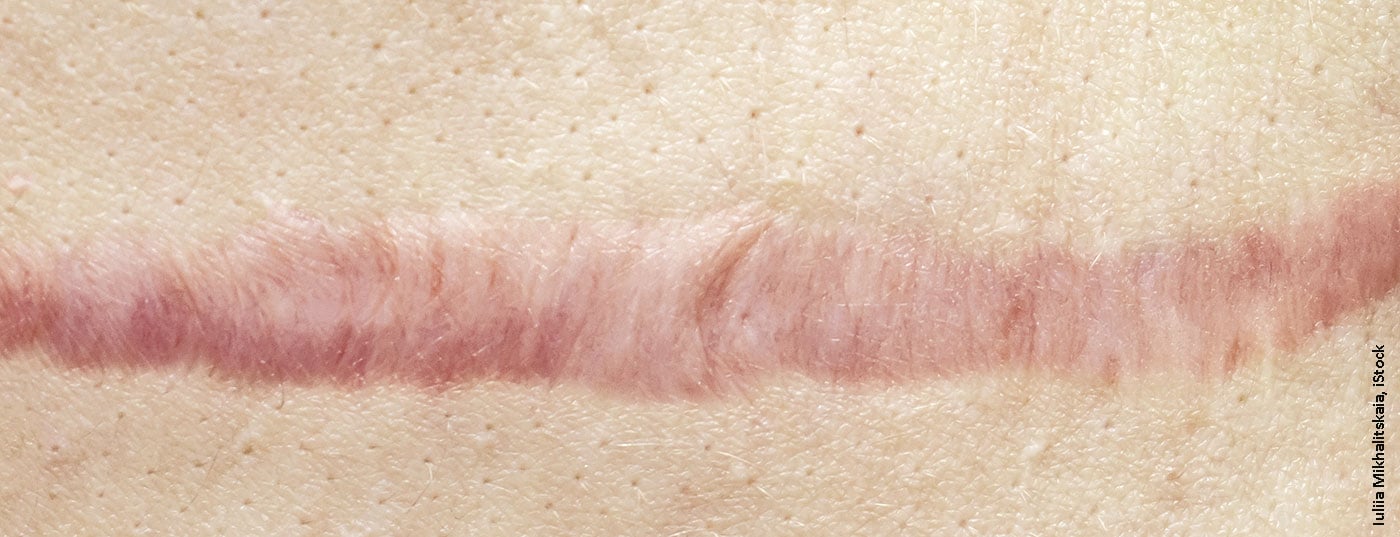
La regulación de la cicatrización de las heridas y el fomento de la regeneración de los tejidos son procesos complejos que aún no se conocen en su totalidad [1]. Las cicatrices difieren de la piel sana en aspectos estéticos, funcionales y morfológicos. En el caso de una lesión pequeña y superficial, sólo se ve afectada la epidermis y puede formarse una nueva capa de piel intacta a partir de la capa de células basales. Si la lesión se extiende a la dermis, queda tejido cicatricial, que consiste en una acumulación de fibras de colágeno poco flexibles y mal estructuradas [2].
Prevenir las consecuencias negativas de las cicatrices
En el caso de las cicatrices debidas a quemaduras, además de las consecuencias negativas inmediatas, puede haber diversos daños consecuenciales a largo plazo: Contracturas y rigidez de las articulaciones, dolor crónico, picor crónico, sudoración reducida. A nivel psicológico, las alteraciones de la percepción corporal, la ansiedad social y los trastornos depresivos son posibles consecuencias.
El Dr. Aleksejs Zavorins, de Riga, habló en el Congreso Anual de la EADV sobre la prevención de cicatrices y queloides [1]. El objetivo en cada caso es conseguir un estado de la piel lo más libre de cicatrices posible. Se sabe que a veces esto se consigue como parte de un proceso de curación natural. Por ejemplo, existen informes de neogénesis de folículos pilosos, glándulas sebáceas, dermis y cartílago en mamíferos no tratados [3,4].
Los análisis de los procesos fisiológicos y bioquímicos implicados han proporcionado importantes conocimientos para el futuro desarrollo de técnicas de prevención de cicatrices.
Métodos de profilaxis de cicatrices
La toxina botulínica A es una neurotoxina (derivada de la cepa bacteriana anaerobia Clostridium botulinum) que provoca la inhibición de la liberación presináptica de acetilcolina. No se habían producido efectos secundarios como atrofia cutánea y telangiectasia. El mecanismo de acción no se conoce del todo, existen varias hipótesis: Reducción de la tensión de la herida; modulación directa de la actividad de los fibroblastos mediante la alteración de las vías apoptótica, migratoria y fibrótica; inhibición de la expresión de los genes TGFα-1, VEGF, MMP1, PDGFA.
Células madre mesenquimales puede influir positivamente en el proceso de cicatrización de heridas a través de la actividad paracrina y producir los siguientes efectos: Migración de fibroblastos y queratinocitos (in vitro); cierre de heridas (en modelo de rata); remodelación de la matriz extracelular mediante la síntesis de colágeno y elastina; inhibición de la expresión de MMP-1 (in vitro); expresión de VEGF y angiogénesis (en modelo de rata); supresión de procesos inflamatorios (disminución de TNF-alfa e IL1) (en modelo de rata) [5]. El injerto de piel dividida se considera el tratamiento estándar para las grandes heridas por quemaduras. Posibles complicaciones de este procedimiento: dolor, prurito, infección, discromía, despigmentación, retraso en la cicatrización, cicatrices hipertróficas. Además, la disponibilidad de puntos de extracción es limitada [6].

En el caso de los aerosoles elaborados con la propia sustancia cutánea del organismo, la piel de la zona donante se introduce en una solución enzimática especializada. A continuación, estas células se aplican en forma de aerosol sobre una herida por quemadura de segundo grado. Los estudios han demostrado la no inferioridad de esta técnica en comparación con el injerto de piel. Además, la técnica de pulverización ofrece la ventaja de que un lugar de muestreo adecuado sólo debe tener 1/80 de la superficie de la zona lesionada que se va a tratar. Esto es mucho menos que la proporción 2:1 requerida para el injerto de piel dividida [6].
En cuanto a los andamios para favorecer la regeneración del tejido cutáneo tras las quemaduras, hoy en día existe una amplia gama de materiales naturales (colágeno), sintéticos (policaprolactona) e híbridos, afirmó el ponente. Los andamios no sólo favorecen la migración, el mantenimiento y la diferenciación de las células hacia la restauración de la dermis, sino que también pueden servir como portadores de células o fármacos [7]. Entre otras cosas, se desarrolló un andamio basado en un inhibidor del factor de crecimiento (TGF)β-1, que puede utilizarse para la prevención de cicatrices hipertróficas.
El láser de colorante pulsado (PDL) a una longitud de onda de 585-595 nm es fuertemente absorbido por la oxihemoglobina. Las paredes de los vasos sanguíneos se calientan y se coagulan o destruyen. Esta técnica se utiliza para la prevención de cicatrices queloides e hipertróficas. La PDL puede dar lugar a una mejora significativa que incluye la vascularización, la pigmentación y la flexibilidad, afirmó el ponente. También se observaron efectos positivos en las puntuaciones de la IGA (evaluación global de los investigadores) y la PGA (evaluación global de los participantes). En un estudio comparativo, el láser de colorante produjo una disminución de la expresión de TGFβ-1, un aumento de la actividad de las MMP y una disminución de la proliferación de fibroblastos y de la producción de colágeno de tipo III [9]. En el pasado, era habitual iniciar el tratamiento con láser de colorante sólo 6 meses después de un traumatismo, hoy en día algunos expertos recomiendan iniciar la terapia inmediatamente después de retirar las suturas [10,11].
La radioterapia tras la escisión quirúrgica dio lugar a una reducción de la tasa de recaída en comparación con la escisión quirúrgica sola. Especialmente para los queloides difíciles de tratar, es aconsejable el uso de la radioterapia. Los rayos X pueden prevenir las recidivas de los queloides controlando la proliferación de fibroblastos e interrumpiendo el ciclo celular, incluida la apoptosis. La braquiterapia y la irradiación superficial y Orthovolt produjeron los siguientes efectos [1,18,19]: La tasa de recidiva se redujo al 9,59%, lo que supone una tasa significativamente mejor en comparación con la escisión quirúrgica sola (45-100%). Las tasas de recidiva más elevadas se dieron en el sexo masculino, la edad <28 años, la irradiación más de 24 horas después de la cirugía, el tamaño de los queloides >5cm antes del injerto de piel. No se observaron neoplasias inducidas por la radiación tras una mediana de seguimiento de 40 meses y sólo se registró una baja tasa de acontecimientos adversos (9,38%).
La terapia de masaje produjo una reducción del dolor (EVA), una mejora de la flexibilidad, una reducción de la vascularización (escala de cicatrices de Vancouver) y una reducción de los síntomas depresivos (CES-D) [1]. El ponente señaló que los resultados no se basaban en protocolos de estudio totalmente estandarizados y que había diferencias en con respecto a las distintas características de las cicatrices, así como en con respecto a la técnica de masaje utilizada.
Fuente: EADV 2019, Madrid
Literatura:
- Zavorinas A: Prevención de cicatrices y queloides. Dr. Aleksejs Zavorins Prevención de cicatrices y queloides. Presentación de diapositivas, EADV Madrid, 10.10.2019.
- Lawrence JW, Mason ST, Schomer K: Epidemiología e impacto de la cicatrización tras una lesión por quemadura: una revisión sistemática de la literatura. J Burn Care Res 2012; 33(1): 136-146.
- Seifert AW, et al.: Muda de piel y regeneración de tejidos en ratones espinosos africanos (Acomys). Naturaleza 2012; 489 (7417): 561-565.
- Willyard C: Desvelar los secretos de la cicatrización sin cicatrices. Naturaleza 2018; 563 (7732): S86-S88.
- Yales CC, et al: Las células estromales multipotentes / células madre mesenquimales y los fibroblastos se combinan para minimizar las cicatrices hipertróficas cutáneas. Stem Cell Res Ther 2017; 8(1): 193.
- Holmes Iv JH, et al: Estudio comparativo del dispositivo ReCell® y el injerto cutáneo autólogo de malla de grosor escupido en el tratamiento de lesiones por quemaduras agudas. J Burn Care Res 2018; 39(5): 694-702.
- Rahmani Del Bakhshayesh A, et al.: Ventajas recientes sobre las aplicaciones biomédicas de los andamiajes en la cicatrización de heridas y la ingeniería de tejidos dérmicos. Artif Cells Nanomed Biotechnol 2018; 46(4): 691-705.
- Wang L, et al: Small Molecular TGF-β1-Inhibitor-Loaded Electrospun Fibrous Scaffolds for Preventing Hypertrophic Scars. ACS Appl Mater Interfaces 2017; 9(38): 32545-32553.
- Kuo YR, et al: La supresión de la expresión de TGF-beta1 se correlaciona con la regulación al alza de la metaloproteinasa de matriz-13 en la regresión de queloides tras el tratamiento con láser de colorante pulsado flashlamp. Laser Surg Med 2005; 36(1): 38-42.
- Brewin MP, Lister TS: Prevención o tratamiento de las cicatrices hipertróficas de quemaduras: una revisión de cuándo y cómo tratar con el láser de colorante pulsado. Quemaduras 2014; 40(5): 797-804.
- De las Alas JM, Siripunvarapon AH, Dofitas BL: Láser de colorante pulsado para el tratamiento de cicatrices queloides e hipertróficas: una revisión sistemática. Expert Rev Med Devices 2012; 9(6): 641-650.
- Prodromidou A, et al: Toxina botulínica para la prevención y curación de cicatrices de heridas: una revisión sistemática de la literatura. Plast Surg (Oakv) 2015; 23(4): 260-264.
- Kasyanju Carrero LM, Ma WW, Liu HF: Toxina botulínica tipo A para el tratamiento y la prevención de cicatrices hipertróficas y queloides: Revisión actualizada. J Cosmet Dermatol 2019; 18(1): 10-15.
- Shojaei F, et al: Revisión de diferentes métodos para aumentar la eficacia de la terapia de heridas basada en células madre mesenquimales. Wound Repair Regen 2019 Jul 12. doi: 10.1111/wrr.12749.
- Volarevic V, et al: Cuestiones éticas y de seguridad de la terapia basada en células madre. Int J Med Sci 2018; 15(1): 36-45.
- Fong C-Y, et al: Las células madre humanas de gelatina de Wharton y su medio condicionado mejoran la cicatrización de las heridas por escisión y diabéticas. J Cell Biochem 2014; 115(2): 290-302.
- Tam K, et al.: Un nanoarmazón impregnado con células madre de gelatina de wharton humana o sus secreciones mejora la cicatrización de las heridas. J Cell Biochem 2014; 115(4): 794-803.
- Shen J, Lian X, Sun Y: Radioterapia hipofraccionada con haz de electrones para queloides: estudio retrospectivo de 568 casos con 834 lesiones. J Radiat Res 2015; 56(5): 811-817.
- Cheraghi N, Cognetta A Jr, Goldberg D: Radioterapia para el tratamiento adyuvante de queloides extirpados quirúrgicamente: una revisión. J Clin Aesthet Dermatol 2017; 10(8): 12-15.
DERMATOLOGIE PRAXIS 2019; 29(6): 41-42 (publicado el 9.12.19, antes de impresión).