El picor en la zona genital es frecuente y muy debilitante. A menudo la causa es una infección fúngica, pero no siempre. A veces, las dermatosis no infecciosas, las reacciones alérgicas, los efectos secundarios de los fármacos o las enfermedades sistémicas subyacen al prurito. La doctora Stephanie von Orelli, de Zúrich, entró en más detalles sobre las distintas formas en el Congreso de la KHM.
La colpitis/vulvitis es uno de los motivos más frecuentes de consulta ginecológica (20-25%). Las mujeres afectadas declaran una gran variedad de síntomas principales, como aumento del flúor (precaución: no todo el flúor es patológico), olor desagradable, picor y ardor, molestias durante la micción o dispareunia. “La mayoría de las veces, la causa es una alteración del ecosistema en la zona genital”, subraya la Dra. med. Stephanie von Orelli, de Zúrich. “Las duchas vaginales, que parecen haberse vuelto a poner de moda, la irritación mecánica, las duchas frecuentes y el uso de jabones alcalinos, pero también los salvaslips y las hemorragias menstruales, pueden perturbar de forma permanente el equilibrio ácido-base vaginal y favorecer así la proliferación de gérmenes patógenos. Las siguientes enfermedades van acompañadas de los síntomas principales de picor y/o flúor:
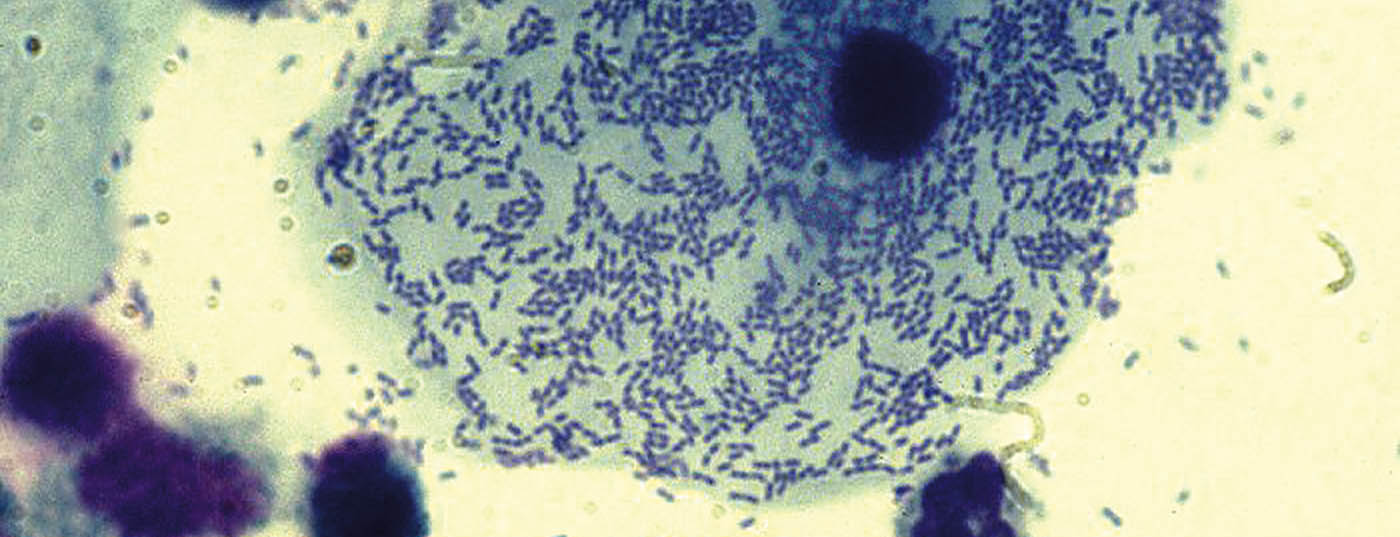
Vaginosis bacteriana: Típico de la vaginosis bacteriana (aminocolpitis, gardnerella colpitis) es el flúor lechoso fino y homogéneo que desarrolla el típico olor a pescado cuando se añade hidróxido de potasio (KOH). Tras la tinción con una solución de azul de metileno al 1%, el frotis muestra las llamadas “células clave”, células epiteliales vaginales cubiertas de un césped bacteriano (fig. 1) , y numerosos leucocitos.
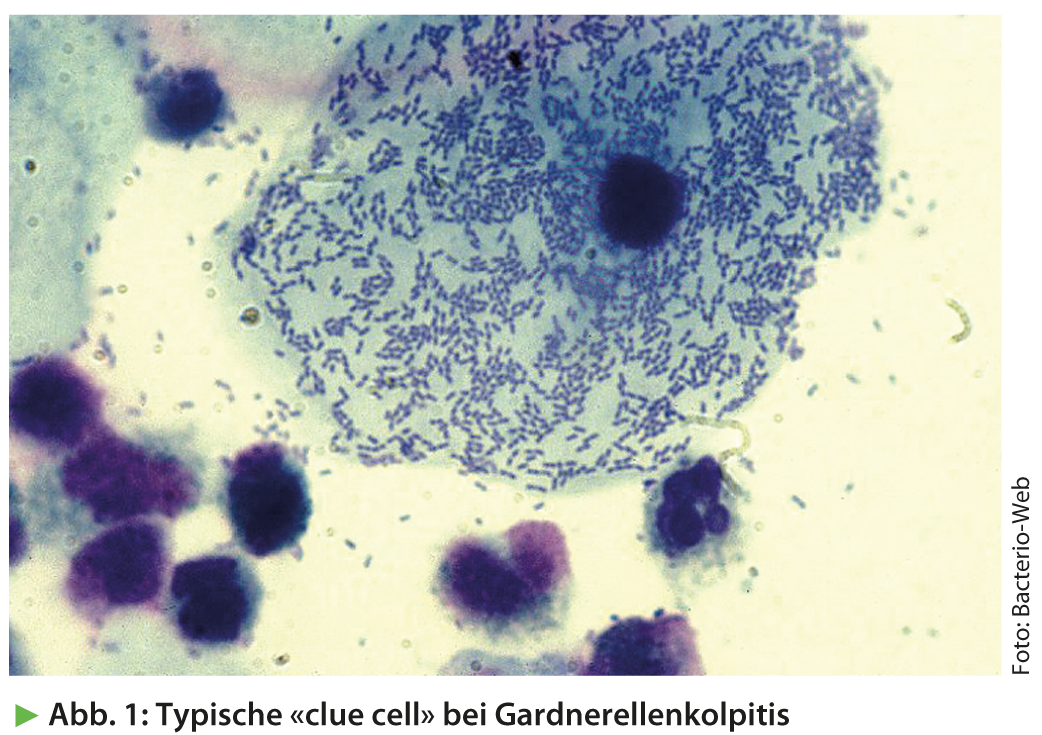
“Básicamente, no es necesario tratar todos los casos de colpitis por gardnerella. Si la mujer no está alterada, el tratamiento no es obligatorio”, explicó el Dr. von Orelli.
Las indicaciones de tratamiento incluyen los síntomas molestos, la cirugía ginecológica programada (legrado, histerectomía) y el embarazo para prevenir el parto prematuro o la rotura prematura de membranas. Hoy en día también sabemos que la vaginosis bacteriana aumenta el riesgo de contraer enfermedades de transmisión sexual (ETS) y el VIH, por lo que el tratamiento de las pacientes de alto riesgo puede resultar útil. La primera elección fuera del embarazo es el metronidazol 2× 500 mg/día p.o. durante siete días o 2 g el primer y tercer día (menos eficaz). “No olvide decir a los pacientes que el metronidazol tiene un efecto antabús”, subrayó el Dr. von Orelli. En el embarazo y en mujeres que no toleran el metronidazol, se administra clindamicina 2× 300 mg/día p.o. durante siete días, o como máximo clindamicina 2% crema tópica 2 × día. La terapia de pareja no es necesaria.
Soorkolpitis: Candida albicans es un patógeno facultativo y se encuentra en el 10-30% de los frotis vaginales y en el 20-30% de las muestras de heces. Las infecciones pueden ser agudas y, con relativa frecuencia, crónicas-recurrentes. Los tratamientos con antibióticos predisponen a la soorkolpitis, pero las mujeres que toman la píldora también tienen un riesgo ligeramente mayor. En este caso, una píldora con una dosis más baja de estrógenos puede ayudar. “Pero cuidado, una píldora con muy poco estrógeno puede provocar atrofia, que luego también causa picores. Así que no siempre es fácil encontrar el equilibrio adecuado”, advirtió el Dr. von Orelli.
El síntoma principal es el picor; el flúor es seco y quebradizo. Ocasionalmente, también pueden formarse rocallas. La infección por candidiasis bucal suele darse en mujeres jóvenes y no aparece después de la menopausia. El tratamiento suele ser local con preparados de imidazol (óvulos, pomadas), no es necesaria la terapia de pareja. En las infecciones crónicas recurrentes, puede merecer la pena realizar un cultivo, ya que ciertas cepas de Candida son resistentes al imidazol. Sin embargo, los cambios en el estilo de vida son aún más importantes para la candidiasis crónica recurrente, como evitar los sprays íntimos, los salvaslips y el papel higiénico reciclado (contiene muchas sustancias que pueden provocar sensibilización), posiblemente Gynoflor® como profilaxis tras las relaciones sexuales y después de nadar, y una dieta baja en azúcar para los diabéticos. El tratamiento con Diflucan® (3× 150 mg p.o. a intervalos de 72 horas, después 1×/semana durante 6 meses) puede realizarse a modo de prueba.
Además de la candidiasis bucal, pueden considerarse otras causas para el diagnóstico diferencial del prurito crónico recurrente, que se resumen en el cuadro 1 .

Liquen escleroso: El liquen escleroso puede aparecer ya en niñas de corta edad y se manifiesta por picor y liquenificación de los genitales externos con adelgazamiento de la piel blanca y brillante (Fig. 2). En fases posteriores, las adherencias pueden provocar una desviación del chorro urinario. El diagnóstico se realiza histológicamente. El liquen escleroso predispone al cáncer vulvar, por lo que las mujeres afectadas deben someterse a revisiones cada seis meses. El tratamiento consiste en repetidas inyecciones locales de esteroides durante 2-3 semanas.
Liquen plano: El liquen plano es menos frecuente que el liquen escleroso y puede manifestarse a nivel enoral y genital. El síntoma principal en este caso también es el picor. Las placas lívidas y aplanadas forman estructuras reticulares blanquecinas típicas, especialmente entre los labios menores y mayores. El diagnóstico debe confirmarse histológicamente y el tratamiento es con esteroides. Sin tratamiento, el liquen plano erosivo (liquen ruber) se desarrollará en el curso posterior.
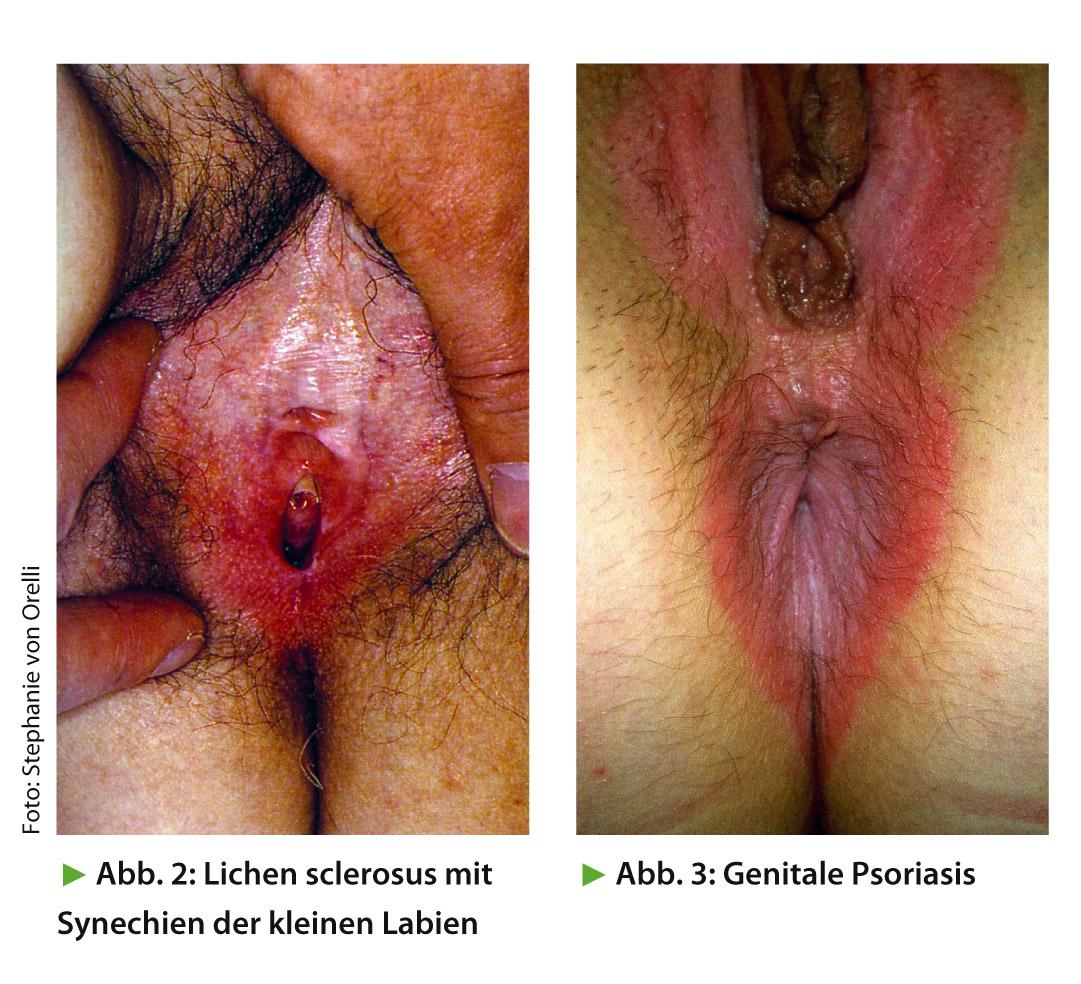
Psoriasis: La psoriasis rara vez se manifiesta genitalmente y se caracteriza por un enrojecimiento y picor muy definidos (Fig. 3). Las placas eritroscamosas típicas no se encuentran genitalmente. El diagnóstico se realiza histológicamente. El tratamiento es con pomadas de esteroides y grasa.
Eccema: El eccema es húmedo (ampollas) en la fase aguda y seco (engrosamiento de la piel, descamación) en la fase crónica. A menudo se trata de una alergia de contacto, por lo que hay que buscar los alérgenos desencadenantes. El tratamiento consiste en la aplicación local de esteroides y la evitación de los alérgenos desencadenantes.
Fuente: “Picor genital húmedo o seco: ¡no siempre son hongos!” Taller en la 15ª Conferencia de Formación Continua del Colegio de Medicina de Familia (KHM), 20-21 de junio de 2013, Lucerna
PRÁCTICA GP 2013; 8(9): 43-44