La directriz nacional S3 sobre el asma bronquial en Alemania se actualizó en 2020. Esta directriz también está aceptada en Suiza y tiene un nivel de evidencia muy alto, pero está diseñada para una atención amplia entre médicos generales y no especialistas. Sin embargo, para los especialistas en neumología también hay aspectos que no están incluidos en la NVL. Ahora se ha elaborado para ellos una directriz especializada S2k sobre el diagnóstico y el tratamiento del asma, que se publicará en marzo de 2023.
Los biomarcadores de tipo 2 son cada vez más importantes en el diagnóstico del asma. Según la GINA, los indicios de la presencia de una inflamación de tipo 2 se dan si el número de granulocitos eosinófilos en la sangre es ≥150/μl y/o el óxido nítrico en el exhalado (FeNO) es ≥20 ppb y/o los granulocitos eosinófilos en el esputo son ≥2% y/o hay indicios clínicos de una patogénesis alérgica (historial médico positivo en relación con la evidencia de una sensibilización correspondiente a aeroalérgenos típicos). “En los últimos años se han reunido tantas pruebas sobre el NO exhalado que hemos llegado a la conclusión de que ya no es posible imaginar el diagnóstico del asma sin el FeNO”, explicó el Prof. Dr. Marek Lommatzsch, médico jefe del Departamento de Neumología del Centro Médico Universitario de Rostock (Alemania), en el Congreso de la DGP celebrado este año en Düsseldorf [1].
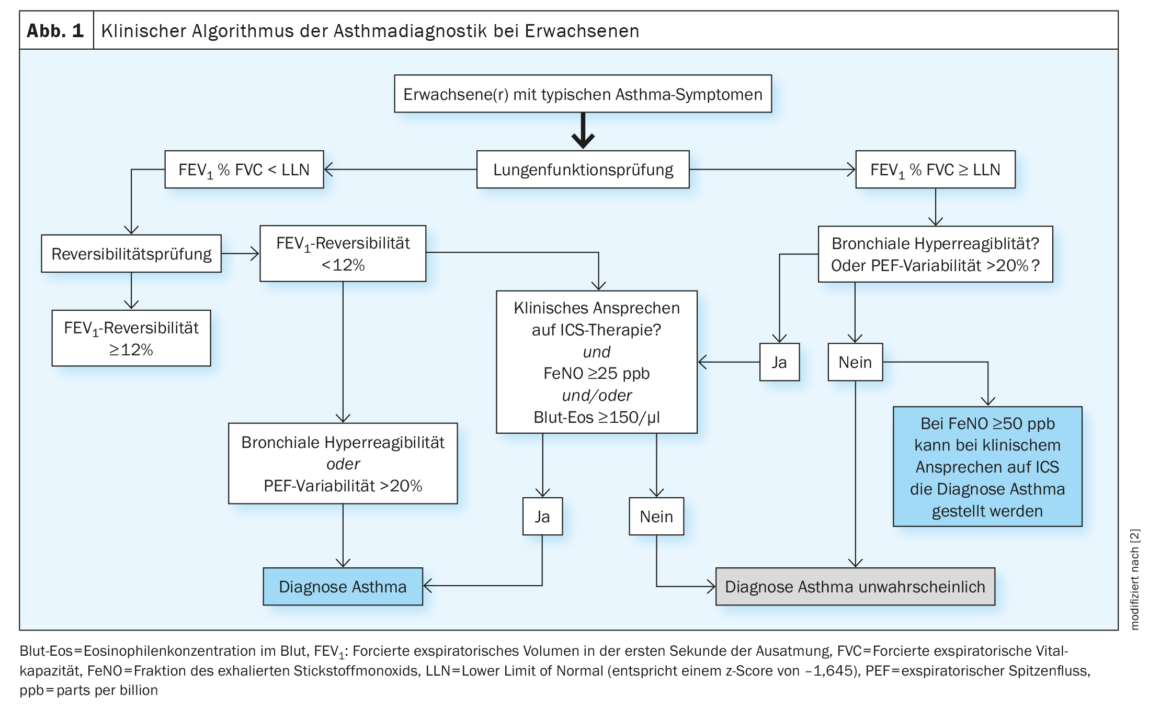
El Prof. Lommatzsch es el primer autor de la directriz S2k sobre el diagnóstico y la terapia especializados del asma [2]. En cuanto al procedimiento de diagnóstico, la nueva directriz establece un algoritmo en el que los pacientes se dividen primero en obstructivos y no obstructivos tras una prueba de función pulmonar como es habitual. Si un paciente obstructivo tiene una reversibilidad de ≥12%, se puede hacer un diagnóstico de asma con una historia típica. Sin embargo, también hay enfermos que no son reversibles (al salbutamol, por ejemplo) con una historia típica. Para éstos, se ha establecido una vía alternativa, ya sea demostrando que los pacientes tienen hiperreactividad o variabilidad del flujo máximo >20%. O puede pasar por los marcadores de tipo 2: si éstos están elevados y hay una respuesta clínica a los CSI, también se puede hablar de asma. (Fig. 1). La “mayor revolución” de este algoritmo, según el Prof. Lommatzsch, se refiere a los pacientes con una función pulmonar normal: en estos casos, suele realizarse primero una prueba de hiperreactividad bronquial con metacolina. Los casos con una historia típica, una función pulmonar normal pero sin prueba de metacolina positiva se están “obviando” ahora, cuando un paciente con un valor de FeNO >50 ppb y respuesta a los CSI también puede considerarse un caso de asma.
Remisión formulada como objetivo de la terapia
A corto plazo (es decir, en cuestión de semanas), el control del asma sigue siendo el primer objetivo terapéutico. Sin embargo, la novedad con respecto a otras directrices es el objetivo formulado a largo plazo (más de años) de la remisión clínica del asma, que no se ha formulado tan claramente en ninguna directriz anterior en todo el mundo, como subrayó el Prof. Lommatzsch. “Hace cincuenta años, nunca habríamos podido declarar objetivos tan ambiciosos. Pero gracias a los medicamentos modernos, ahora tenemos la oportunidad de formularlos”. El experto se refirió a los diferentes tipos de remisión, en primer lugar la remisión espontánea que puede darse sobre todo en niños y adolescentes, y la remisión “fuera de tratamiento” que puede desarrollarse tras una inmunoterapia con alérgenos, por ejemplo. Sin embargo, también hay pacientes que están en remisión “en tratamiento”, es decir, bajo tratamiento.
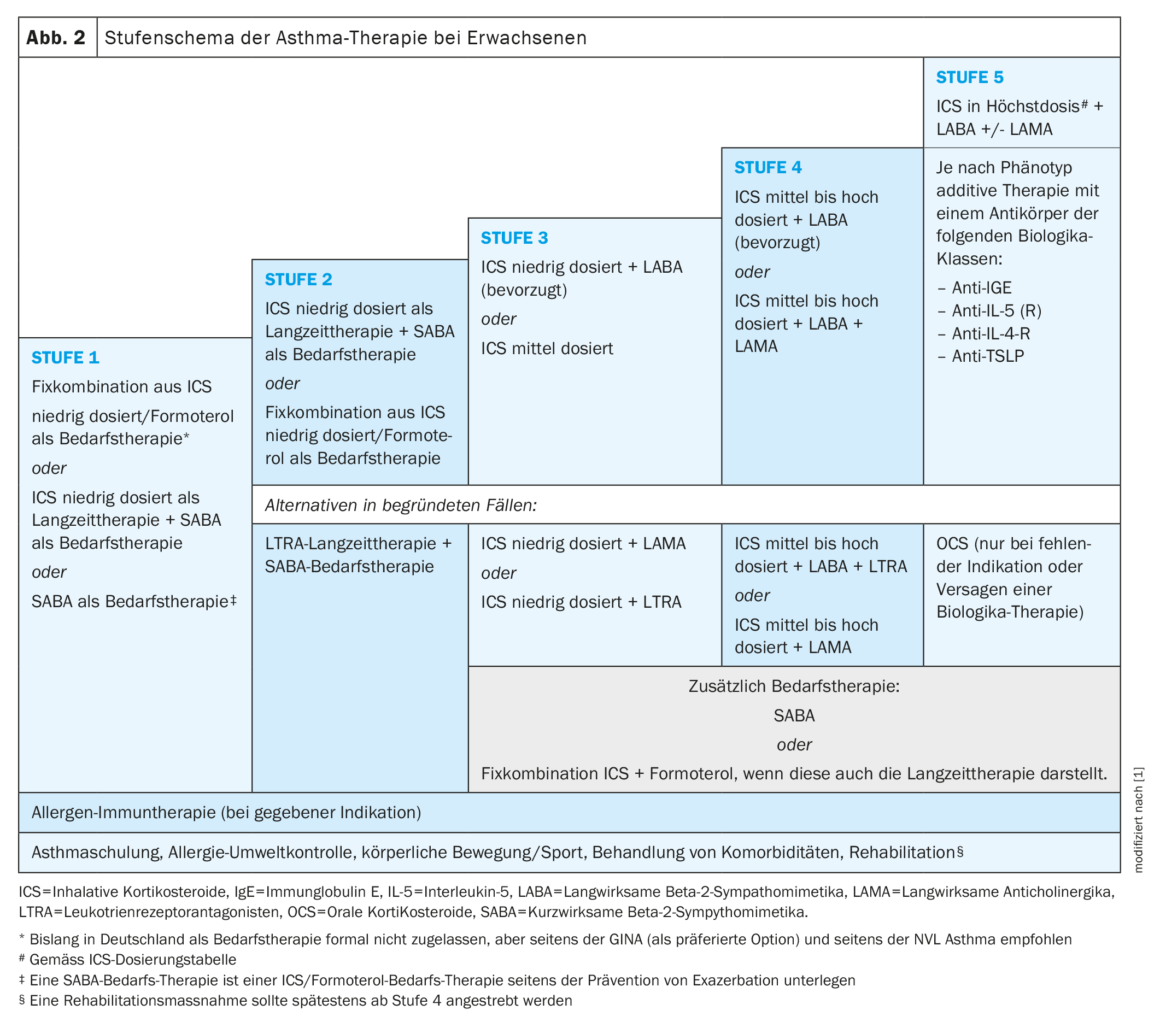
El esquema paso a paso de la nueva directriz es en gran medida similar al de la NVL, pero con pequeños matices y acentuaciones. Una vez más, la recomendación general para el asma alérgica en todas sus fases es considerar la inmunoterapia con alérgenos. Esto también incluye a los pacientes que ya están recibiendo un biológico. Las contraindicaciones, por otro lado, son el asma no controlada y/o un FEV1 <70% del valor objetivo.
En el asma leve, se insiste en la estrategia antiinflamatoria de utilizar dosis bajas de CSI lo antes posible en la terapia. “Porque los esteroides inhalados son el principal motor de la disminución de la mortalidad”. La innovación con respecto a la NVL afirma que, incluso para las formas más leves de asma, se puede pensar en una terapia a largo plazo con dosis bajas de CSI como alternativa al CSI/formoterol si es necesario (Fig. 2). También se incluyó la SABA a la carta, “aunque sabemos que probablemente se prohibirá dentro de diez años”.
ICS/LABA como terapia a largo plazo
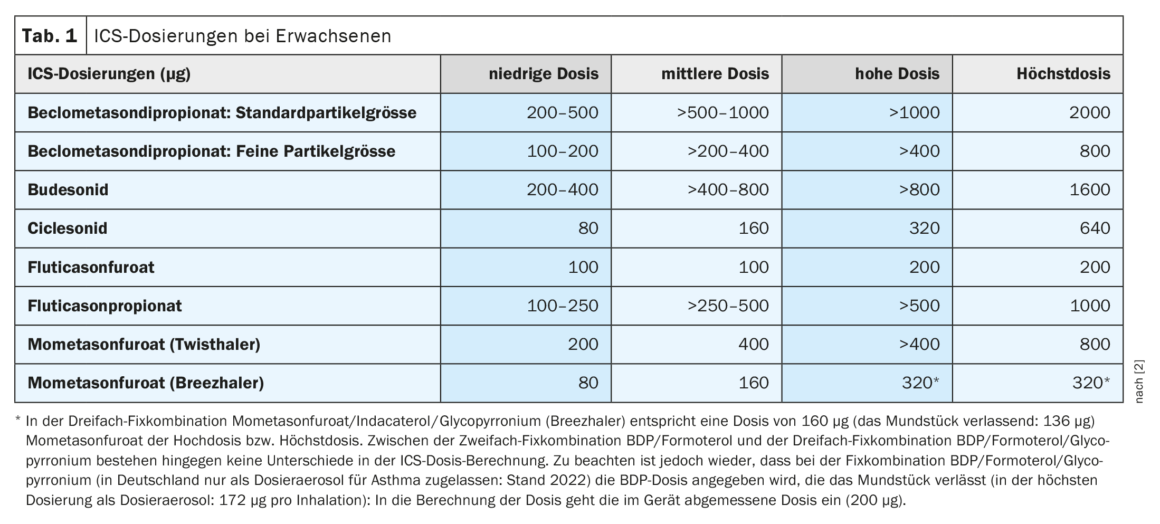
Si este uso precoz de CSI no es suficiente, la recomendación clara es utilizar una combinación fija de CSI/LABA como terapia a largo plazo. El Prof. Lommatzsch considera que la formulación clara de las dosis de CSI con la definición de una dosis baja, media y alta, así como la dosis máxima para cada esteroide inhalado, es un avance importante de la nueva directriz (Tab. 1).
Cuando se diagnostica un asma grave, primero debe aclararse si el paciente tiene asma en absoluto o si no padece una enfermedad completamente distinta (embolia pulmonar, tumor, etc.). “Una vez diagnosticado el asma, primero lo llamamos ‘asma de difícil tratamiento’ y aclaramos varios aspectos”, enumeró el neumólogo:
- ¿Dispone el paciente del inhalador óptimo y puede utilizarlo correctamente?
- ¿Se han eliminado los desencadenantes evitables?
- ¿Se identificaron y trataron las comorbilidades?
- ¿Se ha impartido formación o existe un plan de acción contra el asma?
- ¿Se han examinado las medidas de rehabilitación?
Hoy en día, sólo cuando se han consultado todas estas medidas básicas y se ha respondido con un sí, se habla de asma grave y se pueden examinar las opciones terapéuticas adicionales específicas del fenotipo.
En el nivel 5, los anticolinérgicos están disponibles como terapia complementaria. Sin embargo, a diferencia de la NVL, ahora se da una recomendación +/- para los CSI en dosis máxima + LABA. Así pues, la LAMA puede utilizarse y debe probarse en la mayoría de los casos, pero no es un requisito obligatorio, ya que algunos pacientes no responden a la LAMA. Además, el anuncio “los biológicos antes que la prednisolona” se enfatiza aún más que en la NVL: “¡Hay que elegir bien el biológico, pero hay que justificar la prednisolona!”
| Regla ABCD Historial médico(por ejemplo, edad de inicio, alergias clínicamente relevantes) Expresión de biomarcadores(por ejemplo, recuento de eosinófilos en sangre, FeNO, nivel de IgE) Comorbilidades(por ejemplo, urticaria, CRSwNP, rinitis alérgica) Intervalo de dosificación/otrasparticularidades de los productos biológicos (por ejemplo, forma de aplicación) |
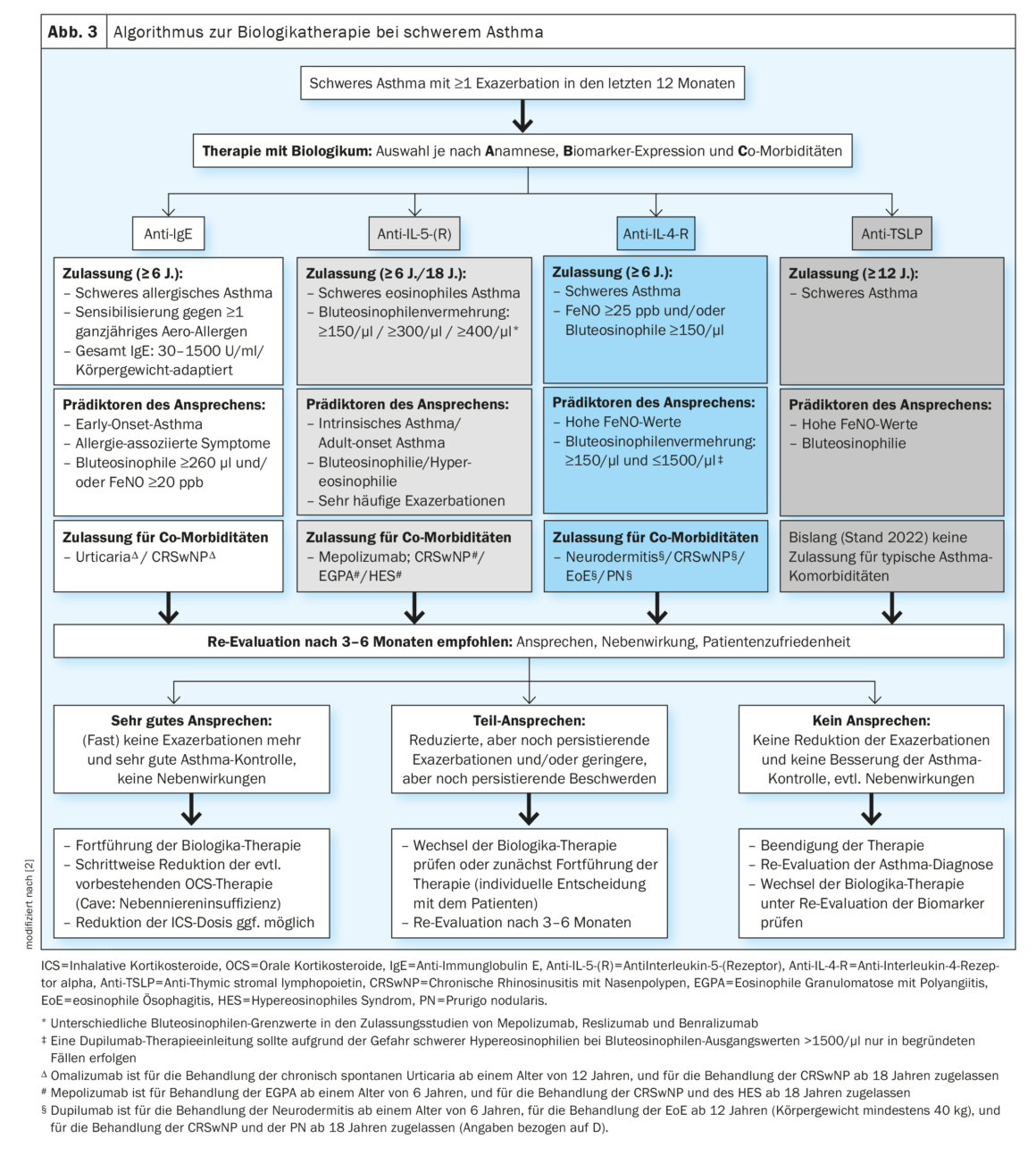
En la actualidad, se dispone de seis productos biológicos de cuatro clases diferentes para el tratamiento del asma grave. Los autores de la directriz han desarrollado la llamada “regla ABCD” para apoyar a los médicos en la selección biológica inicial (recuadro). La selección debe realizarse en el momento en que un paciente con asma grave haya sufrido una exacerbación al menos una vez. Se basa en los criterios de aprobación, los predictores de respuesta y la aprobación de comorbilidades (Fig. 3). De este modo, los pacientes típicos pueden ser “señalados” y dirigidos al mejor biológico posible, concluyó el Prof. Lommatzsch.
Congreso: DGP 2023
Fuentes:
- Lommatzsch M: Vortrag «Die neue fachärztliche Asthma-Leitlinie (inkl. Differentialtherapie mit Biologika)» im Rahmen des Symposiums «State of the Art Asthma». 63. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin e.V. in Düsseldorf, 31.03.2023.
- Lommatzsch M, Criee CP, De Jong C, et al.: S2k-Leitlinie zur fachärztlichen Diagnostik und Therapie von Asthma 2023, herausgegeben von der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin e.V.; März 2023; AWMF-Registernr.: 020-009.
InFo PNEUMOLOGIE & ALLERGOLOGIE 2023; 5(2): 22–26