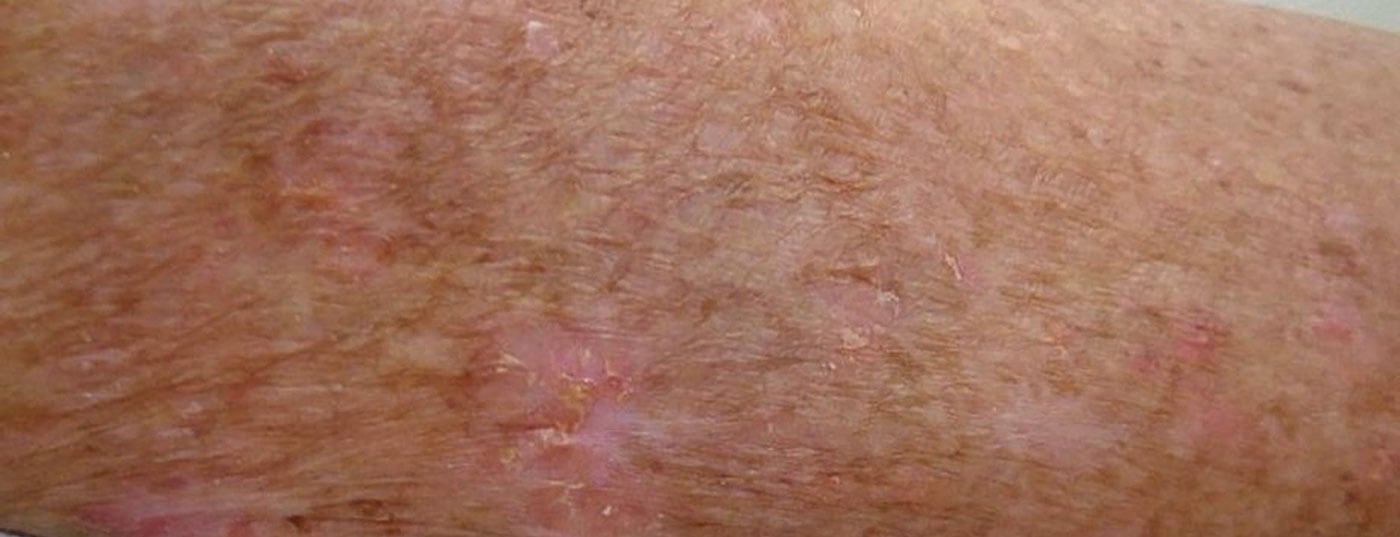
Las queratosis actínicas son las dermatosis más comunes en pieles crónicamente dañadas por el sol, especialmente en personas con tipos de piel clara. La prevalencia aumenta significativamente a partir de la sexta década de vida. El espectro de terapias dirigidas a lesiones se ha ampliado recientemente para incluir una opción de tratamiento tópico: un novedoso agente inhibe la polimerización de la tubulina y detiene así el ciclo celular. En el tratamiento de campo, una crema de 5-fluorouracilo al 4% ha demostrado una eficacia comparable a la del preparado al 5%.
Las queratosis actínicas se definen como una proliferación intraepidérmica de queratinocitos atípicos en piel dañada por los rayos UV con potencial para progresar a carcinoma escamoso cutáneo invasivo [1]. Los lugares de predilección son la cara, las orejas y el cuero cabelludo. En los países europeos, la prevalencia en los mayores de 60 años se sitúa entre el 20-35% . Las lesiones de queratosis actínica inducidas por los rayos UV se desarrollan en forma de manchas ásperas, queratinizadas y escamosas que pueden ser de color piel o enrojecidas. Aunque suelen ser benignos: hasta en un 16% de los casos pueden convertirse en carcinoma de células escamosas, que es el segundo tumor cutáneo epitelial maligno más frecuente después del carcinoma basocelular [4,5]. En cuanto al riesgo de progresión, se ha propuesto una escala multinivel para describir la transición de la queratosis actínica (QA) al carcinoma de células escamosas (CE) (recuadro ) [6].
Con motivo del congreso anual de este año de la Arbeitsgemeinschaft Dermatologische Onkologie (ADO), el Prof. Dr. med. Thomas Dirschka, de CentroDerm, Wuppertal (D), ofreció una visión general actualizada de las opciones de tratamiento de la queratosis actínica [7].
5-fluorouracilo: preparado de dosis más baja con eficacia comparable
Además de Efudix crema 5%, existe un nuevo preparado tópico con 40 mg/g de 5-fluorouracilo (5-FU) en forma de Tolak® crema 4%* [7]. Esto ha añadido otra opción terapéutica al espectro de alternativas terapéuticas al tratamiento de campo. A pesar de la dosis más baja, Tolak® mostró una eficacia comparable. “Se puede utilizar en todos los lugares y la aplicabilidad máxima es de 500 cm2, por lo que se trata realmente de algo para grandes superficies”, afirma el profesor Dirschka [7]. En un ensayo multicéntrico, doble ciego y controlado con vehículo (n=841), se comparó el uso una vez al día de crema de 5-FU al 4% con el uso dos veces al día de crema de 5-FU al 5% y un vehículo [8]. Después de cuatro semanas, los dos grupos de tratamiento mostraron una respuesta comparable: el 80,5% de los pacientes con un 4% de 5-FU frente al 80,2% de los pacientes con un 5% de 5-FU tenían un 75% menos de lesiones. La terapia con la crema de 40 mg/g sólo se utilizó 1× al día, la crema de 5-FU al 5% se utilizó 2× al día. De este modo, la nueva formulación de dosis más baja mostró una tasa de curación comparable a la de la terapia estándar anterior con sólo 1× aplicación diaria. La tolerabilidad optimizada con reacciones cutáneas menos graves se asoció a una menor tasa de interrupción del tratamiento (10,1% para el 5-FU al 4% frente al 14,9% para el 5-FU al 5%) [8].
* Tolak®: autorización Swissmedic 02.03.2021 [12]
|
Riesgo de progresión de las lesiones actínicas Los estadios progresivos de la neoplasia intraepidérmica queratinocítica (NIC) se han dividido en tres etapas [6]. En la KIN I, los queratinocitos atípicos se encuentran en el tercio inferior de la epidermis. Esta fase puede evolucionar hacia lesiones que cubran los dos tercios inferiores de la epidermis (KIN II) y posteriormente cubran todo el espesor de la epidermis (KIN III). En un artículo publicado en JEADV, las queratosis actínicas (QA) se clasificaron como premalignas y/o precancerosas, donde sólo las QIN III/AK III se consideraron carcinoma de células escamosas in situ [10]. El riesgo absoluto de que una lesión de QA en la cabeza se convierta en un carcinoma de células escamosas en un plazo de 16 a 34 meses es de 0,42 [11]. |
Tirbanibulina: reducción significativa del número de lesiones con poca irritación
El modo de acción de la tirbanibulina (Klisyri®), un inhibidor de la polimerización de la tubulina, se basa en un bloqueo de la proteína tirosina cinasa intracelular Src, que se expresa cada vez más en la QA y desempeña un papel en la progresión a PEK [1]. El preparado con el nuevo principio activo se aplica 1× al día durante 5 días, hasta una dosis máxima de 1 mg al día. 25 cm2 de superficie cutánea. La aprobación de la EMA** se basa en los resultados de dos estudios de fase III doble ciego, controlados con vehículo [9]. Los sujetos (n=702) se aplicaron una pomada de tirbanibulina al 1% (10 mg/g) o un preparado con vehículo en las lesiones de la cara o el cuero cabelludo durante cinco días. Se realizaron dos estudios paralelos. El 44% de los pacientes tratados con tirbanibulina en un estudio lograron una cicatrización completa en el día 57, frente al 5% del grupo tratado con vehículo (p<0,001). En el segundo estudio, se observó un aclaramiento completo en el 54% frente al 13% de los pacientes (p<0,001). Además del criterio de valoración primario, también se cumplió el criterio de valoración secundario más importante: 57 días después del inicio, un número significativamente mayor de pacientes logró una cicatrización del 75% con el tratamiento verum que en el grupo de control: 68% frente a 16% (p<0,001) en el primer estudio y 76% frente a 20% (p<0,001) en el segundo [9]. En resumen, la tirbanibulina no sólo mostró una reducción significativa del número de lesiones, sino que también convenció por su bajo nivel de efectos secundarios.
** Tirbanibulina: Swissmedic nuevo registro 14.01.2021 [13]
Congreso: Grupo de Trabajo de Oncología Dermatológica (ADO)
Literatura:
- Borik-Heil L, Geusau A: hautnah 2021; 20: 45-55.
- Ferrándiz C, et al: Actas Dermosifiliogr 2016; 107(8): 674-680.
- Eder J, et al: Br J Derm 2014; 171(6): 1415-1421.
- Stockfleth E: JEADV 2017; 31 (2): 8-11.
- Trautinger F, Beichl-Zwiauer V: Österreichische Ärztezeitung 13/14, 15 de julio de 2021 (en línea), (última consulta: 19.09.2021).
- AWMF: Directriz S3: Queratosis actínica y carcinoma de células escamosas de la piel. 2020. www.awmf.org, (última consulta: 19.09.2021)
- Dirschka T: Tumores cutáneos no melanocíticos – Situación actual en el diagnóstico y la terapia de la queratosis actínica, Prof. Dr. med. Thomas Dirschka, Congreso alemán sobre cáncer de piel, 08.-11.09.2021
- Dohill MA: J Drugs Dermatol 2016; 15 (10): 1218-1224.
- Blauvelt A, et al: N Engl J Med 2021; 384: 512-520.
- Fernandez-Figueras MT, et al: JEADV 2015; 29(5): 991-997.
- Smit P, et al: JEADV 2013; 27(6): 667-671.
- Swissmedic-Journal 03/2021, www.swissmedic.ch, (última consulta: 19.09.2021)
- Swissmedic-Journal 01/2021, www.swissmedic.ch, (última consulta: 19.09.2021)
PRÁCTICA DERMATOLÓGICA 2021; 31(5): 50