Las picaduras de garrapata son comunes, las enfermedades graves son raras. Debe recomendarse activamente la vacunación a las personas que viven en zonas endémicas.
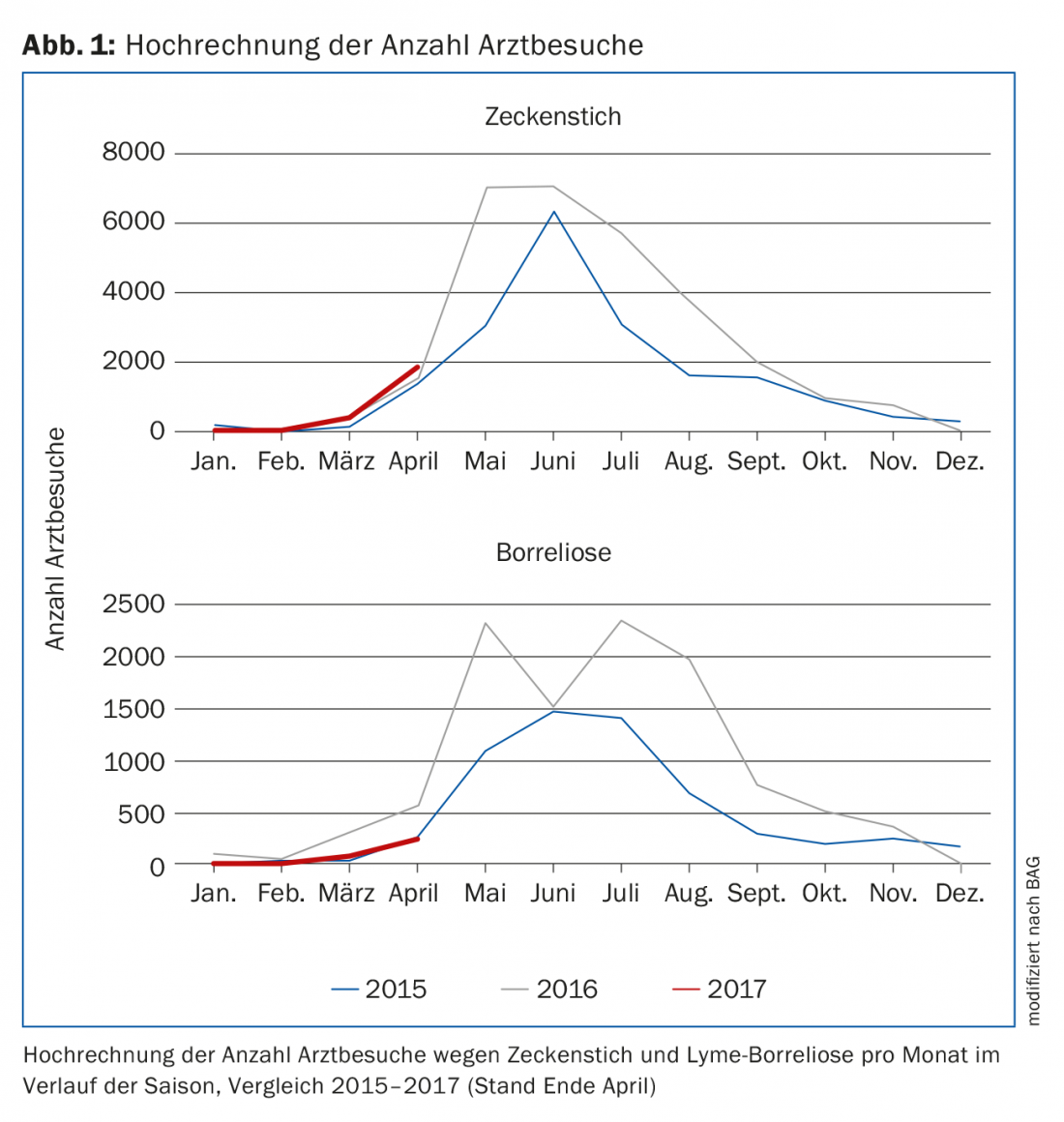
Las enfermedades transmitidas por garrapatas son frecuentes y las preguntas sobre los riesgos, su evitación y tratamiento forman parte de la vida cotidiana en la consulta del médico de familia y en las salas de urgencias (Fig. 1). Algunos diarios han descubierto el tema y lo presentan de forma a veces escabrosa. Además, muchos pacientes buscan información en Internet, de la que existe una miríada (>2 millones de visitas). Corresponde al médico de cabecera conocer los hechos y dar respuestas racionales a las numerosas preguntas.
Garrapatas
Las garrapatas son insectos que pueden encontrarse en Suiza a una altitud de hasta 1500 m aproximadamente. m.a.s.l. Aproximadamente una cuarta parte de las garrapatas de Europa están infectadas con patógenos y pueden transmitirlos a los mamíferos o a los humanos. Las garrapatas no buscan específicamente a los humanos para alimentarse de sangre, sino sobre todo a roedores y otros mamíferos. Pueden transmitir diversos agentes patógenos: virus (TBE; fiebre hemorrágica de Crimea-Congo), bacterias (Borrelia, Rickettsia), protozoos (Babesia). La clínica y el tratamiento de las enfermedades transmitidas por garrapatas son correspondientemente variables. Las enfermedades más importantes en Suiza y Europa Central son la meningoencefalitis estival precoz (FSME, aprox. 1% de las garrapatas infestadas) y la enfermedad de Lyme (25-30% de las garrapatas infestadas); la tularemia transmitida por garrapatas también puede transmitirse raramente.
Epidemiología, estaciones
Las garrapatas están activas durante la estación cálida y las picaduras y enfermedades se registran aproximadamente de febrero a noviembre. El número de consultas por picaduras de garrapata y enfermedad de Lyme se registra en Suiza desde hace varios años, al igual que la incidencia de la EET. Se producen grandes fluctuaciones de un año a otro, pero en general la incidencia es estable a largo plazo [1].
Picadura de garrapata – ¿qué hacer?
Las garrapatas no son peligrosas en sí mismas. Deben retirarse lo antes posible tras la picadura o el hallazgo, ya que el riesgo de transmisión, especialmente de la bacteria Borrelia, aumenta con la duración de la comida de sangre. En general, sólo alrededor del 1-5% de las personas que sufren una picadura de garrapata experimentan síntomas [2]. Tras la extracción (lo más completa posible, por ejemplo con unas pinzas finas), debe desinfectarse el lugar de la punción. No se recomienda la profilaxis antibiótica tras una picadura de garrapata [3], pero debe revisarse el lugar de la picadura en los días siguientes para detectar un posible eritema crónico migratorio. No son necesarias pinzas especiales para garrapatas y las garrapatas extraídas no deben examinarse en busca de patógenos, como a veces se recomienda en Internet: No existen métodos de examen validados ni estudios que demuestren un beneficio de dicho análisis.
Enfermedad de Lyme
Las borrelias son bacterias del grupo de las espiroquetas. Son comunes y están presentes en las poblaciones de garrapatas de toda Suiza. El patógeno fue descubierto en 1981 por el suizo Willy Burgdorfer como agente causante de la enfermedad de Lyme. Un gran número de infecciones son asintomáticas. En Suiza, la seroprevalencia (anticuerpos contra la Borrelia) en la población es de aproximadamente el 5-10%. Dependiendo del riesgo de exposición y de la geografía, puede ser significativamente mayor: Se han encontrado anticuerpos hasta en el 26% de los orientadores [4], la mayoría de los cuales nunca tuvieron síntomas.
El eritema crónico migratorio puede aparecer una o dos semanas después de la picadura de garrapata. Esto no tiene por qué limitarse al lugar de la puntada, sino que también puede aparecer de forma multifocal. No es infrecuente que se asocie a síntomas generales “gripales” inespecíficos. Si se sospecha, debe buscarse activamente. El diagnóstico de la ECM se realiza de forma puramente clínica y no requiere serología, ya que ésta sólo es positiva en la mitad de los casos como máximo.
Semanas o meses después de la exposición pueden aparecer manifestaciones orgánicas [5]; en primer plano se encuentran la artritis, la meningoradiculitis y, muy raramente, la carditis.
La artritis es subaguda y afecta a una o varias de las grandes articulaciones. A menudo revela un derrame pronunciado con pocos signos agudos de inflamación (poco dolor, sin fiebre, sin enrojecimiento). Diferencialmente, por tanto, puede descartarse rápidamente otra causa bacteriana, mientras que debe considerarse una artropatía por cristales, una artrosis activada u otras causas reumatológicas. Si se realiza una punción, el patógeno puede detectarse mediante PCR en la muestra de la punción. Durante la artroscopia, el cirujano debe ser consciente de la posibilidad de PCR en la biopsia sinovial.
La neuroborreliosis puede causar una amplia gama de síntomas neurológicos. En particular, la polirradiculitis con dolor radicular plantea problemas de diagnóstico diferencial con los cambios degenerativos: En los casos sospechosos, debe realizarse una punción lumbar con determinación de la producción intratecal de anticuerpos (cociente LCR-suero).
La serología de Borrelia es positiva en más del 90% de los casos de enfermedades de segunda fase; sin embargo, en casos individuales, debe repetirse al cabo de unas semanas si los síntomas comienzan pronto.
Formularios tardíos
La acrodermatitis atrofiante es una afección residual tras una infección por Borrelia no tratada que se observa con muy poca frecuencia. La atrofia del tejido conjuntivo es definitiva y ya no puede modificarse con la terapia antibiótica. En la neuroborreliosis tardía, debe haber un cociente sérico positivo de anticuerpos en el LCR para confirmar el diagnóstico.
Para el tratamiento de los diferentes estadios de la enfermedad de Lyme, consulte las directrices de la Sociedad Suiza de Infectología [6].
TBE
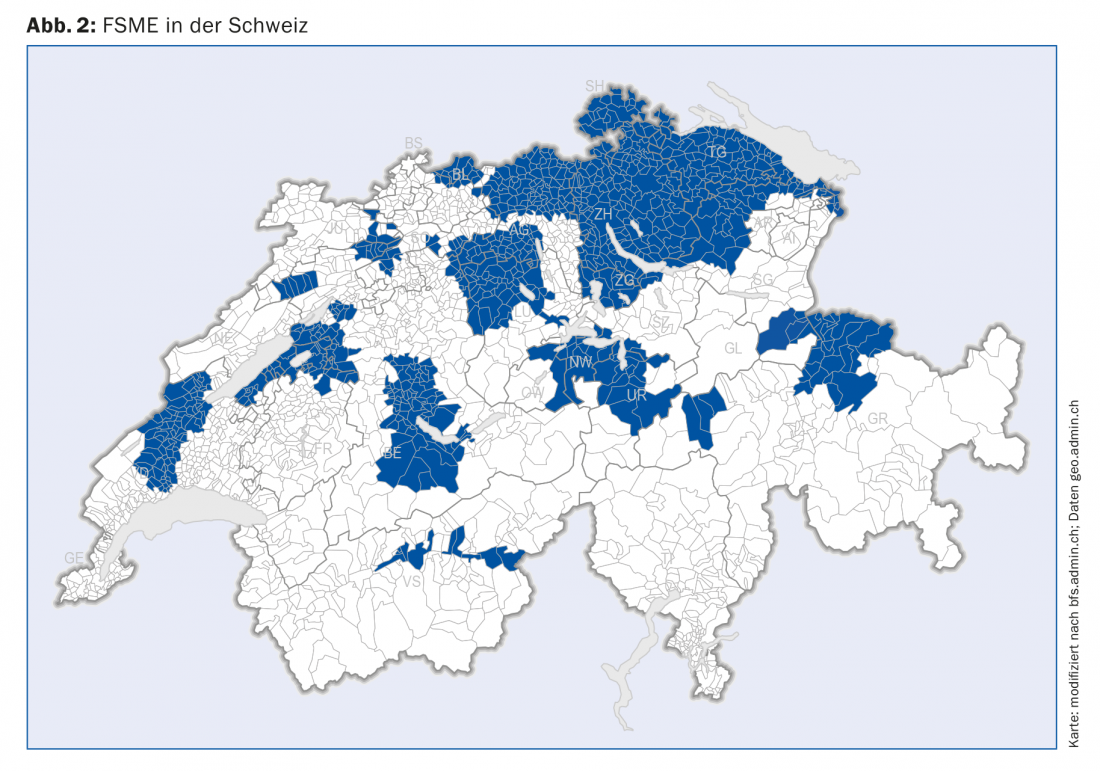
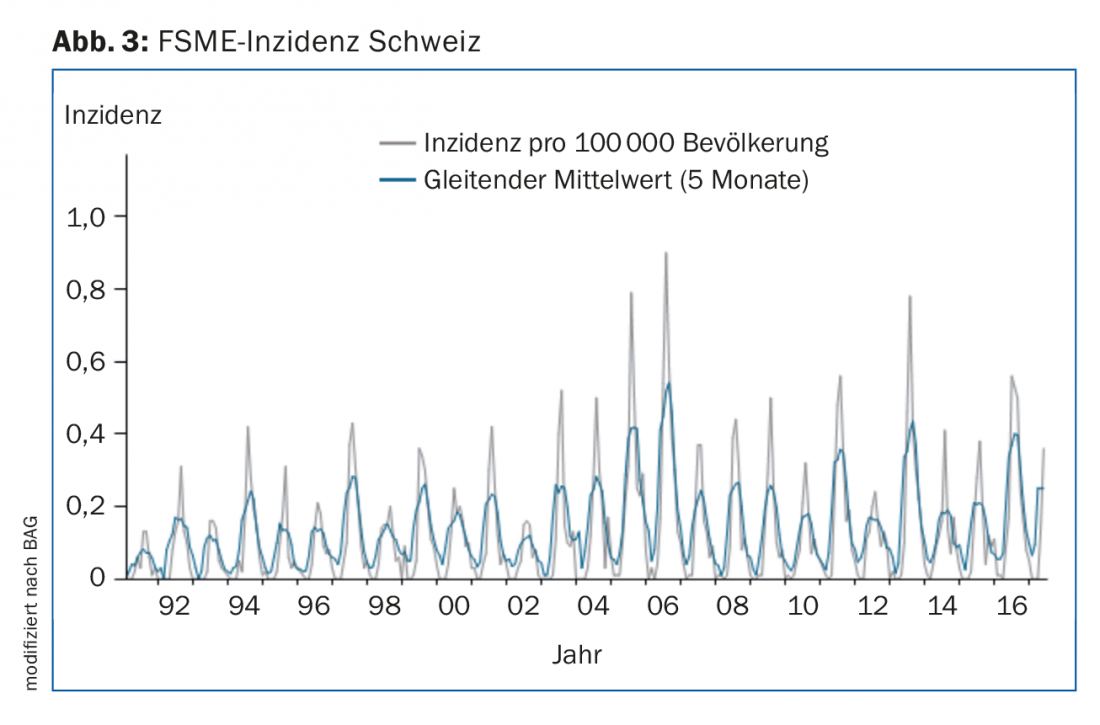
La meningoencefalitis estival precoz (en inglés: “tick borne encephalitis”) es una infección causada por un flavivirus, muy extendida en Europa y Asia en las zonas templadas a septentrionales. En Suiza, las zonas endémicas se han extendido fuertemente en la Meseta Central en los últimos años, de modo que hoy en día una gran parte de la población está permanentemente o al menos parcialmente en riesgo de exposición(Fig. 2). En Suiza se registran entre 100 y 200 casos al año (incidencia, Fig. 3).
El curso es típicamente bipartito, por lo que ambas fases de la enfermedad pueden ser leves o muy graves (viñeta de caso en el recuadro).
Además de cursos inofensivos con síntomas sólo “gripales”, la encefalitis es una enfermedad grave que puede ser muy prolongada, a menudo deja residuos y también tiene una mortalidad.
El diagnóstico se realiza serológicamente, teniendo en cuenta que la conversión de anticuerpos (TBE IgG e IgM) a veces aún no se ha producido al inicio de los síntomas, por lo que se indica una serología de curso al cabo de dos o tres semanas en caso de sospecha. En la punción lumbar se encuentran pleocitosis de células mixtas, proliferación de proteínas y glucosa normal. Para excluir el diagnóstico diferencial se realizan pruebas de PCR en el LCR para los virus del herpes, que son negativas, al igual que los cultivos bacterianos. El tratamiento es de apoyo.
Diagnóstico erróneo Enfermedad de Lyme
Dado que la enfermedad de Lyme es una enfermedad con un cuadro clínico muy diverso y un diagnóstico a menudo poco concluyente (alta seroprevalencia en personas sanas), existe el riesgo de que otras enfermedades sean etiquetadas falsamente como “enfermedad de Lyme”. Pero si ahora se tratan con antibióticos, no habrá mejoría.
Se han publicado varios estudios sobre el valor del tratamiento antibiótico repetido, que confirman que no se puede obtener ningún beneficio con la terapia antibiótica repetida para los síntomas sin respuesta a la terapia antibiótica. La persistencia de los síntomas tras un tratamiento antibiótico correcto de la enfermedad de Lyme puede explicarse por un diagnóstico incorrecto o ser la expresión de una respuesta retardada. También en este caso, la terapia a largo plazo de tres meses tras el tratamiento antibiótico inicial no mostró ningún beneficio adicional [7], por lo que debería prescindirse de ella.
El hecho de que la terapia antibiótica repetida para los síntomas persistentes tras el tratamiento de la enfermedad de Lyme no aporta ningún beneficio también se confirma en una revisión detallada [8]. Para estos pacientes es importante una buena información y una aclaración cuidadosa y racional de los diagnósticos diferenciales, ya sean del espectro reumatológico, degenerativo o psicosomático.
Prevención
El riesgo de picadura de garrapata puede reducirse llevando ropa protectora (pantalones largos, mangas largas) y repelentes. Después de pasar tiempo al aire libre, debe revisarse el cuerpo en busca de garrapatas y éstas deben eliminarse rápidamente.
No existe una prevención específica de la Borrelia y no se recomienda la terapia antibiótica preventiva tras una picadura de garrapata, ya que la relación entre efectos secundarios/riesgos y beneficios es desfavorable.
La EET puede prevenirse mediante una vacunación bien eficaz y debe recomendarse a todas las personas que permanezcan regular o temporalmente en zonas de riesgo, es decir, una gran parte de la población suiza. La vacunación está cubierta por el seguro básico si existe una indicación. Sin embargo, un gran número de personas no se vacuna, ya sea por su propia ignorancia o porque su médico de cabecera subestima el riesgo (las tasas de vacunación se sitúan en torno al 42%).
La vacunación con virus inactivados es bien inmunógena, pero con relativa frecuencia (>20%) provoca síntomas generales como fiebre, síntomas gripales o dolores de cabeza. También es importante informar al respecto. Tras la inmunización básica (meses 0, 1, 6-12), se recomienda una vacunación de refuerzo al cabo de diez años. Las personas que se han sometido a la TBE no necesitan vacunarse, ya que tienen anticuerpos protectores de por vida [9].
Mensajes para llevarse a casa
- Las picaduras de garrapata son comunes, las enfermedades graves son raras.
- La serología de Lyme sin una clínica de concordancia no es útil y lleva a la confusión.
- Las IgM por sí solas no son fiables.
- La indicación de vacunación contra la EET es común y la vacunación debe administrarse a todos los
- Se recomiende activamente a los residentes y visitantes de zonas endémicas.
Literatura:
- BAG: Zeckenübertragene Krankheiten – Lagebericht Schweiz. www.bag.admin.ch/bag/de/home/themen/mensch-gesundheit/uebertragbare-krankheiten/ brotes-epidemias-pandemias/brotes-epidemias-actuales/enfermedades-transmitidas-por-garrapatas.html
- Huegli D, et al.: Estudio prospectivo sobre la incidencia de la infección por Borrelia burgdorferisensu lato tras la picadura de garrapata en una zona altamente endémica de Suiza. Garrapatas y enfermedades transmitidas por garrapatas 2011; 2: 129-136.
- Nadelman RB, et al: Profilaxis con dosis única de doxiciclina para la prevención de la enfermedad de Lyme tras una picadura de garrapata Ixodes scapularis. NEJM 2001; 345: 79-84.
- Driver H, et al: Prevalencia e incidencia de la borreliosis de Lyme clínica y asintomática en una población de riesgo. Revista de Enfermedades Infecciosas 1991; 163: 305-310.
- Orasch C, et al: Borreliosis de Lyme en Suiza. Schweiz Med Forum 2007; 7: 850-855.
- Evison J, et al: Diagnóstico y terapia de la borreliosis de Lyme en adultos y niños. Schweiz Arzteztg 2005; 86: 2375-2384. www.sginf.ch/files/klinik_und_therapie.pdf
- Berende A, et al: Ensayo aleatorizado de terapia a largo plazo para los síntomas atribuidos a la enfermedad de Lyme. N Engl J Med 2016; 374: 1209-1220.
- Nemeth J, et al: Actualización de las directrices suizas sobre el síndrome de la enfermedad de Lyme postratamiento. Swiss Med Wkly 2016; 146: w14353.
- Baldovin T, et al: Persistencia de la inmunidad frente a la encefalitis transmitida por garrapatas tras la vacunación y la infección natural. J Med Virol 2012; 84: 1274-1278.
PRÁCTICA GP 2017; 12(6): 38-43