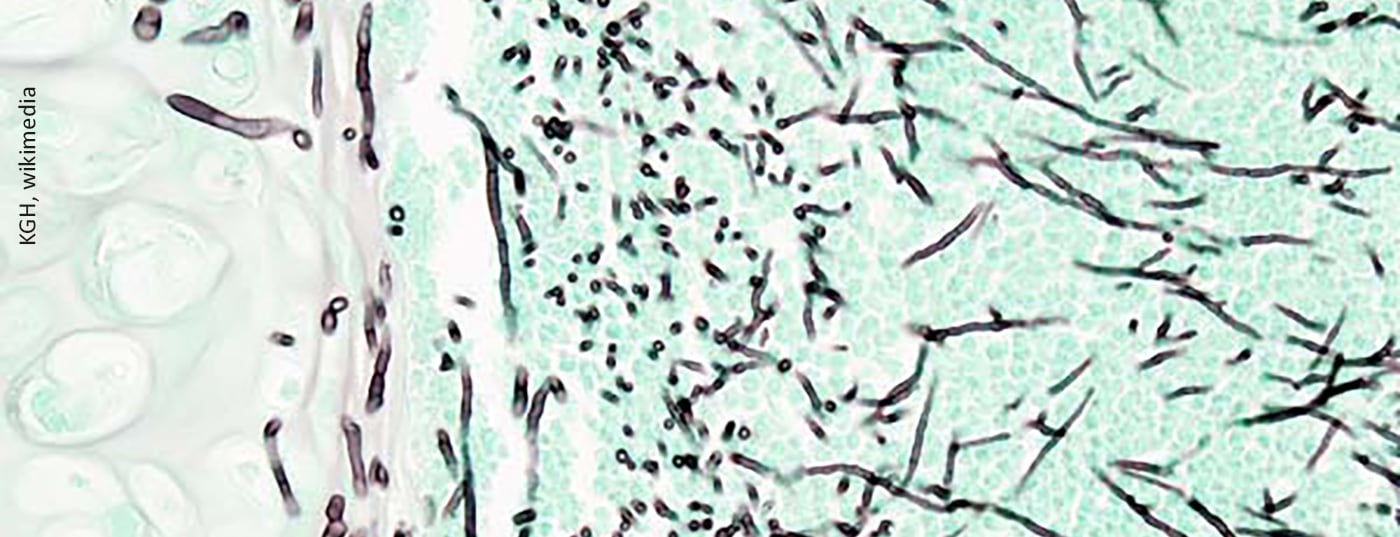
Corona no es el único que tiene problemas respiratorios. La aspergilosis pulmonar invasiva también puede producirse en racimos, por lo general muy rápidamente. Por lo tanto, se requiere una mayor atención a este cuadro clínico, especialmente en los pacientes COVID-19 con SDRA, para poder tomar las medidas adecuadas en cuanto al diagnóstico y la terapia en una fase temprana.
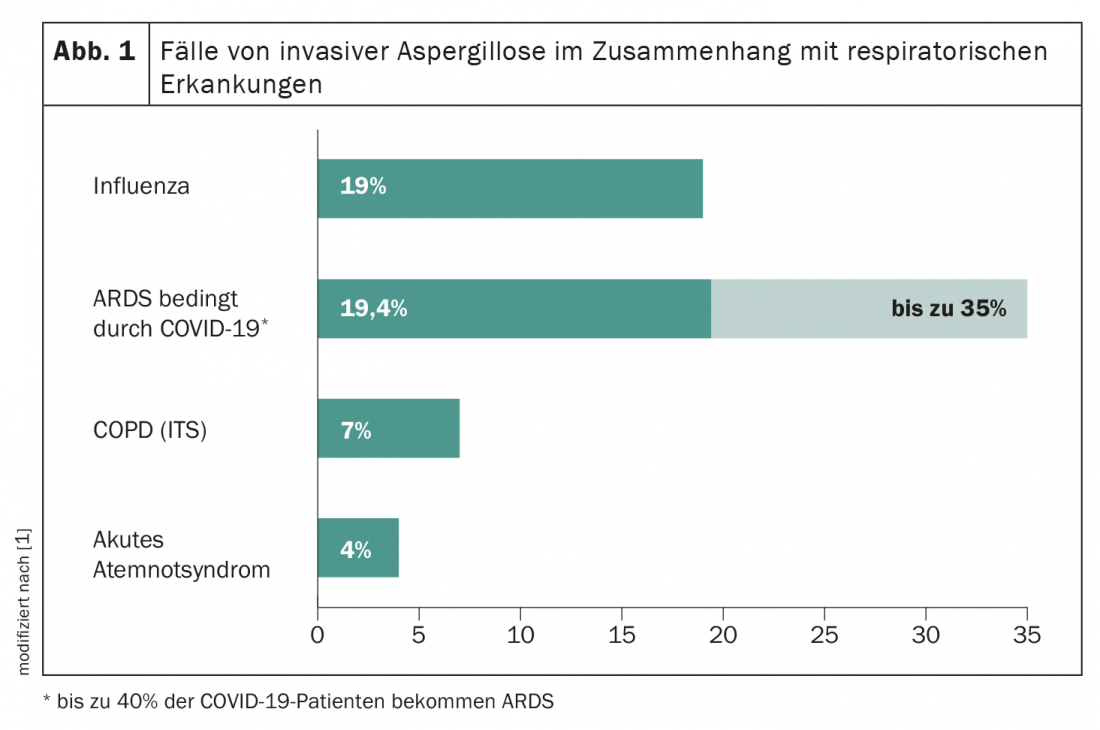
Los estudios actuales sugieren que el 35% de los pacientes coronarios con síndrome de dificultad respiratoria aguda (SDRA) desarrollan una aspergilosis pulmonar invasiva asociada a la COVID-19 (CAPA). Descifrar la compleja patogénesis del CAPA requiere una comprensión molecular de los procesos fisiológicos por los que la infección por el SARS-CoV-2 facilita la patogénesis fúngica. Al igual que otros coronavirus del SRAS, el SRAS-CoV-2 ataca e invade las células epiteliales y los neumocitos de tipo II mediante la unión de la proteína espiga del SRAS a los receptores de la enzima convertidora de angiotensina-2 (ECA2). La escisión del dominio S1/S2 por la proteasa transmembrana de tipo 2 TMPRSS2 conduce a la activación de la proteína espiga, facilitando la entrada del virus en la célula diana a través de la ACE2. Además de su papel como receptor del virus del SRAS, también se ha demostrado que la ECA2 es necesaria para la protección contra la lesión pulmonar aguda grave en el SDRA. Esto se apoya en un polimorfismo de inserción/deleción que afecta a la actividad de la ECA y se asocia con la susceptibilidad al SDRA y su desenlace. Se desconoce si la interacción precedente del SARS-CoV-2 con las células huésped contribuye al desarrollo de la CAPA al alterar la regulación del sistema renina-angiotensina y/o del sistema calicreína-quinina.
La liberación de patrones moleculares asociados al peligro durante la infección grave por COVID-19 provoca tanto daño epitelial pulmonar como enfermedad inflamatoria, que son factores de riesgo predisponentes para la aspergilosis pulmonar. Además, los efectos colaterales de las vías de reconocimiento del huésped necesarias para la activación de la inmunidad antiviral pueden contribuir paradójicamente a un entorno inflamatorio muy permisivo que favorezca la patogénesis fúngica.
No se tome el CAPA a la ligera
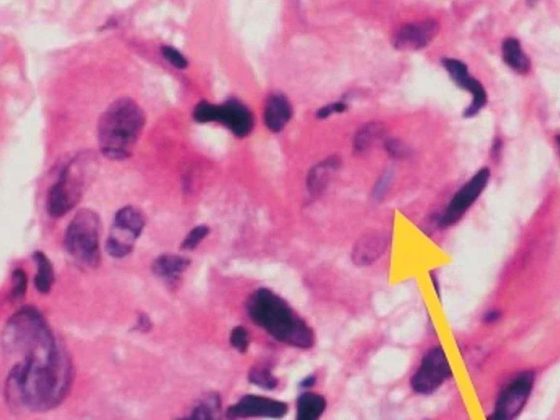
Los factores de riesgo que pueden favorecer la CAPA son la edad, el sexo masculino, la hipertensión, la insuficiencia renal aguda o crónica, la EPOC y el uso de inhibidores de la β-lactamasa o corticosteroides. Lo más frecuente es que la coinfección por Aspergillus se produzca en los primeros cuatro días tras el diagnóstico de COVID-19. Por lo tanto, las medidas de diagnóstico de la aspergilosis invasiva deben iniciarse en los pacientes críticos con enfermedad progresiva. Pero diagnosticar la CAPA sigue siendo difícil. Principalmente porque el examen con galactomanano del líquido de lavado broncoalveolar y el cultivo, que son las pruebas de diagnóstico más sensibles para la aspergilosis en la UCI, se ven obstaculizados por el hecho de que las broncoscopias rara vez se realizan en pacientes COVID-19 debido al riesgo de transmisión de la enfermedad. Las autopsias también se realizan raramente, lo que puede llevar a una subestimación de la prevalencia de la CAPA.
Se desea una gestión eficaz de la terapia
Aunque actualmente se desconoce si el tratamiento antifúngico de la CAPA asociada a COVID-19 conlleva un beneficio para la supervivencia, el diagnóstico debería desencadenar un tratamiento antifúngico precoz en la mayoría de los casos. Sin embargo, esto no siempre es fácil debido a las posibles interacciones entre medicamentos. El uso de voriconazol en particular puede ser limitado. Como se metaboliza a través de CYP2C19, CYP2C9 y CYP3A4, es uno de los fármacos más comúnmente asociados a interacciones farmacológicas importantes en la UCI. El isavuconazol y la anfotericina B liposomal han demostrado ser las alternativas más importantes. En comparación con el voriconazol, el isavuconazol tiene un perfil farmacocinético más favorable y se asocia a menos toxicidades. La anfotericina B liposomal es una opción terapéutica alternativa muy eficaz, pero en la UCI la insuficiencia renal complica a menudo el inicio o requiere la interrupción de este antifúngico. Esto es especialmente cierto en el caso de los pacientes infectados por el SARS-CoV-2, que tiene tropismo renal y se ha descrito como una causa común de daño renal. Las equinocandinas podrían utilizarse para la terapia combinada. No se consideran opciones de tratamiento de primera línea para la aspergilosis invasiva debido a su limitada actividad antifúngica contra Aspergillus spp. pero, en general, se toleran bien y muestran una interacción sinérgica con otros agentes antifúngicos.
Literatura:
- Arastehfar A, Carvalho A, van de Veerdonk FL, et al: COVID-19 Associated Pulmonary Aspergillosis (CAPA) -From Immunology to Treatment. J Fungi 2020; 6(2): 91.
InFo ONCOLOGÍA Y HEMATOLOGÍA 2022; 10(2): 16