Las ventajas de la terapia con estatinas en la profilaxis secundaria no deben negarse a los pacientes mayores en situación de riesgo. En profilaxis primaria, las estatinas no tienen actualmente ningún valor en la vejez. La indicación de reducir los lípidos en la vejez debe evaluarse cuidadosamente, teniendo en cuenta la situación individual y los objetivos personales del paciente. Se recomienda iniciar la terapia con una dosis baja y ajustarla gradualmente mientras se observan los posibles efectos secundarios. Una posible interrupción del tratamiento con estatinas debe evaluarse regularmente.
La esperanza de vida ha aumentado considerablemente en las últimas décadas, y la proporción de la población que vive hasta una edad avanzada en particular está aumentando de forma desproporcionada. Según un escenario tendencial de la Oficina Federal de Estadística, el número de personas mayores de 90 años en Suiza se duplicará con creces en 20 años. También se supone que de los niños que viven actualmente, uno de cada dos llegará a los 100 años. alcanzará la edad de 18 años.
Hoy en día, muchas enfermedades son tratables pero no curables, por lo que cada vez hay más enfermos crónicos. En una situación de edad muy avanzada, polimorbilidad y polifarmacia, hay que preguntarse con razón qué debe tratarse y en qué medida. Normalmente, aquí consultamos directrices basadas en pruebas. Desgraciadamente, sin embargo, las pruebas son extremadamente escasas, especialmente en el segmento de las personas muy mayores, ya que todavía hay muy pocos estudios para esta población. Las directrices de las respectivas sociedades profesionales suelen basarse en estudios que no incluyen a pacientes geriátricos polimórbidos. Por ello, las aclaraciones y los tratamientos suelen ser muy individuales y se adaptan a los objetivos de cada paciente.
Edad y estado lipídico
Las enfermedades cardiovasculares aumentan con la edad y son la principal causa de muerte. La hipercolesterolemia es uno de los factores de riesgo cardiovascular clásicos, junto con la edad, la hipertensión arterial, el tabaquismo y la diabetes. El metabolismo de los lípidos cambia con la edad: desde la juventud hasta los 50 años, el nivel de colesterol LDL aumenta continuamente, luego alcanza una fase de meseta, para volver a descender un poco a una edad más avanzada.
En las personas mayores, la actividad de los receptores de LDL se reduce, el transporte inverso del colesterol se deteriora y tanto el tamaño de las partículas de LDL como de HDL y su funcionalidad se alteran. En caso de malnutrición, frecuente en la vejez, el nivel de LDL también disminuye. Así, en la vejez, pequeñas dosis de estatinas son suficientes para lograr un efecto. Un nivel bajo de colesterol HDL también se asocia a un aumento de hasta el doble de la mortalidad cardiovascular en pacientes >85 años. En la vejez, la extensión y la inestabilidad de las placas ateroscleróticas aumentan, por lo que el efecto estabilizador de las placas de las estatinas podría ser especialmente beneficioso en este caso.
Medidas hipolipemiantes
En noviembre de 2014, la Asociación Americana del Corazón y el Colegio Americano de Cardiología publicaron nuevas directrices sobre la terapia lipídica. En este contexto, las estatinas siguen siendo la primera opción para reducir el riesgo cardiovascular. Sin embargo, los valores objetivo de LDL a los que se ha aspirado hasta ahora están pasando a un segundo plano. El riesgo basal es ahora relevante para la decisión de tratamiento. Dado que este perfil de riesgo se desarrolló para la población estadounidense y que la puntuación de riesgo aún no se ha validado para Europa, las sociedades profesionales suizas siguen adhiriéndose a los valores objetivo de LDL actualmente válidos de las directrices ESC/EAS. No se ajustan los valores en función de la edad: para los pacientes de alto riesgo (enfermedad cardiovascular conocida, diabetes de tipo 2), el valor objetivo de LDL es <70 mg/dl, para los pacientes de alto riesgo (perfil de alto riesgo cardiovascular) <100 mg/dl, para los de riesgo moderadamente elevado <115 mg/dl. Las enfermedades cardiovasculares incluyen principalmente la cardiopatía coronaria, el infarto de miocardio y el ictus post isquémico.
Para las personas mayores, existen pruebas sobre la eficacia del tratamiento farmacológico hipolipemiante, principalmente a partir de estudios sobre estatinas. Los fibratos no deben utilizarse en ancianos, ya que hasta el momento no existen pruebas de su eficacia en esta categoría de edad.
Incluso en la vejez, las intervenciones sobre el estilo de vida y las recomendaciones dietéticas se consideran pilares terapéuticos importantes en el tratamiento de la hiperlipidemia. La dieta mediterránea en particular ha sido bien estudiada en este contexto y muestra una reducción de los eventos cardiovasculares en pacientes de 70 a 90 años. No obstante, debe tenerse en cuenta que las recomendaciones dietéticas estrictas deben evitarse en la edad avanzada, ya que el riesgo de malnutrición es elevado.
Efectos secundarios e interacciones
Los efectos secundarios del tratamiento con estatinas suelen ser considerables y pueden reducir en gran medida la calidad de vida. Se trata principalmente de miopatías, flatulencias, desencadenamiento de delirios y una reducción de la fuerza muscular con las consiguientes caídas. Los efectos secundarios musculares dependen de la dosis y se manifiestan como dolor muscular, aumento de la creatina fosfoquinasa y, raramente, rabdomiólisis. Los pacientes con hipotiroidismo, insuficiencia renal o bajo peso corporal tienen un mayor riesgo de miopatía. Raramente se observa insuficiencia hepática, pero se recomienda suspender la estatina cuando los niveles de transaminasas se triplican y se han descartado otras causas de elevación de las transaminasas. También existen pruebas de que el tratamiento con estatinas aumenta ligeramente el riesgo de diabetes de tipo 2.
Como resultado de una interacción farmacológica, puede aumentar la concentración plasmática de la estatina. Este es el caso, entre otros, de la combinación de verapamilo, diltiazem y amiodarona con estatinas que se metabolizan a través del mecanismo del citocromo P-450 (atorvastatina, simvastatina, lovastatina, fluvastatina). Con las estatinas mencionadas, también debe evitarse una combinación con zumo de pomelo y hierba de San Juan. La combinación de simvastatina con antibióticos macrólidos, ketoconazol, ciclosporina, gemfibrozilo e inhibidores de la proteasa del VIH está contraindicada.
Base empírica
En cuanto a la reducción de los episodios cardiovasculares, también se dispone de resultados de estudios sobre la eficacia del tratamiento con estatinas en personas mayores. La ventaja en términos de reducción del riesgo cardiovascular se refiere principalmente a la prevención secundaria y, en este caso, sobre todo a los hombres, ya que, salvo en el estudio PROSPER, las mujeres estaban claramente infrarrepresentadas. En el estudio prospectivo aleatorizado y controlado PROSPER (“Pravastatina en ancianos con riesgo de enfermedad vascular”), se investigó por primera vez la pravastatina 40 mg diarios frente a placebo en 5804 pacientes ancianos (70-82 años). Tras un periodo medio de observación de 3,2 años, el grupo de tratamiento activo experimentó una reducción del 34% en el colesterol LDL, una reducción del 19% en la tasa de infarto de miocardio y muerte cardiovascular, y una reducción del 24% en la mortalidad cardiovascular.
En un metaanálisis de Afilalo et al. se agrupó a un total de 19 569 pacientes de entre 65 y 82 años procedentes de nueve estudios de intervención. En este caso, el tratamiento con estatinas mostró una reducción de la mortalidad por todas las causas en comparación con el placebo. Es necesario tratar a 28 personas durante cinco años para salvar una vida. Los estudios también muestran que, en términos de prevención secundaria del ictus, las crisis isquémicas se previenen con estatinas, pero las hemorrágicas tienden a producirse con más frecuencia. En lo que respecta a la enfermedad arterial periférica, el tratamiento con estatinas muestra una mejora de la distancia caminada libre de síntomas y una reducción de la mortalidad postoperatoria en la cirugía vascular periférica.
También se investigó la influencia de las estatinas en el estado general, las funciones cognitivas y la necesidad de cuidados a largo plazo de las personas mayores. Existen pocos estudios al respecto y los resultados son contradictorios. Las directrices actuales de las sociedades profesionales internacionales, como las de la ESC/EAS, hacen referencia a la indicación del tratamiento con estatinas en personas mayores (Tab. 1).

Procedimiento práctico
Las personas de 65 a 82 años pueden beneficiarse de la reducción de lípidos tanto como los más jóvenes. No hay datos suficientes para las mujeres, los pacientes mayores de 82 años y la reducción de lípidos para la prevención primaria. Los estudios han demostrado el mejor efecto en pacientes con cardiopatía coronaria (aquí especialmente en hombres) y en la prevención secundaria del ictus isquémico. El uso de estatinas tras un síndrome coronario agudo también es útil, especialmente durante un tiempo limitado tras una intervención. En la tabla 2 se muestra una posible ayuda para la toma de decisiones en función de la edad y las pruebas.

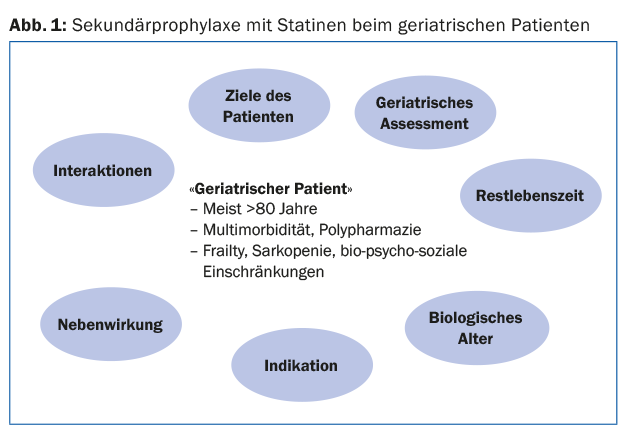
En general, con pacientes de edad avanzada y multimorbilidad, polifarmacia y las diversas limitaciones biopsicosociales, siempre debe decidirse caso por caso si el tratamiento hipolipemiante tiene sentido, se tolera y si se puede experimentar su efecto. (Fig.1). Una evaluación geriátrica puede ser útil para la decisión terapéutica; también es importante preguntar por los objetivos del paciente. Si la terapia con estatinas está indicada en la vejez, las dosis bajas son suficientes para lograr la reducción de lípidos.
¿Cuándo dejar las estatinas?
Una evaluación del tratamiento con estatinas es ciertamente útil cuando se ingresa en una residencia de ancianos si la esperanza de vida es inferior a cinco años o si aparecen efectos secundarios. Del mismo modo, el tratamiento hipolipemiante debe suspenderse siempre que no exista indicación, por ejemplo, la profilaxis primaria en >personas de 80 años. La interrupción del tratamiento con estatinas en la fase aguda del ictus isquémico se asocia a un mayor riesgo de muerte o discapacidad neurológica en un plazo de 90 días. Por lo tanto, la terapia con estatinas debe continuarse de forma continua en la fase aguda de un ictus.
Para saber más:
- Petersen LK, et al.: ¿Tratamiento hipolipemiante hasta el final? Una revisión de estudios observacionales y ECA sobre colesterol y mortalidad en mayores de 80 años. Edad y Envejecimiento 2010; 39: 674-680.
- Lechleitner M: Terapia hipolipemiante en pacientes geriátricos. Z Gerontol Geriat 2013; 46: 577-587.
- Hansbauer B: Estatinas en la vejez. Z Allg Med 2012; 88(9): 339-340.
- Miettinen TA, et al: Tratamiento reductor del colesterol en mujeres y pacientes ancianos con infarto de miocardio o angina de pecho: resultados del Estudio Escandinavo de Supervivencia a la Simvastatina (4S). Circulation 1997; 96: 4211-4218.
- MRC/BHF Heart Protection Study of cholesterol lowerin with simvaststin in 20536 high-risk individuals: a randomised placebo-controlled trial. Lancet 2002; 360: 7-22.
- Sheperd J, et al: Pravastatina en ancianos con riesgo de enfermedad vascular (PROSPER): un ensayo controlado aleatorio. Lancet 2002; 360: 1623-1630.
- Afilalo J, et al: Estatinas para la prevención secundaria en pacientes de edad avanzada: un metaanálisis bayesiano jerárquico. J Am Coll Cardiol 2008; 51: 37-45.
- Perk J, et al: Directrices europeas sobre prevención de enfermedades cardiovasculares en la práctica clínica (versión 2012). Eur Heart J 2012; 33: 1635-1701.
PRÁCTICA GP 2016; 11(3): 11-13