La enfermedad hidradenitis supurativa/acné inverso se mencionó por primera vez en 1839 con abscesos superficiales en las regiones axilar, submamaria y perianal. Hasta la fecha, la enfermedad ha tenido varios nombres: Perifolliculitis capitis abscendens et suffodiens, Pioderma fistulans significans, Hidradentitis supurativa en 1956 por Pillsburg et al. y en 1989 acné inverso por Plewig y Steger. En la actualidad, se vuelve a favorecer el término hidradenitis supurativa (HS) para distinguir claramente la enfermedad del acné conglobata y las formas de acné. Ambos términos se reconocen como equivalentes en las directrices.
Puede realizar el examen CME en nuestra plataforma de aprendizaje después de revisar los materiales recomendados. Haga clic en el siguiente botón:
La enfermedad fue mencionada por primera vez por Velpeau en 1839 con abscesos superficiales en las regiones axilar, submamaria y perianal. Hasta la fecha, la enfermedad ha tenido varios nombres: Perifolliculitis capitis abscendens et suffodiens, Pyoderma fistulans significans, Hidradentitis suppurativa en 1956 por Pillsburg et al. y en 1989 acné inverso por Plewig y Steger. [1–8]Hoy en día, se vuelve a favorecer el término hidradenitis supurativa (HS) para distinguir claramente la enfermedad del acné conglobata y de las formas de acné . Ambos términos se reconocen como equivalentes en las directrices. En el artículo, el término HS se utilizará como sustituto de ambos nombres.
Un conocido enfermo de HS fue Marx, que hizo un relato muy dramático de su historia de sufrimiento y de los síntomas clínicos muy típicos de la enfermedad: olores desagradables, autodesprecio, devaluación de la propia imagen, restricción de movimientos, picores, dolor, agresividad, depresión, frustración con los médicos, intentos de autocuración, en este caso diagnóstico póstumo. Uno tiene la impresión de que poco ha cambiado para los pacientes hasta el día de hoy: Sufrimiento, frustración, años hasta el diagnóstico [9]. Sigue habiendo una gran necesidad insatisfecha de esta enfermedad, tanto en términos de tratamiento como de aceptación entre el público en general y, hasta cierto punto, entre los médicos.
“Una enfermedad, muchos nombres hasta la fecha y, por tanto, diagnóstico tardío, tratamiento tardío y mucho sufrimiento para los afectados”.
Epidemiología y prevalencia
[10] [11,12]La prevalencia es de hasta el 1% (datos basados en Alemania) , la edad media es de 23-25 años , normalmente con inicio después de la pubertad y antes de la menopausia. [11]La enfermedad se presenta con más frecuencia en mujeres que en hombres, la proporción hombre-mujer es de 1:2 a 1:5, excepto en la forma anal, en la que se ven afectados más hombres que mujeres . Un tercio de todos los pacientes con HS refieren antecedentes familiares positivos. [12]El diagnóstico se realiza con un retraso de unos 12-15 años . Los datos siguen mostrando una gran dispersión, lo que siempre indica que necesitamos más estudios epidemiológicos.Genética
Aún no se ha aclarado de forma concluyente hasta qué punto los factores genéticos desempeñan un papel en la patogénesis del acné inverso. [13]Resulta sorprendente que la HS se dé en familias . La enfermedad es probablemente un proceso multifactorial que se basa en una predisposición individual. [13,14]Hubo consenso entre los expertos del 1er Simposio Internacional en que, desde un punto de vista genético, la HS debe ser una enfermedad poligenética con casos esporádicos que, o bien presentan defectos en varios genes importantes que intervienen en la patogénesis de la HS, o bien se hereda un gen defectuoso en la familia . [15]En un estudio chino, se asignó a la HS el locus del cromosoma 1p21.1-1q25.3 en la región de 76 Mb flanqueada por los marcadores D1S248 y D1S2711 . [16,17]Sin embargo, este locus no pudo ser confirmado por otros grupos . [18]En un estudio de seis familias chinas Han con enfermedad familiar, se detectaron mutaciones del complejo γ-secretasa en el cromosoma 19p13 . [14,19]Según otros estudios, la HS mostró polimorfismos diferentes a los de la enfermedad de Crohn, lo que indica que la enfermedad de Crohn con sus manifestaciones cutáneas es distinta de la HS . En resumen, aún queda mucho por investigar.
Patogénesis
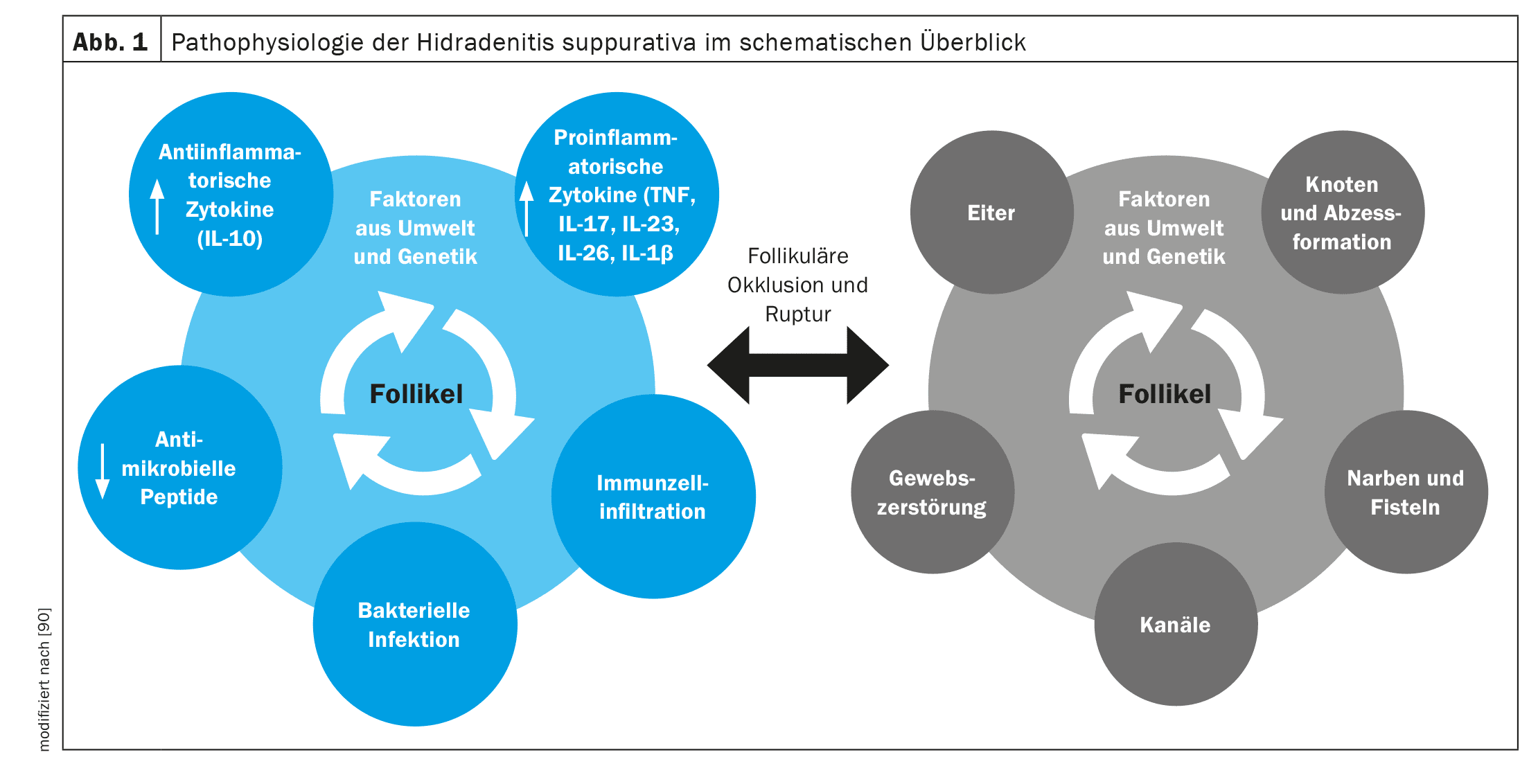
Aún quedan muchas preguntas sin respuesta. Se debate si la colonización bacteriana per se es la causa o el resultado de la inflamación. La teoría actual supone que la infiltración bacteriana o de linfocitos no condicionados (perifoliculitis) con formación de pus conduce a la oclusión y dilatación del folículo y, en última instancia, a la ruptura del folículo debido a la hiperqueratosis y el taponamiento de queratina. La ruptura da lugar a abscesos profundos y a la formación de túneles con destrucción del tejido. El epitelio destruido forma tractos sinusales dolorosos y extensas placas inflamatorias. [20]La cicatrización extensa es otra consecuencia de la grave inflamación profunda .
La reacción inmunológica comienza presumiblemente con la oclusión del folículo desencadenada por factores genéticos (mutaciones de la epsilon sectretasa, PSTPIP1, IL12Rb1) y ambientales como la obesidad y el tabaquismo. Antes de la rotura folicular, el folículo se dilata y se desencadenan vías inflamatorias (por ejemplo, TH17, TNF alfa, IL-17, IL-32) que liberan citocinas proinflamatorias (por ejemplo, IL-1β, IL-17A, TNF, IFN-γ, CXCL-8, IL-8, IL-17, IL-32, IL-36a/b/g, IL-6, IL-10, IL-12p70). Estas citocinas estimulan potencialmente a los queratinocitos a formar abscesos. [21,22]Además, se ha demostrado una disminución de la expresión de IL-20 e IL-22 en las lesiones cutáneas de pacientes con HS . [23-25]En última instancia, los procesos inmunológicos e inflamatorios conducen al cuadro clínico típico con abscesos recurrentes con tunelización y cicatrices características .
[26]Una terapia s.c. de 16 semanas con el fármaco anti-TNF-α adalimumab provocó la inhibición de la expresión de citocinas, en particular de IL-1β, CXCL9 (MIG) y BLC, y la disminución del número de células CD11c+ (células dendríticas), CD14+ y CD68+ en la piel lesional . [27] La vía de señalización IL-23/Th17 se estimula en la hidradenitis supurativa/acné inverso (Fig. 1).Bacterias
[28,16]La HS no es principalmente una enfermedad infecciosa de la piel . [29]No obstante, se ha detectado un gran número de bacterias gramnegativas y grampositivas en los folículos pilosos de la región afectada, con mayor frecuencia S. aureus, especies de Peptostreptococcus, Propionibacterium acnes, así como Escherichia coli, Proteus y Klebsiellen . Con el tiempo, el porcentaje de células NK(células asesinas naturales) disminuye y se observa una menor reacción de los monocitos a los componentes bacterianos. En comparación con la piel normal, el número de macrófagos infiltrantes que expresan el receptor tipo Toll (TLR)-2 (CD68+) y los dendrocitos dérmicos (CD209+) aumentó en las lesiones de HS. El TLR-2 es estimulado por productos bacterianos y tiene un efecto proinflamatorio. Se supone que esto puede provocar cambios en la defensa contra las infecciones bacterianas, por ejemplo, a través de una respuesta debilitada de los monocitos a los estímulos inflamatorios, pero estudios posteriores deberán demostrar si realmente es así.Además, se halló una expresión alterada de péptidos antimicrobianos, como la sobreexpresión de psoriasina en las capas inferiores de la epidermis, mientras que el nivel de expresión de β-defensina-2 humana (hBD-2) se redujo en la epidermis. A diferencia de la piel normal, también se encontraron monocitos/macrófagos que expresaban hBD-2 en la dermis subepidérmica. [30]El aumento de la expresión del factor de necrosis tumoral (TNF)-α y la activación demostrada de los receptores TLR podrían ser responsables de ello . [30]El aumento de la expresión de los receptores de lectina de tipo C, que desempeñan un papel en la presentación de antígenos de los macrófagos y las dendritas, sugiere una interacción de los TLR con los receptores de lectina de tipo C como desencadenante de la inflamación crónica en la HS . [31,32]Recientemente, se ha detectado una fuerte expresión de catelicidina (LL-37) en las glándulas sudoríparas apocrinas, que podría estar asociada a la patogénesis de la HS .
Clínica
[33,34]Los primeros signos son prurito, hipertermia local, hiperhidrosis, nódulos subcutáneos dolorosos, la colonización bacteriana es rara . La lesión primaria es un nódulo cutáneo-subcutáneo doloroso, solitario y profundo, que puede remitir espontáneamente, persistir o transformarse en un absceso. Los abscesos pueden fusionarse en profundidad o romperse hacia el exterior. A diferencia del acné, se ven afectadas las partes profundas del folículo. Posteriormente, los nódulos inflamados profundos dan lugar a abscesos, fístulas y/o cicatrices. Se ven afectadas las axilas, la región inguinal, la región perianal, la región glútea, el perineo y la región submamaria. El curso es crónicamente recurrente. [35,36]La enfermedad suele manifestarse de forma simétrica y casi exclusivamente en las zonas apocrinas inversas . La región axilar es la más frecuentemente afectada con un 72%. Las mujeres muestran un patrón de distribución diferente al de los hombres. [37–39]En las mujeres suelen estar afectadas las axilas, la región submamaria y la región inguinal, mientras que en los hombres suelen estar más afectadas la región anogenital y retroauricular, el cuello y el perineo . [40,41]Alrededor del 90% de los pacientes desarrollan también un seno pilonidal . No cabe esperar una curación espontánea.Factores de riesgo
[42]El 89% de los pacientes son fumadores . [43]La nicotina causa presumiblemente la oclusión de los folículos pilosos , pero también se considera un cofactor de un peor pronóstico de la inflamación en la psoriasis. [44] [45]Existen pruebas de una predisposición genética y en este caso de herencia autosómica dominante , el 34% de los familiares de primer grado presentan los mismos síntomas . [45]Las mutaciones genéticas como las del gen de la secretasa (señalización Notch) probablemente también desempeñan un papel , consulte la sección de genética para más información. [46]Un índice de masa corporal elevado aumenta el cociente de probabilidades en 1,126; el 77% de los hombres tienen sobrepeso y el 26% son obesos, el 69% de las mujeres tienen sobrepeso y el 33% son obesas . Los últimos datos del AAD 2024 también mostraron que tanto los pacientes que se sometieron a cirugía bariátrica como los que recibieron agonistas del GLP-1 tuvieron una mejor respuesta o una reducción de la HS, independientemente de si tenían diabetes mellitus de tipo 2 o no. [47]También se han comunicado datos similares en la psoriasis, lo que aporta pruebas claras de que la resistencia inflamatoria a la insulina que se desarrolla como resultado de la inflamación desempeña un papel importante en el círculo vicioso obesidad/inflamación y que estos pacientes simplemente no pueden perder peso sin romper la resistencia a la insulina .Factores desencadenantes
Algunos de los factores desencadenantes y de riesgo son los mismos. [28]Los factores desencadenantes reconocidos de la HS incluyen el tabaquismo, la obesidad, la inflamación de los folículos pilosos, la colonización bacteriana -en particular con Staphylococcus aureus (S. aureus) -, la predisposición genética, la hiperhidrosis regional y la irritación mecánica .
Hormonas
Las recaídas premenstruales de la HS son frecuentes en alrededor del 40% de las pacientes, a menudo con mejoría al inicio de la menopausia.
La influencia de los factores hormonales, en particular los andrógenos, en el desarrollo de la enfermedad sigue siendo objeto de un controvertido debate. [48,49]A diferencia del acné vulgar, su influencia probablemente no sea tan significativa . [50] Las pacientes con HS deben ser examinadas rápidamente para detectar el síndrome de ovario poliquístico (SOP) y la resistencia a la insulina (Tab. 1).
Comorbilidad y consecuencias psicosociales de la enfermedad
[51,52] [53,54] [51,55,26] [51,56] [51,53,57]La HS presenta una elevada comorbilidad con el síndrome metabólico (40-51%) , la diabetes mellitus tipo 2 (9-30%) , la enfermedad inflamatoria intestinal (1-13%) , la enfermedad de Crohn (1-17%), la colitis ulcerosa (1-9%), las espondiloartropatías (2-28%) y los trastornos psiquiátricos (5-36%) . Estas comorbilidades también se encuentran en otras enfermedades altamente inflamatorias como la psoriasis y la EPOC y, en mi opinión, son una comorbilidad de la inflamación y hablan a favor de la gravedad de la inflamación en la HS. La comorbilidad con las enfermedades inflamatorias intestinales, la enfermedad de Crohn, la colitis ulcerosa y las espondiloartropatías, implica vías comunes y también lo vemos en otras enfermedades inflamatorias como la psoriasis. [53,58] [57,59]Comorbilidades específicas son el síndrome PCO con un 9-14% y el carcinoma de células escamosas, especialmente en la región anal, con un 5% .Las consecuencias psicológicas se caracterizan tanto por la inflamación (neuroinflamación) como por las considerables consecuencias psicosociales de la enfermedad: estigmatización, vergüenza, trastornos del sueño, aislamiento, depresión, trastornos de ansiedad e incluso suicidio, disfunción sexual y subastanzabus. [60]Los factores agravantes son el dolor, el picor, la secreción, el olor y la restricción de movimientos .
La elevada comorbilidad tiene consecuencias. Por término medio, los pacientes con hidradentitis mueren 14,7 años antes. [61]Las principales causas de muerte son las enfermedades cardiovasculares, el cáncer y los accidentes/violencia (incluido el suicidio, que aumenta especialmente en las mujeres), según un estudio de los registros sanitarios finlandeses de 4.379 pacientes con HS en comparación con 40.406 pacientes con psoriasis vulgar y 49.201 con nevos melanocíticos .
[62] La pérdida de horas de trabajo y las restricciones en el trabajo son considerables, sólo el 53,3% de los pacientes tienen pleno empleo y sólo el 25,8% no tienen restricciones en el trabajo debido a su enfermedad (Tabla 1). La limitación de la calidad de vida (DLQI) se correlaciona con: [63] El dolor, la gravedad, el número de partes del cuerpo afectadas, la duración de la enfermedad y la progresión . [64–67]Otros factores que influyen son la aparición de olores, la ansiedad, el aislamiento social y la restricción y cantidad de movimiento . Por lo tanto, los pacientes con HS presentan un deterioro de la calidad de vida aún mayor que otras enfermedades dermatológicas inflamatorias graves como la psoriasis vulgar.Gravedad de la enfermedad y puntuaciones
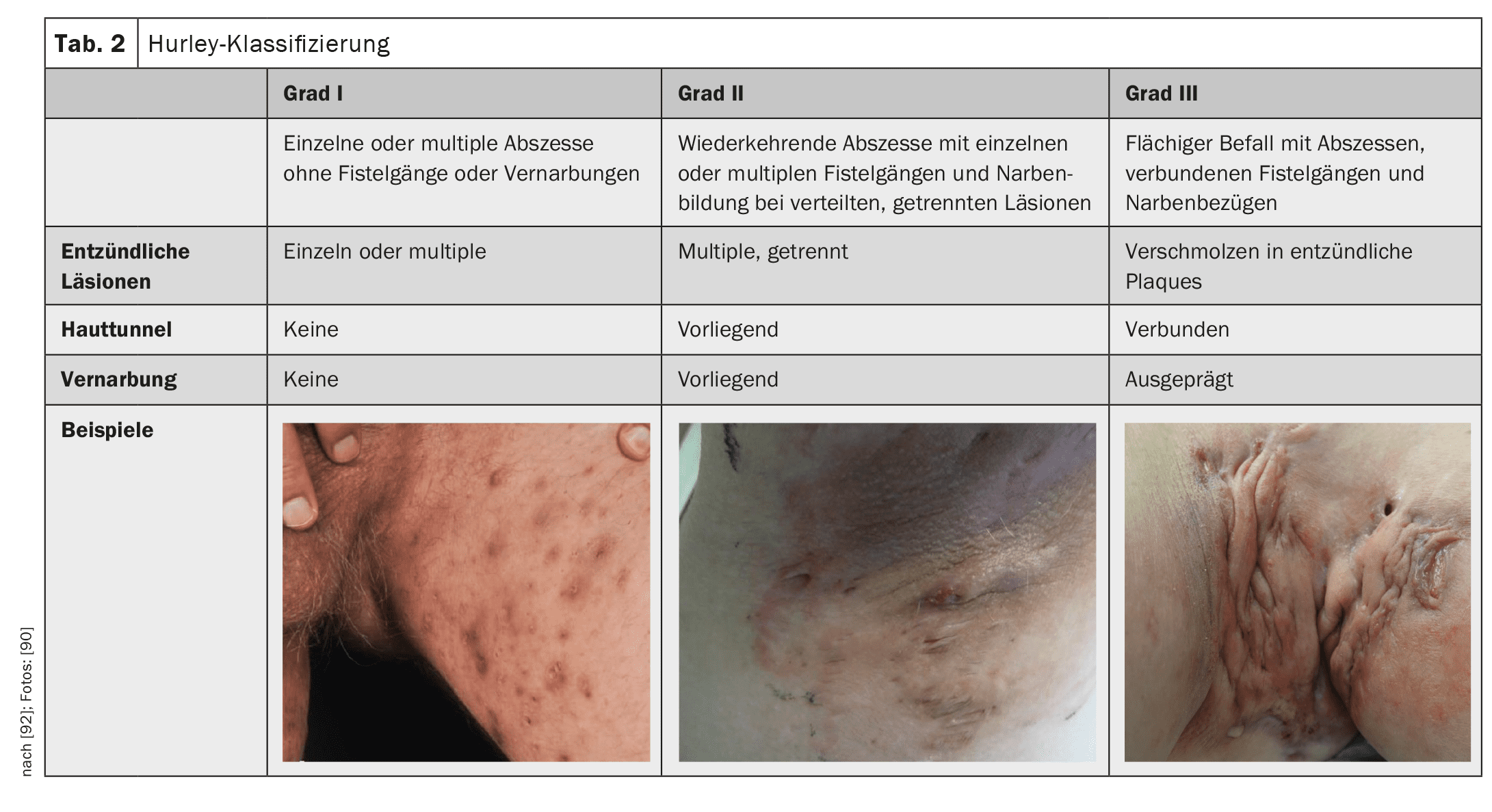
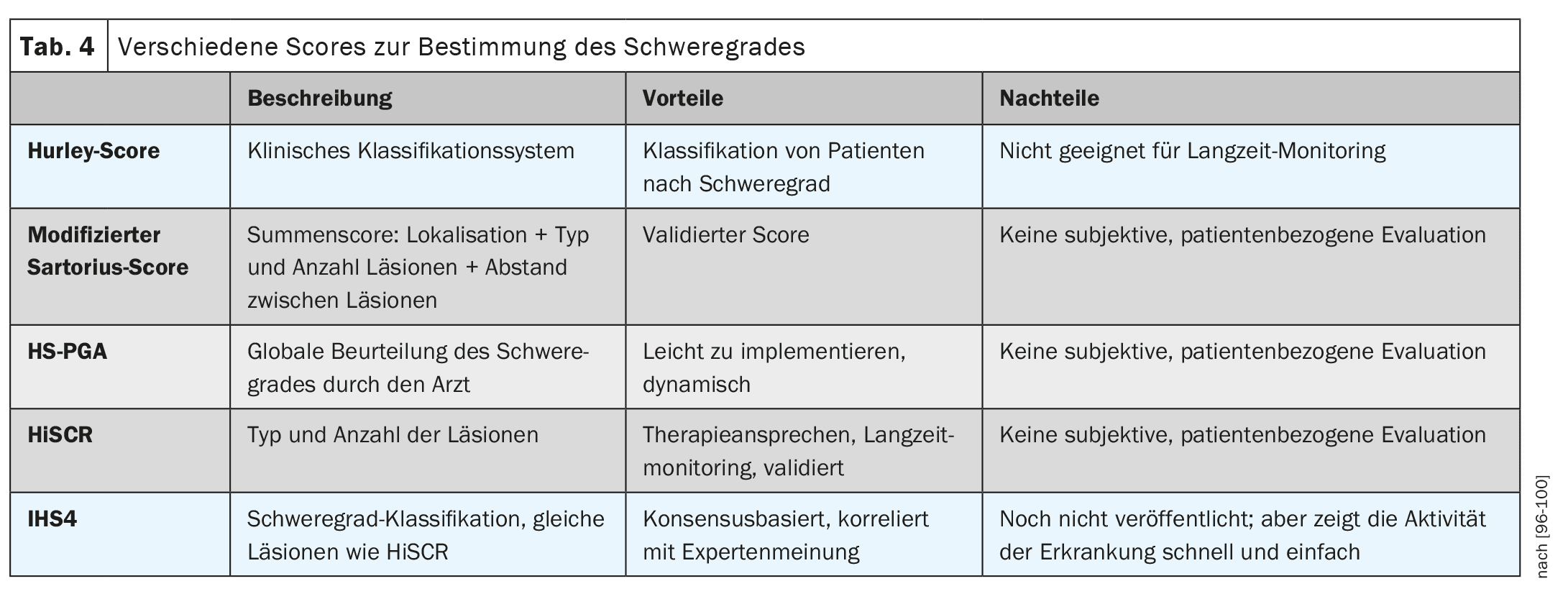
La gravedad de la enfermedad se clasifica según los grados 1-3 de Hurley (Tabla 2). La HS-PGA (Physician Global Assessment for HS) -menos precisa pero más rápida- es otra forma de determinar la gravedad. Aquí, el examinador califica la gravedad como sin apariencia, leve, moderada o grave, lo que es más rápido pero también una evaluación mucho más individualizada y menos objetiva. La puntuación Hurley o la HS-PGA se utilizan para clasificar la gravedad de la enfermedad, que determina entonces la terapia posterior, no la actividad de la enfermedad.
Para determinar la actividad de la enfermedad se utilizan puntuaciones como el IHS4 (número de nódulos inflamatorios + número de abscesos ×2 + número de fístulas ×4) (Tabla 3). [68–70] Las puntuaciones relacionadas con el paciente son el DLQI (índice de calidad de vida dermatológica) conocido de otras enfermedades o el HiSQOL o el Ool-HS (puntuaciones aún más específicas de la HS) .
En mi opinión, las puntuaciones más importantes en la práctica diaria son la determinación de la gravedad según Hurley 1-3, el IHS4 y el DLQI y las fotografías. [71] En las formas graves, la ecografía (preferiblemente en 3D) también puede ser útil; a menudo ni siquiera pueden adivinarse los tractos sinusales y los “lagos de pus” bajo la piel (tabla 4).
Diagnóstico y pruebas de laboratorio
- [72]Encuesta de antecedentes familiares positiva en el 30% ,
- Pregunta sobre el consumo de tabaco,
- Encuesta del IMC,
- Examen clínico mediante inspección, palpación y, si es necesario, sondaje de la fístula,
- Determinación de la DBO y la PCR. Una sedimentación sanguínea y una proteína C reactiva elevadas indican un deterioro agudo.
- Frotis bacteriológicos: Si se sospecha una sobreinfección, deben tomarse frotis de las zonas profundas del tejido afectado y no sólo de la superficie de la piel.
- [73] Los exámenes con un aparato de ultrasonidos de alta resolución o una resonancia magnética (RM) pueden ser útiles para determinar la profundidad de la expansión.
Terapia
El tratamiento depende de la gravedad de la HS y se basa en la clasificación Hurley 1-3 (tabla 2).
Modificación del estilo de vida
Reducción de peso (difícilmente posible sin un cambio en la dieta y sin prestar atención a la resistencia inflamatoria a la insulina) y dejar de fumar (difícil, ya que esto suele ir asociado a un aumento de peso en pacientes que a menudo ya tienen sobrepeso, por lo que supone una carga psicológica y física adicional). Evite los factores de fricción e irritación llevando ropa holgada de fibras suaves y naturalmente absorbentes del sudor. Se recomiendan polvos parcialmente absorbentes contra el factor desencadenante de la sudoración y evitar la sudoración intensa (¿cómo debe hacer deporte entonces el paciente?). Enfoques dietéticos con reducción del índice glucémico de la dieta (¡resistencia a la insulina!). [74,75]En algunos casos también se recomiendan suplementos dietéticos como el zinc y el cobre .
Muchos de nuestros consejos, a menudo bienintencionados, para modificar el estilo de vida no suelen ser tan fáciles de poner en práctica para los pacientes; no sólo necesitan nuestra ayuda y apoyo, sino también nuestra tolerancia y empatía.
Terapia local
El tratamiento local con lavados antisépticos y terapia antibiótica local es especialmente útil en las primeras fases de la HS (tabla 5).
Terapia con láser/luz
[76,77] [78–82]Para la depilación en las primeras fases en zonas pilosas con el láser Nd: YAG o de alejandrita o la terapia Laight, una combinación de IPL + radiofrecuencia , deben considerarse un complemento útil a la terapia, pero a menudo no se reembolsan.Terapia sistémica en función de la gravedad (Hurley/directriz)
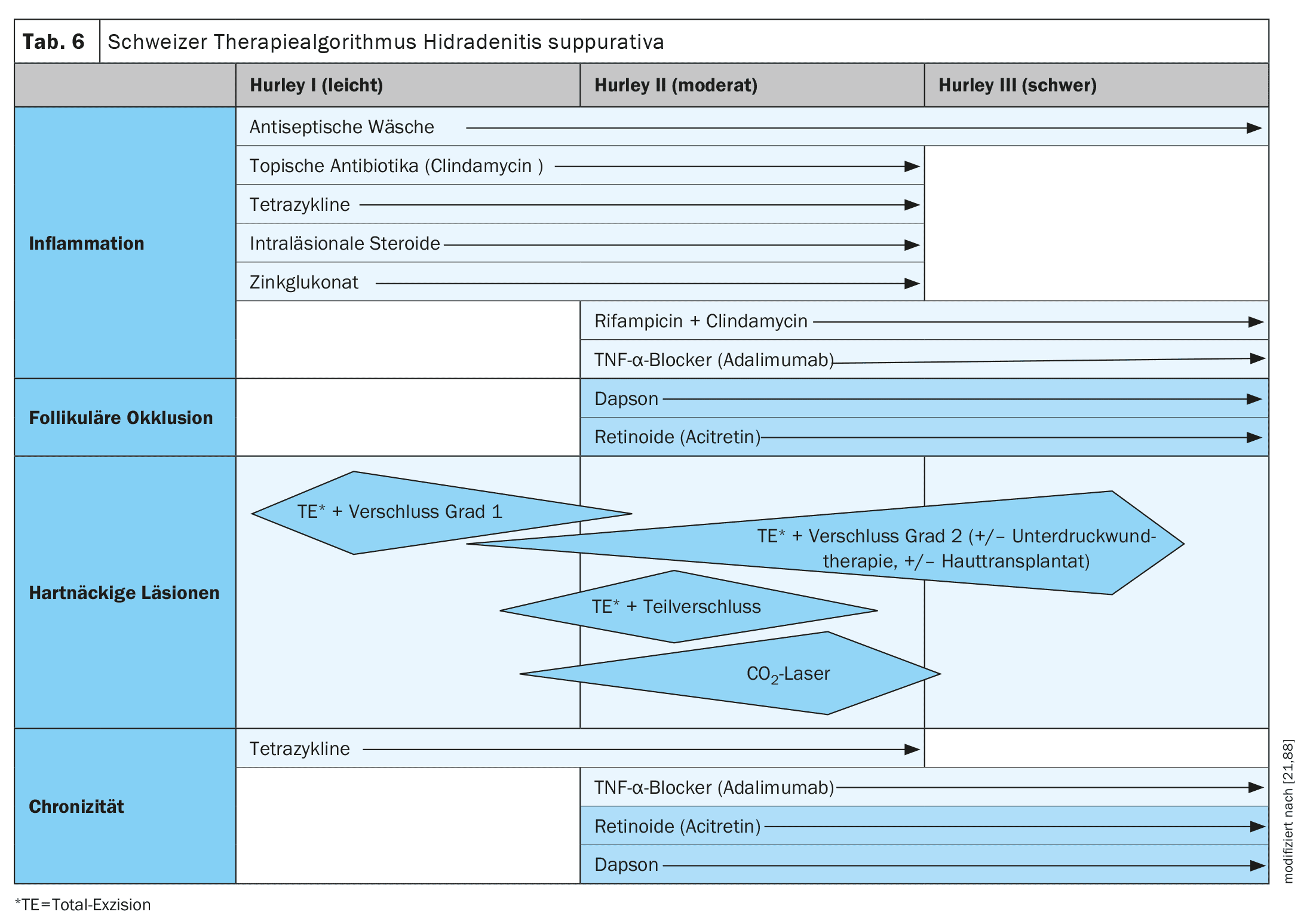
Las directrices varían ligeramente de un país a otro. Aunque la directriz suiza presenta pequeñas desviaciones, está estrechamente basada en la directriz alemana y europea S3 (tabla 6).
Antibiosis sistémica
Sólo hay unos pocos antibióticos autorizados para el tratamiento de la HS, y las terapias recomendadas en las directrices no siempre figuran en la etiqueta (Tabla 5). No obstante, son útiles en función del estadio y suelen ser la primera forma de terapia sistémica.
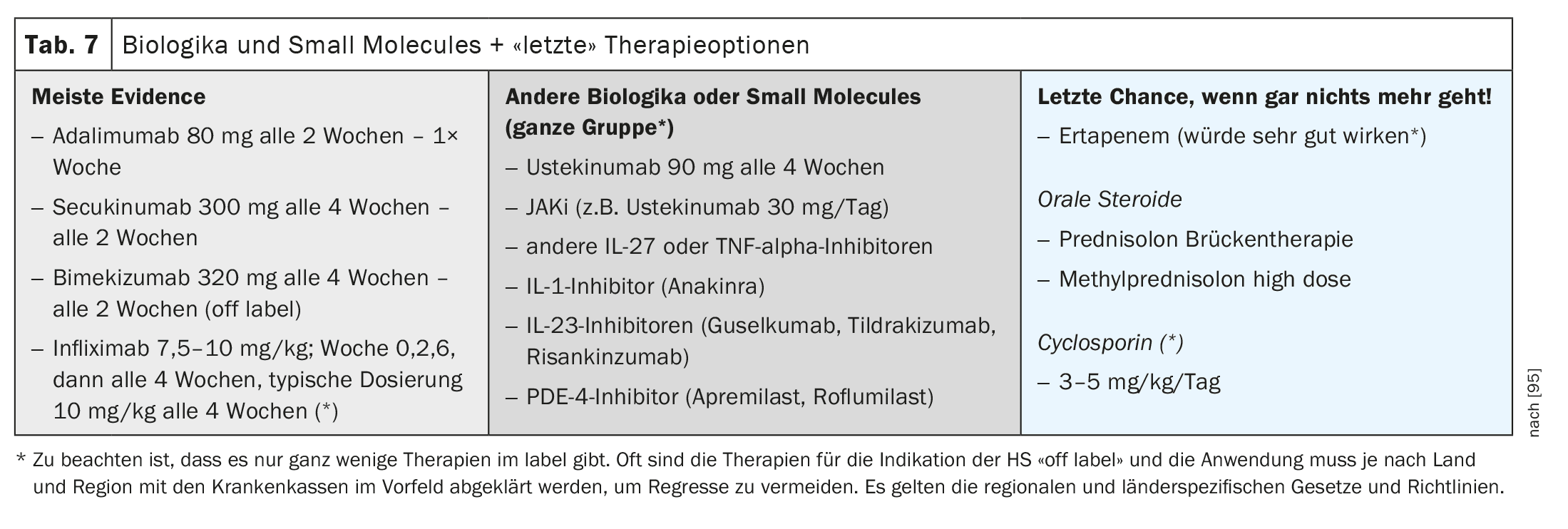
Biológicos, pequeñas moléculas y más (Tabla 7)
Actualmente sólo hay tres biológicos autorizados: adalimumab (inhibidor del TNF alfa), secukinumab (inhibidor de la IL-17 AA) y bimekizumab (inhibidor de la IL-17 AA/AF/F). Todos los demás productos biológicos se encuentran todavía en estudios de autorización o sólo pueden utilizarse fuera de indicación. Las llamadas “pequeñas moléculas” como el apremilast (inhibidor de la PDE4) aún no han sido autorizadas.
Sensibilizador a la insulina
[83–87]Actualmente existen estudios tanto para la metformina como para los nuevos antagonistas del receptor GLP-1 que muestran un efecto independiente de estos fármacos sobre la HS al romper la resistencia a la insulina y tener efectos antiinflamatorios .Controles de valores de laboratorio
Las recomendaciones para la terapia biológica en la psoriasis pueden utilizarse para las comprobaciones de los valores de laboratorio antes y durante la terapia (tabla 1).
Embarazo
En el caso del embarazo, también se aplican las restricciones de la autorización condicional y las indicaciones de la información para profesionales sanitarios y el registro Embryotox. Sólo los inhibidores del TNF-alfa adalimumab (en la etiqueta) y certolizumab pegol (fuera de la etiqueta para la HS) son realmente posibles aquí con autorizaciones condicionales para el embarazo, como en la psoriasis vulgar. Es esencial informar bien a las pacientes y a sus parejas.
Terapia quirúrgica
El tratamiento quirúrgico debe considerarse una opción terapéutica o un complemento del tratamiento en todas las fases. Puede ir desde la extirpación individual de los quistes, el llamado deroofing (apertura de la cavidad del absceso con un punzón del 6 o un bisturí), hasta el saneamiento completo de zonas enteras, dependiendo del estadio (tabla 8).
Los mejores resultados se obtienen con una combinación de terapia médica y quirúrgica adecuada al estadio.
Terapia del dolor
En mi opinión, existe una gran necesidad no satisfecha en este sentido . En la AAD 2024 de San Diego, se dedicó una presentación entera a este punto y se desarrolló una terapia paso a paso para el tratamiento del dolor (Tabla 9).
Como en todos los pacientes con dolor crónico, el tratamiento del dolor ya conlleva una mejora considerable de la calidad del sueño y de la vida. El sueño, a su vez, es también un cofactor absoluto en la mejora de la depresión en los pacientes depresivos. Esto también puede observarse en la urticaria, con una elevada tasa de suicidios consumados, aunque en este caso suele haber menos inflamación que en la HS, pero sí insomnio debido al agonizante picor.
Conclusión y retos para la práctica
Existen nuevas opciones terapéuticas, además de las terapias locales conocidas, las terapias con antibióticos y los productos biológicos aprobados, como el adalimumab y su biosimilar y los inhibidores de la IL-17 secukinumab y bimekizumab. Muchas opciones terapéuticas que serían posibles siguen estando fuera de indicación y, por lo tanto, deben solicitarse. No obstante, la situación asistencial actual es difícil, con diagnósticos retrasados, diagnósticos incorrectos y el especialista equivocado que impiden una terapia temprana y adecuada al estadio.
El control inadecuado de la enfermedad durante un periodo extremadamente largo de la misma conduce a la destrucción de la piel con daños irreversibles y comorbilidad. La comorbilidad interna y psicológica y la estigmatización social provocan un elevado absentismo laboral y una esperanza de vida que se reduce considerablemente en años para estos pacientes. Las puntuaciones y los cuestionarios ayudan a encontrar las opciones de tratamiento adecuadas, pero cuestan un tiempo del que a menudo no disponemos en la práctica diaria.
“Golpear fuerte y pronto”: También en este caso, una intervención precoz puede evitar o minimizar los daños permanentes y prevenir la progresión de la enfermedad y la comorbilidad. En mi opinión, la terapia del dolor es otra de las grandes necesidades no cubiertas. La cooperación interdisciplinar en la terapia es esencial, aún faltan redes
Mi deseo personal para los pacientes y también para nosotros los médicos:
- Para cubrir la elevada necesidad insatisfecha en el tratamiento y cuidado de estos pacientes realmente gravemente afectados, la medicación adicional y la promoción de grupos de autoayuda y medidas de apoyo terapéutico, también fuera de la atención médica, son un objetivo absolutamente deseable.
- Inicio precoz del tratamiento mediante el diagnóstico precoz y la concienciación de todos los médicos implicados en el proceso y una estrecha colaboración (dermatólogos, ginecólogos, cirujanos, médicos generalistas, médicos de urgencias, pacientes y profesionales sanitarios asociados y centros de atención de heridas).
- Atención conforme a las directrices y orientada al futuro mediante el reembolso de los medicamentos especificados en las directrices y, en los casos graves, la aprobación sin complicaciones de una terapia de uso no indicado en la etiqueta de acuerdo con la situación y los datos actuales del estudio. Y no sólo para la HS, sino para todas las enfermedades huérfanas y las enfermedades inflamatorias graves.
- Ajuste del pago por la atención de estos pacientes complejos para los consultorios, de modo que puedan dedicar tiempo a su atención.
Mensajes para llevar a casa
- Existen nuevas opciones de tratamiento, además de las conocidas terapias locales, las terapias con antibióticos y los productos biológicos aprobados, como el adalimumab y su biosimilar y los inhibidores de la IL-17 secukinumab y bimekizumab.
- No obstante, la situación asistencial actual es difícil, ya que el retraso en el diagnóstico, el diagnóstico incorrecto y el especialista equivocado impiden un tratamiento precoz y adecuado al estadio.
- Un control inadecuado de la enfermedad durante una duración extrema de la misma conduce a una piel destruida con daños irreversibles y comorbilidad.
- La comorbilidad interna y psicológica y la estigmatización social provocan un alto nivel de absentismo laboral y una esperanza de vida que se reduce significativamente en años para estos pacientes.
- La cooperación interdisciplinar en la terapia es esencial, aún faltan redes.
Literatura:
- Velpeau A: En: Dictionnaire de Médecine, un Répertoire Général des Sciences Médicales sous la Rapport Théorique et Practique2nd ed, Vol. 2, Bechet Jeune, 1839; 91.
- Verneuil A: Arch Gén Méd 114: 537-557.
- Hoffmann E: Dermatol Z 1908; 15: 120-135.
- Kierland RR: Minn Med 1951; 34: 319-341.
- Pillsbury DM, Shelley WB, Kligman AM: Dermatología.1ª ed.
- Pillsbury DM, et al: Infecciones bacterianas de la piel. Dermatología 1956; 482-484.
- Plewig G, Kligman AM: Acné. Morfogénesis y tratamiento. Springer 1975; 192-193.
- Plewig G, Steger M. En: Marks R, Plewig G.: Acné y trastornos relacionados 1989; 345-357.
- Thadeusz F: Medicina: descendencia en el útero. Der Spiegel 51/2007
- Kirsten N: Arch Dermatol Res 2021; 313(2): 95-99.
- Sabat R, Jemer G, Matusiak L, et al: Hidradenitis supurativa. Nature Reviews Disease Primer 2020; 6: 18.
- Kokolakis: Dermatología 2020; 236(5): 421-430.
- Williams HC, Raeburn JA: La genética clínica de la hidradenitis supurativa revisitada. Br J Dermatol 2000; 142: 947-953.
- Fimmel S, Zouboulis CC: Comorbilidades de la hidradenitis supurativa (acné inverso). Dermatoendocrinol 2010; 2: 9-16.
- Gao M, Wang PG, Cui Y, et al: Acné inverso (hidradenitis supurativa): informe de un caso e identificación del locus en el cromosoma 1p21.1-1q25.3. J Invest Dermatol 2006; 126: 1302-1306.
- Sellheyer K, Krahl D: ¿Qué causa el acné inverso (o hidradenitis supurativa)? – el debate continúa. J Cutan Pathol 2008; 35: 701-703.
- Hurley HJ: Hiperhidrosis axilar, bromhidrosis apocrina, hidradenitis supurativa y pénfigo benigno familiar. Abordaje quirúrgico. En: Cirugía dermatológica. Principios y práctica (Roenigk RK, Roenigk HH Jr, eds)2ª edn. Nueva York 1996; 623-645.
- Wang B, Yang W, Wen W, et al: Mutaciones del gen gamma-secretasa en el acné inverso familiar. Science 2010; 330: 1065.
- Nassar D, Hugot JP, Wolkenstein P, Revuz J: Falta de asociación entre los polimorfismos del gen CARD15 y la hidradenitis supurativa: un estudio piloto. Dermatología 2007; 215: 359.
- Saunte: JAMA 2017; 318(20): 2019-2032.
- van der Zee HH, Laman JD, de Ruiter L, et al: El tratamiento con adalimumab (anti-TNF-α) de la hidradenitis supurativa mejora la inflamación cutánea: un estudio in situ y ex vivo. Br J Dermatol 2012; 166: 298-305.
- Wolk K, Warszawska K, Hoeflich C, et al: La deficiencia de IL-22 contribuye a una enfermedad inflamatoria crónica: mecanismos patogénicos en el acné inverso. J Immunol 2011; 186: 1228-1239.
- Vossen: Front Immunol 2018; 14: 2965.
- Fletcher: Clin Exp Immunol 2020; 201: 121-134.
- Napolitano: Clin Cosmetic Invest Dermatol 2017; 10: 105-115.
- Egeberg: J Invest Dermtol 2017; 17: 1060-1064.
- Schlapbach C, Hönni T, Yawalkar N, Hunger RE: Expresión de la vía IL-23/Th17 en lesiones de hidradenitis supurativa. J Am Acad Dermatol 2011; 65: 790-798.
- Jansen T, Altmeyer P, Plewig G: Acné inverso (alias hidradenitis supurativa). J Eur Acad Dermatol Venereol 2001; 15: 532-540.
- Lapins J, Jarstrand C, Emtestam L: Los estafilococos coagulasa negativos son las bacterias más comunes encontradas en los cultivos de las porciones profundas de las lesiones de hidradenitis supurativa, obtenidos mediante cirugía con láser de dióxido de carbono. Br J Dermatol 1999; 140: 90-95.
- Emelianov VU, Bechara FG, Gläser R, et al: Indicios inmunohistológicos de un posible papel de la expresión excesiva de catelicidina (LL-37) por las glándulas sudoríparas apocrinas en la patogénesis de la hidradenitis supurativa/acné inverso. Br J Dermatol 2011.
- Giamarellos-Bourboulis EJ, Antonopoulou A, Petropoulou C, et al: Altered innate and adaptive immune responses in patients with hidradenitis suppurativa. Br J Dermatol 2007; 156: 51-56.
- Hunger RE, Surovy AM, Hassan AS, et al: El receptor tipo Toll 2 está altamente expresado en las lesiones de acné inverso y se colocaliza con el receptor de lectina tipo C. Br J Dermatol 2008; 158: 691-697.
- Alikhan A, et al: JAAD 2009; 60: 539-561.
- Jackman RJ: Proc R Soc Med 1959; 52(suppl): 110-112.
- Canoui-Poitrine F, Revuz JE, Wolkenstein P, et al: Características clínicas de una serie de 302 pacientes franceses con hidradenitis supurativa, con un análisis de los factores asociados a la gravedad de la enfermedad. J Am Acad Dermatol 2009; 61: 51-57.
- Poli F, Wolkenstein P, Revuz J: Afectación de la espalda y la cara en la hidradenitis supurativa. Dermatología 2010; 221: 137-141.
- Sabat: Dermatólogo 2017; 68: 999-1006.
- Saunte: JAMA 2017; 318(29): 2019-2032.
- Benhadou: Deramtoly 2021: 237; 317-319.
- von Laffert M, Stadie V, Wohlrab J, Marsch WC: Hidradenitis supurativa/acné inverso: hiperplasia epitelial bilocada con secuelas muy diferentes. Br J Dermatol 2011; 164: 367-371.
- Jemec GB, Gniadecka M: Excreción de sebo en la hidradenitis supurativa. Dermatología 1997; 194: 325-328.
- Satorius: Br J Dermtol 2009; 161(4): 831-839.
- König: Dermatología 1999; 198(3): 261-264.
- Von der Werth: Br J Deramtol 2000; 142(5): 947-953.
- Jemec: N Engl J Med 2012; 366: 158-164.
- Alikhan: J Am Acad Dermatol 2009; 60(4): 539-561.
- Murina A: Combinación de terapias sistémicas: ¿debería hacerlo? y Porter M: Novedades en biológicos y pequeñas moléculas para la HS. Reunión anual de la AAD, San Diego 2024.
- Alikhan A, Lynch PJ, Eisen D: Hidradenitis supurativa: Una revisión exhaustiva. J Am Acad Dermatol 2009; 60: 539-561.
- Kurokawa I, Danby FW, Ju Q, et al: Nuevos avances en nuestra comprensión de la patogénesis y el tratamiento del acné. Exp Dermatol 2009; 18: 821-832.
- Von der Werth JM, Jemec GB: Morbilidad en pacientes con hidradenitis supurativa, Br J Dermatol 2010; 144: 809-813.
- Cartron: Int J Womens Deramtol 2019; 5: 330-334.
- Jancin B.: Hidradenitis Suppurativa vinculada al síndrome metabólico; www.mdedge.com/clinicianreviews/article/79681/endocrinology/hidradenitis-suppurativa-linked-metabolic-syndrome; consultado el 4 de junio de 2024.
- Garg: J Am Acad Deramtol 2020; 82: 366-376.
- Alikhan: J. Am Acad Deramtol 2019; 81: 79-90.
- Principi: World J Gastroenterol 2016; 22: 4802-4811.
- Rondags: J Am Acad Dermatol 2019; 80: 551-554.
- Chapma: Acta Deramtolvenerol APA 2018; 27: 25-28.
- Garg: J Invest Deramtol 2018; 138: 1288-1292.
- Tzellos: Deamtol Ther 2020; 10: 63-71.
- Tiri: Br J Deramtol 2019; 180(6): 1543-1544.
- Kirten: Dermatólogo 2021; 72: 651-657.
- Schneider-Burrus: Br J Dermatol 2023; 188: 122-130.
- Wokenstein P, et al: J Am Acad Dermatol 2007; 56: 621-623.
- Matusiak L, et al: J Am Acad Dermatol 2010; 62: 706-708.
- Matusiak L, et al: Acta Derm Venerol 2010; 90(3): 264-268.
- Vásquez BG, et al: J Invest Dermatol 2013; 133: 97-103.
- Kurekt A, et al: J Dtsch Deramtol Ges 2013; 11(8): 743-750.
- Finlay: Clin Exp Dermatol 1994; 19: 210-216.
- Kirby: Br J Deramtol 2020; 183(2): 340-348.
- Kirsten: EADV 2021; Póster P0056.
- Wortmann: Dermatol online J 2013; 19(6): 18564.
- Jemec GB: La simpatología de la hidradenitis supurativa en la mujer. Br J Dermatol 1988; 119: 345-350.
- Wortsman X, Jemec GB: Ecografía de imagen compuesta en tiempo real de la hidradenitis supurativa. Dermatol Surg 2007; 33: 1340-1342.
- Grimstad, et al: Am J Clin Derm 2020; 21(5): 741-748.
- Mollinelli, et al: JAAD 2020; 83(2): 665-667.
- Fortoul, et al: Anales de cirugía plástica 2023; 91(6): 758-762.
- Mollinelli, et al: JAAD 2022; 87(3): 674-675.
- Elatif, et al: Luz pulsada intensa frente a gel de benzolperóxido al 5% en el tratamiento del acné vulgar. LasersMedSci 201; 29(3): 1009-1015.
- Kawana, et al: Efecto de la luz pulsada suave de 400 a 700 y de 870 a 1.200 nm para el acné vulgar en la piel asiática. Dermatol Surg 2010; 36(1): 52-57.
- Taylor, et al: La luz pulsada intensa puede mejorar el acné inflamatorio mediante la regulación a la baja del TNF-α. J Cosmet Laser Ther 2014; 16(2): 96-103.
- Min, et al: Comparación de la radiofrecuencia microneedling fraccional y la radiofrecuencia bipolar en el acné y la cicatriz del acné e investigación del mecanismo: ensayo clínico controlado aleatorizado comparativo. Arch Dermatol Res 2015; 307: 897-904.
- Yu, et al: Uso de un dispositivo de radiofrecuencia TriPollar para el tratamiento del acné vulgar, J Cosmet Laser Ther 2011; 13: 50-53.
- Verdolini, et al: JEADV 2013; 27(9): 1101-1108.
- Petrasca, et al: Br Journal Deramtol 2023; 189(6): 730-740.
- Jennings, et al: Br Journal Dermatol 2017; 177(3): 858-859.
- Henry, et al: Invest Journal Dermatol 2023; 62(12): 1543-1544.
- Gu, Sebaratnam: Invest Journal Dermatol 2024; 28.
- Hunger RE, et al: Recomendaciones prácticas suizas para el manejo de la hidradenitis supurativa/acné inverso. Dermatología 2017; 233(2-3).
- Savage KT, et al: Tratamiento del dolor en la hidradenitis supurativa y propuesta de algoritmo de tratamiento. JAAD 2021; 187-199.
- Scala E, et al: Hidradenitis supurativa: dónde estamos y hacia dónde vamos. Cells 2021, 10, 2094. www.mdpi.com/2073-4409/10/8/2094# (última consulta: 5 de junio de 2024).
- von Kiedrowski R, et al: Psoriasis vulgar: una vía de tratamiento práctica. Dermatol 2011; 9.
- Zouboulis CC, et al: Dermatología 2015; 231(2): 184-190.
- Zouboulis C, et al: Br J Dermatol 2017; 177, 1401-1409.
- Tzellos T: J Eur Acad Dermatol Venereol 2023; 37(2): 395-401.
- Hsiao J: HA recalcitrante: ¿qué hacer a continuación? Reunión anual de la AAD, San Diego 2024.
Kimball AB, et al: Br J Dermatol 2014; 171(6): 1434-1442; doi: 10.1111/bjd.13270.- Kimball AB: Ann Intern Med 2012; 157: 846-855. (HS-PGA)
- Revuz J: Ann Dermatol Vernol 2007; 134: 173.
- Hurley HJ: Hiperhidrosis axilar, bromhidrosis apocrina, hidradenitis supurativa y pénfigo benigno familiar: abordaje quirúrgico. Cirugía dermatológica. Nueva York: Marcel Dekker 1989: 39.
- Zouboulis CC, et al: Desarrollo y validación del sistema internacional de puntuación de la gravedad de la hidradenitis supurativa (IHS4), un novedoso sistema de puntuación dinámico para evaluar la gravedad de la HS. Br J Dermatol 2017; 177(5): 1401-1409; doi: 10.1111/bjd.15748.
- Bechara F: Conferencia Hidradenitis supurativa; EADV 2017.
PRÁCTICA DERMATOLÓGICA 2024; 34(4): 6-15