El nivel psicosocial desempeña un papel importante en el éxito del tratamiento de la dermatitis atópica. Con respecto al tratamiento antiinflamatorio, abordar la ansiedad del tratamiento es un factor importante. Tanto los corticosteroides tópicos como los inhibidores de la calcineurina pueden utilizarse sin dudarlo. En las formas más graves, debe considerarse la indicación de una terapia sistémica. El dupilumab ya está disponible como un biológico altamente eficaz y seguro para los niños con dermatitis atópica.
“Esta enfermedad no debería ni tiene por qué ser crónica y, de hecho, es bien tratable a todos los niveles”, subraya la Dra. Lisa Weibel, médico jefe del Centro de Dermatología Pediátrica del Hospital Infantil Universitario de Zúrich [1]. A menudo existe incertidumbre cuando se trata de cremas que contienen cortisona en la dermatitis atópica (DA). La gente suele intentar posponer el uso de la cortisona el mayor tiempo posible por miedo a los efectos secundarios o debido a otras preocupaciones. Sin embargo, ahora sabemos que el daño a la piel atópica aumenta si se retrasa la terapia. “Sin embargo, también hemos aprendido que los inmunomoduladores tópicos son absolutamente “seguros” y gozan de buena reputación para el tratamiento del eccema leve y moderado. Y ahora sabemos que se dispone de modernas terapias sistémicas dirigidas a moléculas relevantes para la enfermedad, por lo que los casos graves pueden tratarse ahora de forma muy eficaz”, afirma el Dr. Weibel [1]. El picor asociado a la DA no sólo tiene un efecto negativo sobre la piel, sino que el picor nocturno también provoca una privación crónica del sueño en muchos enfermos de neurodermatitis. El hecho de que el dupilumab (Dupixent®), un biológico que puede utilizarse como terapia sistémica desde la infancia, esté ahora disponible para las formas más graves de EA es muy satisfactorio, afirmó el ponente [1].
| Para prevenir la cronicidad y los síntomas atópicos posteriores, el tratamiento debe iniciarse ya en la infancia, según el Dr. Weibel [1]. El ponente lo ilustró con el siguiente estudio de caso: Un lactante de seis meses presentaba un eccema grave con infestación severa de la cabeza [1]. El bebé ya había perdido 1 kg de peso corporal y su crecimiento se había estancado. Además, las pruebas de laboratorio mostraron una eosinofilia sanguínea muy pronunciada. Un régimen terapéutico con baños regulares y mometasona de triple dilución seguida de tacrolimus condujo a una curación del eczema, pero también del estado general. “Al cabo de diez días, la eosinofilia sanguínea había desaparecido”, afirma el Dr. Weibel. Además, el bebé recuperó su peso corporal a la edad de siete meses. “El retraso del crecimiento se ha normalizado por completo”, concluyó el ponente [1]. Este es un ejemplo impresionante de lo grave que puede ser el eccema en general y de lo eficaz que puede ser un tratamiento adecuado [1]. Si el eccema se asocia a un retraso del crecimiento, puede ser necesario investigar enfermedades genéticas/inmunológicas en paralelo con un tratamiento adecuado de la DA. Esto también se manejó en el caso descrito. |
La progresión de la EA varía de una persona a otra, pero existen algunos patrones que se dan con frecuencia en la práctica clínica diaria. El Dr. Weibel y Corinne Brunner, experta en enfermería APN, también del Centro de Dermatología Pediátrica del Hospital Infantil de Zúrich, presentaron algunos casos clásicos de pacientes con DA que fueron remitidos al Hospital Infantil de Zúrich para su tratamiento [1].
El lactante no tratado
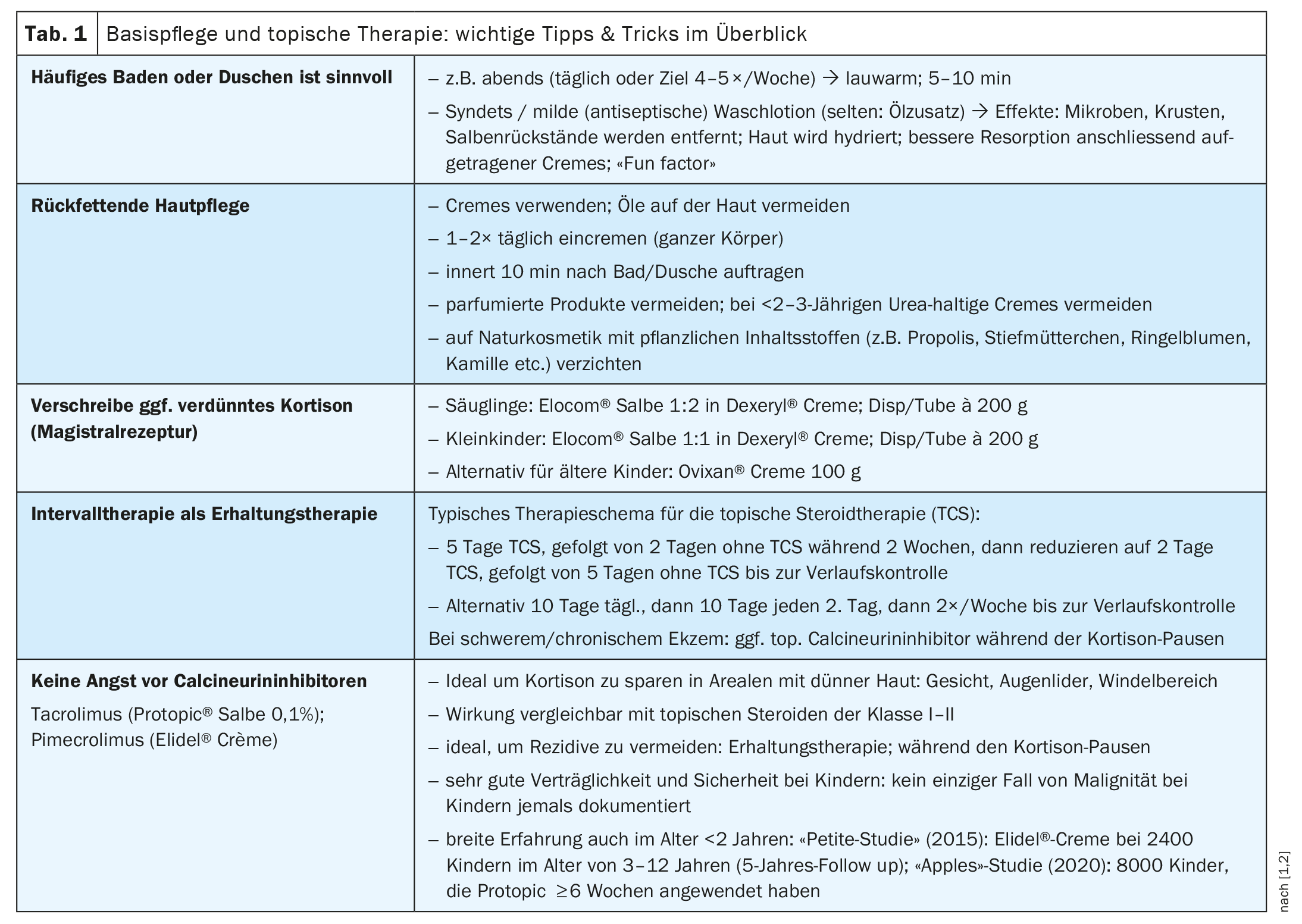
Una paciente que había tenido síntomas eccematosos desde los dos meses de edad sufrió un eccema generalizado, prurito e insomnio asociado a los cuatro meses. Se le bañaba e hidrataba regularmente, pero los síntomas seguían sin mejorar. Como explicó Brunner, se utilizaban una y otra vez lociones corporales nuevas y diferentes al aplicar la crema, pero no se empleaba ninguna terapia local y se asumía que los síntomas probablemente mejorarían con la edad [1]. El miedo a la terapia por parte de los padres fue un factor significativo. El ponente demostró que hay otra manera, utilizando el ejemplo de una niña de 8 meses que sufría de eczema desde los 2 meses de edad. Como parte del tratamiento prescrito por el hospital pediátrico de Zúrich, se inició una terapia intensiva con la aplicación regular en grandes superficies de Elocom® mezclado con Dexeryl® (en una proporción de 1:2) [1,2]. Posteriormente, se cambió a la paciente a una terapia de mantenimiento; se utilizó crema Elidel® los días sin cortisona [2]. Este inhibidor tópico de la calcineurina también se utilizó en la cara [2]. En el examen de seguimiento, la afección cutánea se había curado al cabo de ocho semanas. En casos como estos, las medidas proactivas tempranas, una terapia suficientemente eficaz (es decir, un esteroide potente en lugar de hidrocortisona) y una terapia de mantenimiento posterior han demostrado su eficacia para el éxito del tratamiento, explicó Brunner [1].
El paciente crónico infratratado
Brunner citó a un niño de 6 años que padecía eccema desde los 3 meses de edad, que había sido sometido a una amplia evaluación alergológica y a varios intentos de tratamiento, incluida la fototerapia y una estancia en una clínica de gran altitud [1], como ejemplo de un prolongado camino equivocado. También se había utilizado cortisona sistémica y tópica, pero el eccema nunca se había curado realmente. “Pasaba noches en vela a causa de los picores”, informó Brunner [1]. Cuando se presentó en el hospital pediátrico, tenía una infestación en todo el cuerpo y había zonas eccematosas con focos de bacterias. El tratamiento con crema de zinc y la aplicación selectiva de crema Advantan® no resultaron eficaces. Tras hospitalizar al niño, se inició una terapia intensiva tópica con preparados de cortisona diluidos y sin diluir, que se aplicaron en las zonas cronificadas. A continuación, se organizó una terapia de mantenimiento a largo plazo (durante un periodo de 1-2 años). El caso concluyó con éxito en el hospital pediátrico hace dos años. En los casos crónicos, es importante contar con un equipo de tratamiento experimentado y un plan de tratamiento fácil de entender. El eczema crónico puede provocar trastornos del sueño y del comportamiento, así como otros síntomas secundarios. Los niños suelen ser fácilmente irritables, quejicas y ansiosos. Sin embargo, suele ser muy estresante no sólo para el propio niño, sino también para la familia.
Terapia rechazada – ¿y ahora qué?
Un niño de 2 años que padecía eccema, prurito intenso y trastornos del sueño desde los 3 meses de edad había recibido tratamiento homeopático desde los 6 meses, pero nunca había recibido terapia tópica antiinflamatoria [1]. Los padres del niño rechazaron los esteroides tópicos. El primer paso del procedimiento de tratamiento en el Hospital Infantil de Zúrich fue una entrevista con los padres. En concreto, se trataba de discutir los temores asociados a la terapia con cortisona. Entre otras cosas, los padres opinaban que la cortisona era inútil, ya que sólo combate los síntomas y no aborda las causas. Se informó a los padres sobre la justificación del tratamiento y la seguridad de los corticosteroides tópicos. Con el tiempo, los padres cedieron y se pudo iniciar la terapia tópica con cortisona diluida y sin diluir en combinación con Elidel®. Crema. La paciente está ahora libre de eccema a la edad de 5 años. En los casos en que los padres rechazan la terapia, la cooperación con el pediatra es muy importante. Al iniciar el tratamiento, también debe considerar si es apropiado un entorno ambulatorio (por ejemplo, con el apoyo de la atención pediátrica a domicilio) o una terapia hospitalaria. Los controles de seguimiento tempranos y regulares y una buena conexión son importantes.
“Un hueso duro de roer”: terapia de sistema indicada
Una paciente de 9 años que padecía un eccema desde hacía algún tiempo, que no había respondido adecuadamente a los intentos previos de tratamiento, fue ingresada como paciente hospitalizada [1]. La terapia local intensiva era difícil porque la piel estaba tan estresada que la aplicación de cualquier tipo de crema resultaba dolorosa. Se inició el tratamiento con Ciclosporina oral; en realidad, el plan era hacer un solapamiento con Dupilumab, pero la paciente tenía una fobia pronunciada a las inyecciones, por lo que hubo que posponerlo y abordar primero estos miedos. Al cabo de unos diez días, el estado de la piel mejoró, pero el eccema y el picor seguían presentes. Con el tiempo y con terapia psicológica para la fobia a las inyecciones, la paciente aceptó la terapia biológica y fue tratada con Dupixent® s.c. 300 mg (Resumen 1) cada cuatro semanas; se suspendió la ciclosporina [1,2]. Al cabo de aproximadamente un año, estaba libre de eccemas y apenas necesitaba más tratamiento antiinflamatorio local. Al mismo tiempo, la calidad de vida de ella y de su familia mejoró notablemente. En este caso, concluyó el ponente, se había utilizado el tratamiento tópico solo durante demasiado tiempo y debería haberse considerado antes la terapia sistémica. Afortunadamente, Dupixent® demostró entonces ser una terapia sistémica rápida y eficaz a largo plazo [1,2].
Congreso: Día pediátrico de la piel en Zúrich
Literatura:
- “Eccema atópico: ¿Por qué suele funcionar tan mal la terapia?”, PD Dr med L. Weibel; Corinne Brunner, experta en enfermería APN. Día de la Piel Infantil de Zúrich, 01.12.2023.
- Swissmedic: Información sobre medicamentos, www.swissmedicinfo.ch,(último acceso 17.02.2024)
DERMATOLOGIE PRAXIS 2024; 34(1): 35-37 (publicado el 21.2.24, antes de impresión)