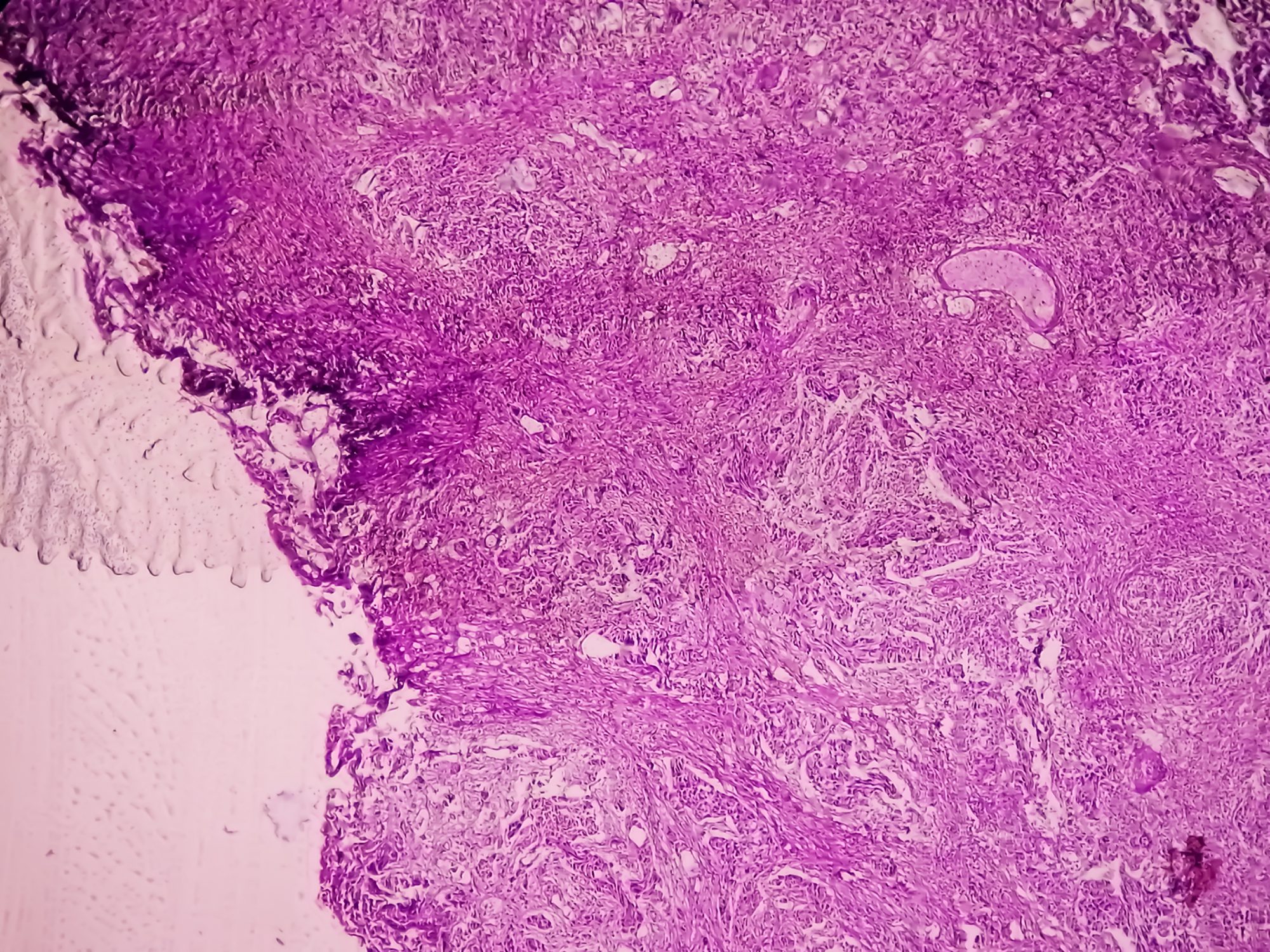
Con el tiempo, se ha acumulado un número casi inabarcable de nuevos tratamientos y apósitos para heridas. En este artículo, los autores presentan los principios del tratamiento local de las heridas, así como algunos métodos de tratamiento más novedosos.
Para poder tratar adecuadamente la patología subyacente, el esclarecimiento de la causa es conditio sine qua non de cualquier terapia de úlceras antes de iniciar cualquier tratamiento de heridas. Numerosos estudios demuestran que el tratamiento de los factores causantes es mucho más importante que la terapia local para permitir la curación.
El objetivo de cualquier tratamiento local de la herida es crear un entorno óptimo en el que se cree un lecho de la herida bien perfundido, estable y con poco exudado. Esto se consigue eliminando las células envejecidas o anormales, reduciendo la carga bacteriana, disminuyendo el exudado de la herida y favoreciendo la formación de tejido granulante y epitelizante. Estos principios de tratamiento de heridas se conocen por el acrónimo T.I.M.E. (gestión de tejidos, control de la inflamación y la infección, equilibrio de la humedad y avance epitelial (borde)).
Débridement
Una herida crónica se estanca en la fase inflamatoria de la cascada de cicatrización. Esto crea un entorno local en la herida que sólo permite una cicatrización limitada. Las capas de fibrina y las necrosis inhiben la cicatrización de las heridas y constituyen un caldo de cultivo para los microorganismos.
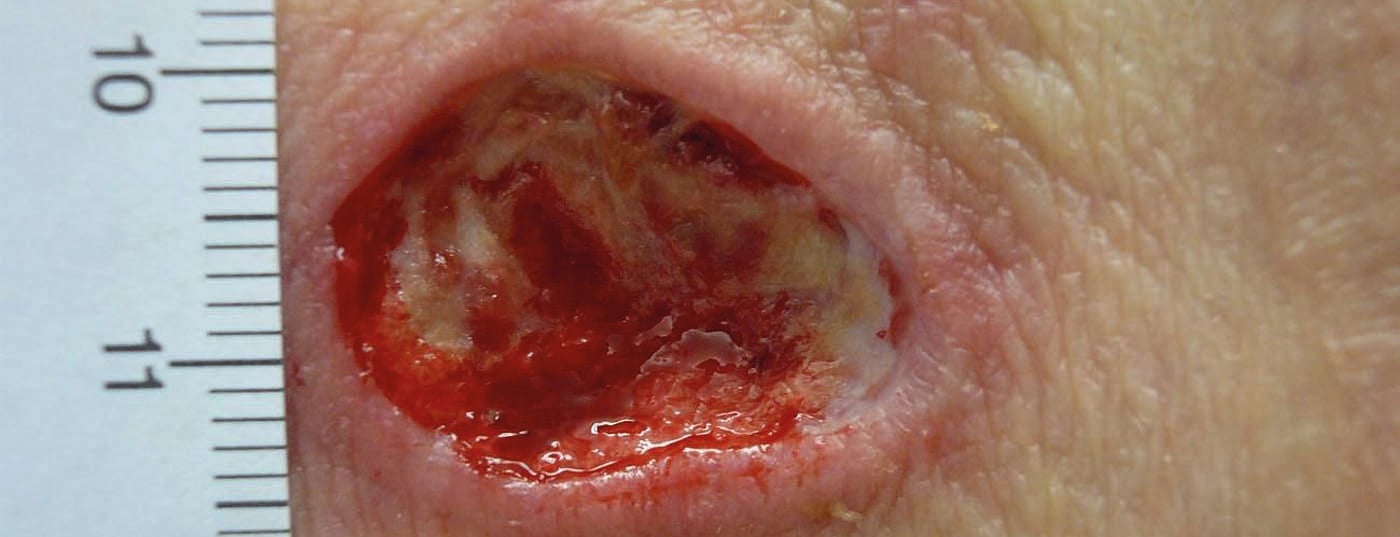
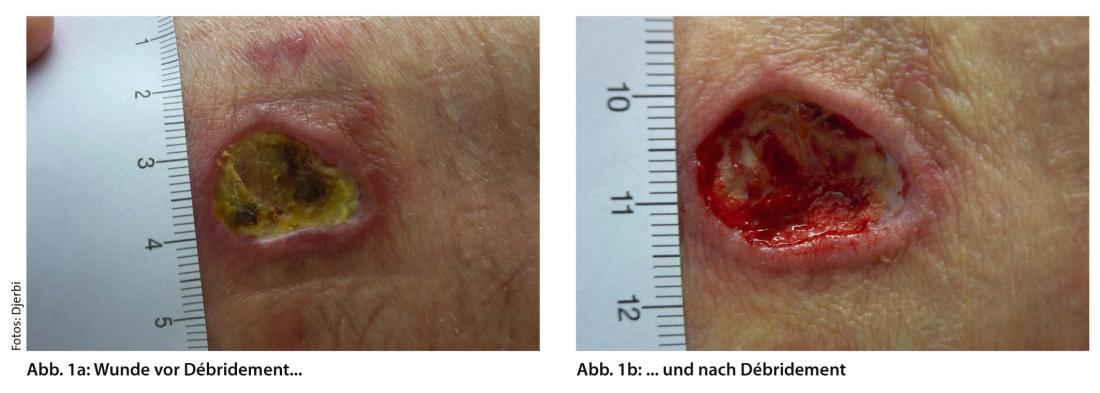
El desbridamiento elimina el tejido avital, infectado y dañado para favorecer la cicatrización de la herida y minimizar el riesgo de infección (Fig. 1a y b).
En principio, el desbridamiento puede realizarse en todas las heridas, a excepción del pioderma gangraenosum, en el que el fenómeno de patergia podría inducir el agrandamiento de la herida. Se distinguen diferentes formas de desbridamiento (tab. 1). El método de desbridamiento depende del estado del paciente, del estado de la herida, de la habilidad del equipo encargado de la herida y de los recursos disponibles.

Inflamación y Control de infecciones
La carga microbiana de una herida puede variar desde la colonización a la infección local (colonización crítica) hasta la infección con infiltración tisular o reacción sistémica. Cada vez son más los trabajos que demuestran que se forman biopelículas en las heridas crónicas y que éstas perjudican la cicatrización de las heridas. Se recomienda tomar una muestra microbiológica de cada herida nueva para poder iniciar un tratamiento adecuado según el antibiograma y excluir los gérmenes multirresistentes en caso de la correspondiente sospecha de colonización o infección.
Para el tratamiento de las heridas, los antisépticos y los antibióticos pueden reducir la carga bacteriana. Los antisépticos tienen un espectro antimicrobiano más amplio y la resistencia, que es un problema importante con los antibióticos selectivamente activos, es poco frecuente. Además, los antibióticos aplicados localmente conllevan el riesgo de sensibilización alérgica.
Algunos antisépticos como el yodo PVP concentrado son tóxicos para los tejidos e inhiben la formación de tejido de granulación. Cuando utilice los antisépticos más comunes, como el octenisept y la polihexanida, preste atención al tiempo de exposición. Mientras que Octenisept alcanza el efecto desinfectante tras sólo un minuto, Polihexanid (PHMB) tiene que actuar durante al menos 10-15 minutos.
Existen múltiples apósitos que contienen sustancias antisépticas integradas como plata, PHMB, yodo o clorhexidina.
Además de los signos clásicos de infección, los pacientes con heridas crónicas deben buscar signos discretos de infección local como dolor creciente, progresión del tamaño de la herida, aumento del exudado, tejido de granulación rojizo excesivamente vulnerable o estancamiento en el proceso de cicatrización. Si hay signos clínicos claros de infección, como síntomas sistémicos, enrojecimiento o hipertermia, deben utilizarse antibióticos sistémicos.
Equilibrio de humedad y promoción de la epitelización
Se sabe desde hace varias décadas que las heridas cicatrizan más rápido en un entorno húmedo; esto favorece la actividad de los factores de crecimiento, las citoquinas y la migración celular. Además, el entorno húmedo de la herida favorece el desbridamiento autolítico y facilita así el desbridamiento de la herida. Sin embargo, si hay demasiado exudado de la herida, puede volver a destruir el tejido recién formado gracias al predominio de las proteasas e inhibir los procesos de cicatrización de la herida, así como macerar la piel circundante.
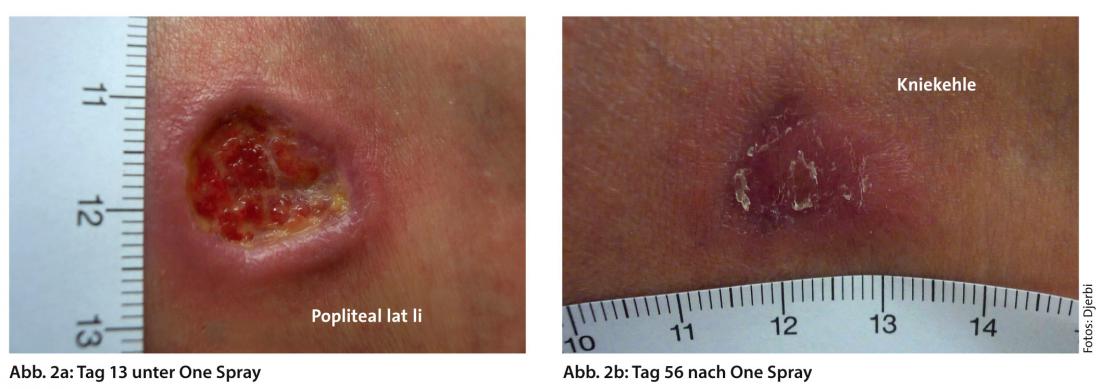
Por lo tanto, los apósitos para heridas deben proporcionar un equilibrio de humedad adecuado y evitar tanto la maceración como la desecación del lecho de la herida (Fig. 2a y b).
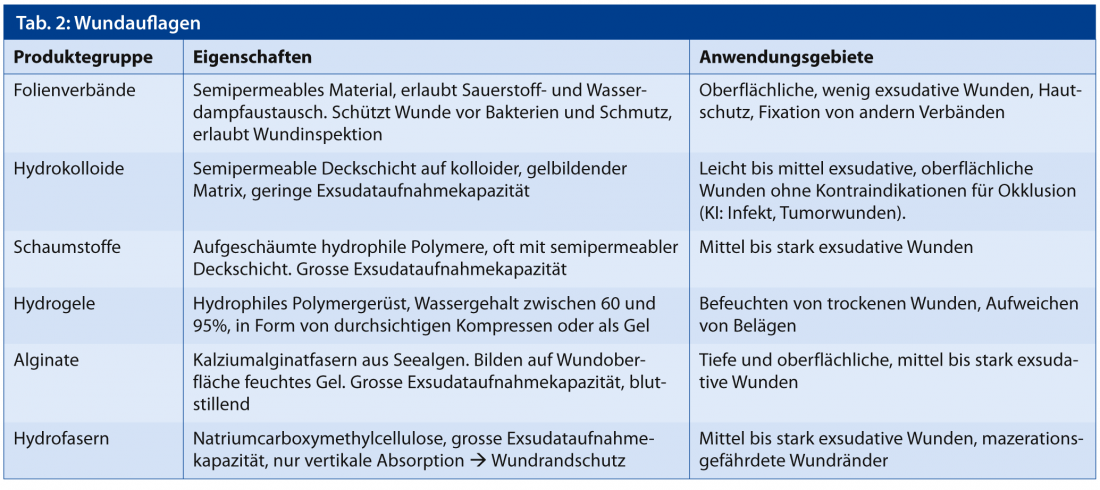
La elección del apósito es fundamental para ello, ya que algunos pueden absorber grandes cantidades de humedad (alginatos, espumas), mientras que otros tienden a retenerla o liberarla (hidrocoloides, hidrogeles). Los apósitos pueden reducir factores limitantes de la calidad de vida como el dolor, la exudación excesiva y el foetor. La tabla 2 enumera los apósitos para heridas más utilizados.
Además de los apósitos de uso común, existen en el mercado otras tecnologías y materiales más novedosos destinados principalmente a la cicatrización retardada de heridas. Entre ellos se incluyen la terapia de presión negativa, las matrices de colágeno, los aceites vegetales y los equivalentes de piel viva.
La terapia de presión negativa (también llamada “terapia de cierre asistido por vacío” o “terapia de heridas por presión negativa”) es una tecnología de eficacia probada, especialmente para heridas muy exudativas. Tras aplicar una espuma en la herida, se aspira regularmente la secreción de la herida mediante una bomba. Este método conduce a la reducción de la exudación excesiva, el edema, los microorganismos y favorece la formación de tejido de granulación, así como la circulación sanguínea. Sin embargo, este tratamiento de heridas requiere cierta infraestructura y experiencia. Aunque la experiencia clínica demuestra una impresionante inducción de tejido de granulación, las pruebas de un cierre más rápido de las heridas no están claras para todos los tipos de heridas.
Nuevas opciones terapéuticas
Como ya se ha mencionado, se supone que la formación excesiva de proteasas inhibe la cicatrización de las heridas. Por este motivo, se han desarrollado apósitos para heridas como la matriz moduladora de proteasas (Promogran®, Promogran Prisma®, Urgo Start®) que reducen esta actividad. Para tomar una mejor decisión terapéutica, es útil realizar una prueba rápida de proteasa.
La matriz tridimensional de colágeno de la mucosa del intestino delgado porcino, que facilita el crecimiento celular, también puede acelerar la cicatrización de varios tipos de úlceras. Ambas matrices se absorben completamente y no es necesario retirarlas en los cambios de apósito.
Otra nueva opción terapéutica es la aplicación de una mezcla de aceite de neem y aceite de hierba de San Juan. La experiencia clínica inicial muestra una impresionante inducción de tejido de granulación por estas sustancias vegetales, especialmente en heridas postoperatorias. Sin embargo, aún no existen estudios que lo demuestren.
Un método de tratamiento bien establecido es el injerto cutáneo autólogo de piel dividida o de piel de espesor total. Sin embargo, como esto supone un gran esfuerzo y no puede realizarse en todos los pacientes, se han desarrollado nuevos equivalentes cutáneos como Epidex® y Apligraf®.
Mientras que el Epidex® se cultiva a partir de las células del folículo piloso del propio paciente, el Apligraf® se obtiene del prepucio de recién nacidos no pacientes. Algunos estudios demostraron el beneficio de estos equivalentes de piel viva para una cicatrización más rápida de las heridas en comparación con los apósitos convencionales.
Sin embargo, debido a los elevados costes, deben tenerse en cuenta las directrices SAfW y SGDV antes de utilizar equivalentes cutáneos y matriz de colágeno para garantizar el reembolso por parte del fondo del seguro de enfermedad (www.safw.ch/index.php/aktuell/bag-richtlinien).
Conclusión para la práctica
Antes de cualquier tratamiento de la herida, es necesario aclarar la causa. En principio, hay que eliminar el tejido avital (desbridamiento), controlar la infección y la inflamación y establecer un equilibrio de humedad. Para mantener un equilibrio de humedad, la regla es más o menos húmedo sobre seco y seco sobre húmedo. Además de la terapia causal, los tratamientos acompañantes importantes son una analgesia adecuada, el alivio de la presión y una nutrición adaptada/adecuada.
Recomendamos que cada profesional se familiarice con una selección de apósitos para heridas. En el caso de los apósitos más recientes, deben tenerse en cuenta las directrices suizas (www.safw.ch).
Dra. Nadia Djerbi
PRÁCTICA DERMATOLÓGICA 2013; 23(3): 6-8