La diabetes está asociada a una mayor morbilidad y mortalidad cardiovascular. La reducción del colesterol LDL estratificada en función del riesgo es un componente importante del tratamiento de la diabetes y puede mejorar el pronóstico clínico. Para alcanzar los valores objetivo definidos por la ESC, se ha demostrado la eficacia de una terapia gradual. Las estatinas siguen desempeñando un papel importante en el control de los lípidos. Además de la ezetimiba, hoy en día también se dispone de inhibidores de PCSK9 y ácido bempedoico.
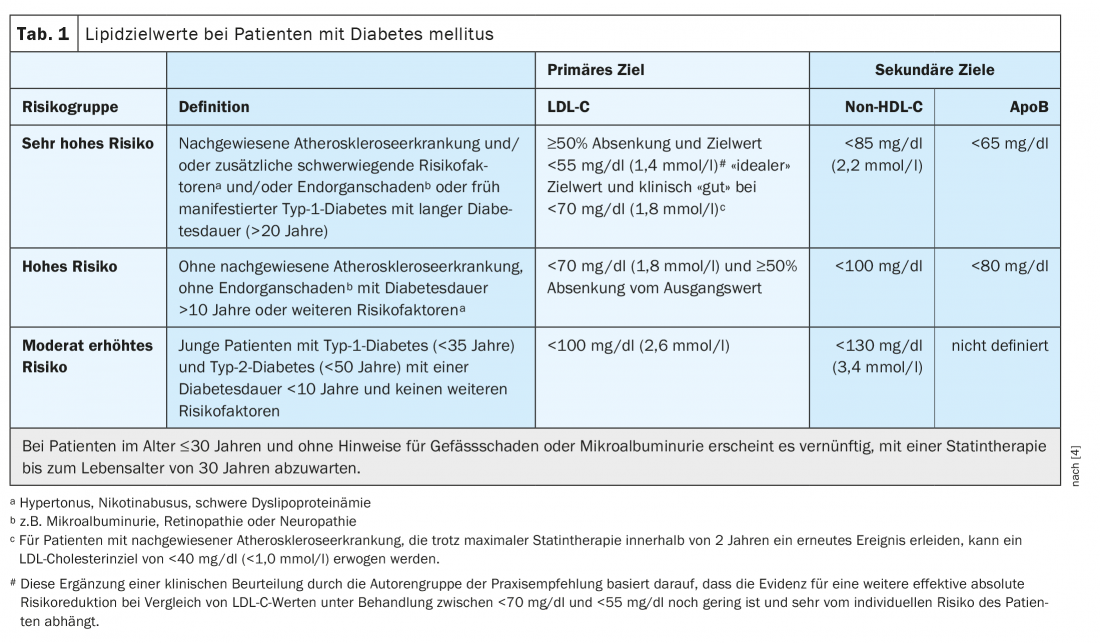
Los pacientes con diabetes mellitus suelen tener un mayor riesgo cardiovascular. La reducción de lípidos adaptada al riesgo y basada en el ESC-SCORE* (“estimación sistemática del riesgo coronario”) es una importante contramedida [1,2]. Para los pacientes con un riesgo cardiovascular muy elevado, el objetivo es un colesterol LDL (LDL-C) <55 mg/dl o <1,4 mmol/l y una reducción de ≥50 por ciento, explica el Prof. Dr. med. Dirk Müller-Wieland, Hospital Universitario RWTH Aachen (D) (Tab. 1) [3,4]. El objetivo principal es reducir el colesterol LDL, pero los niveles de colesterol no HDL (colesterol total menos colesterol HDL) también son relevantes, como subraya el ponente, antiguo presidente de la Sociedad Alemana de Diabetes. La diferencia entre el colesterol no HDL y el colesterol LDL no debe superar los 30 mg/dl (Tab. 1) [3,4]. Fisiopatológicamente, la actividad del receptor LDL en el hígado es un factor central y la clave de la reducción terapéutica de las lipoproteínas aterogénicas y del riesgo cardiovascular [5]. Las características de la dislipidemia diabética altamente aterogénica son la hipertrigliceridemia, el aumento de las partículas remanentes, el colesterol LDL pequeño y denso y el colesterol HDL bajo. La deficiencia o la resistencia a la insulina provocan una inhibición de la lipólisis y, por tanto, un aumento de los ácidos grasos libres, que entran en el hígado de forma dependiente de la concentración y se incorporan a las lipoproteínas ricas en triglicéridos (VLDL) bajo los efectos de la insulina [5]. “Cuanto más intensamente se active el receptor LDL -y, por supuesto, un indicador es la reducción del colesterol LDL-, más se reducirá también el contenido de colesterol aterogénico en estas lipoproteínas ricas en triglicéridos”, explicó el Prof. Müller-Wieland. Esto se asocia a un riesgo cardiovascular significativamente menor, como demuestran diversos estudios, añade el ponente. Esto se tiene en cuenta consecuentemente en las recomendaciones prácticas del DDG para la terapia lipídica en la diabetes mellitus, así como en las directrices de otras sociedades profesionales internacionales [3 .4].
* El ESC-SCORE está disponible como herramienta en línea y como tabla de puntos y proporciona el riesgo absoluto a 10 años en porcentaje de sufrir un evento aterosclerótico mortal (incluida la muerte súbita cardiaca). [1,2]
Las estatinas siguen siendo la opción de “primera línea
“La base del tratamiento lipídico es y sigue siendo el tratamiento con estatinas”, afirma la doctora Julia Brandts, del Hospital Universitario RWTH de Aquisgrán [6]. Existen datos sólidos de que las estatinas conllevan una reducción significativa del riesgo en la profilaxis secundaria, así como en la profilaxis primaria en una comparación con placebo. Por cada 1 mmol/l de reducción del colesterol LDL, puede conseguirse una reducción relativa del riesgo cardiovascular de aproximadamente un 20%, afirmó el ponente. Esto se aplica independientemente de lo elevado que sea el riesgo inicial del paciente y del preparado que se utilice para lograr esta reducción del colesterol. Para los pacientes con diabetes mellitus que presentan un riesgo cardiovascular alto o muy alto, se desea una reducción del LDL-C de al menos el 50%, razón por la cual se utilizan en particular la atorvastatina (40 mg) o la rosuvastatina (20 mg) para el tratamiento con estatinas.
Ezetimiba, ácido bempedoico y PCSK9-i para la intensificación de la terapia
Si el tratamiento con estatinas por sí solo no es suficiente para alcanzar los valores objetivo individuales, la adición de ezetimiba es la siguiente etapa de escalada, explica el Dr. Brandts [6]. La ezetimiba reduce la absorción de colesterol del intestino delgado al unirse específicamente a la NPC1L1 (proteína Niemann-Pick C-1 similar a la 1). El ensayo IMPROVE-IT demostró que la ezetimiba (10 mg/d) como complemento de la simvastatina (40 mg/d) reducía la tasa de acontecimientos cardiovasculares más que la monoterapia con estatinas en pacientes asignados al azar a este tratamiento combinado en los 10 días siguientes al inicio de un síndrome coronario agudo, sin aumentar la tasa de acontecimientos adversos [7,8]. Otra opción terapéutica hipolipemiante es el ácido bempedoico, que inhibe la biosíntesis del colesterol de forma similar a las estatinas, pero sólo actúa en el hígado, por lo que las miopatías son más raras [4]. La disminución de la biosíntesis del colesterol provoca una reducción del colesterol en las células hepáticas, lo que en el mecanismo de retroalimentación hace que se expresen más receptores LDL para eliminar el colesterol LDL de la circulación. En el estudio internacional multicéntrico en curso CLEAR Outcomes, se está realizando un seguimiento de los criterios de valoración cardiovasculares en pacientes de alto riesgo durante un periodo de 5 años [13]. Uno puede sentir curiosidad por los resultados.
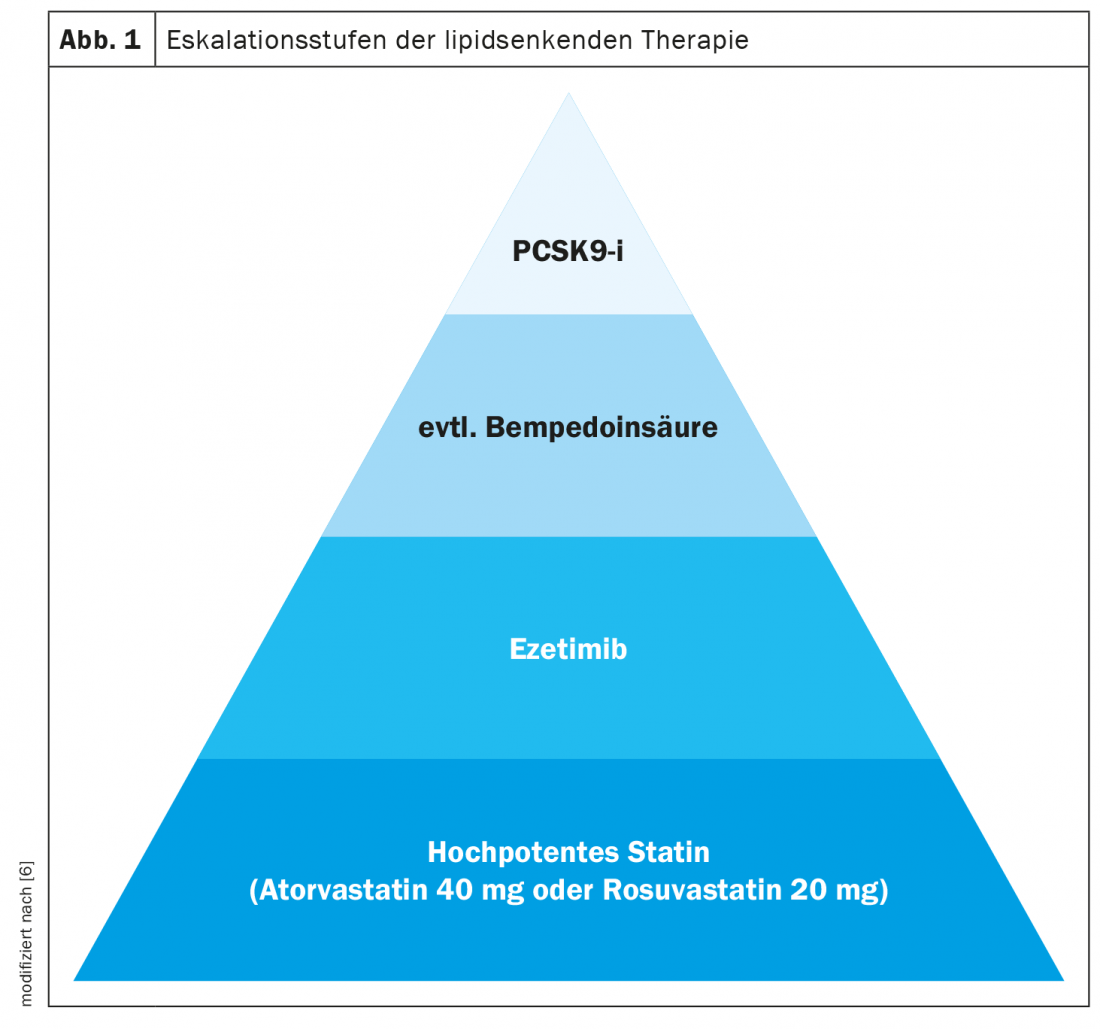
En los pacientes de alto riesgo que no alcancen los valores objetivo a pesar de la adición de ezetimiba y/o ácido bempedoico, puede utilizarse un inhibidor de la PCSK9, por ejemplo alirocumab, evolocumab o el siARN terapéutico Inclisiran, como etapa de escalada adicional. Alirocumab y Evolocumab son anticuerpos monoclonales que se inyectan por vía subcutánea y se unen selectivamente a la serina proteasa PCSK9 (proproteína convertasa subtilisina-kexina tipo 9). Inclisiran -un “pequeño ácido ribonucleico interferente” (ARNsi)- bloquea la nueva síntesis de PCSK9, una proteasa de serina que se une a los receptores de LDL-C en la superficie de las células hepáticas y promueve su degradación en los lisosomas de los hepatocitos. El bloqueo de la nueva síntesis de PCSK9 o de su función aumenta el número de receptores LDL en la superficie de los hepatocitos. Como resultado, fijan más LDL-C circulante en las células hepáticas y el nivel de LDL-C en la sangre desciende [9].
Evolocumab mostró una reducción del riesgo relativo del 20% a lo largo de 36 meses en el estudio FOURIER. En el ensayo ODYSSEE-Outome, el tratamiento con alirocumab dio lugar a una reducción del riesgo del 15% en comparación con el placebo, explica el Dr. Brandts [6,10,11]. Inclisiran redujo significativamente los niveles de colesterol LDL en pacientes con hipercolesterolemia familiar o enfermedad cardiovascular aterosclerótica en el programa de ensayos aleatorizados ORION [12].
Perspectivas: otras opciones terapéuticas prometedoras
“En el desarrollo clínico posterior de los inhibidores de la PCSK9, siguen existiendo los oligonucleótidos antisentido, los llamados ‘ASOS'”, afirma el Dr. Brandts [6]. Se trata de moléculas monocatenarias que se unen y fragmentan el ARNm debido a su estructura complementaria. De especial interés para los oligonucleótidos antisentido es que con la aplicación subcutánea una vez al mes se puede conseguir una reducción de más del 60% del LDL-C en 80 días, afirmó el ponente [6]. Además, se probó por primera vez una forma de administración oral de un inhibidor de PCSK9. Cuando se administró diariamente, se consiguió una reducción del 50% del LDL-C a partir del séptimo día. Las pequeñas moléculas, las adnectinas, están aún en fase de desarrollo clínico, informa el Dr. Brandts. Éstos también se unen a la PCSK9 circulante extracelularmente y, por tanto, actúan de forma similar a los anticuerpos monoclonales. “También en este caso existen estudios iniciales de fase II que demuestran que una reducción máxima con una dosis aplicada durante cuatro semanas de 300 mg logra hasta un 76% de reducción del colesterol LDL”, afirmó [6].
Congreso: Diabetología sin fronteras
Literatura:
- EAPC: HeartScore, www.heartscore.org, (último acceso 05.05.2022)
- ESC: SCORE: Carta Europea de Alto Riesgo, www.escardio.org/static_file/Escardio/Subspecialty/EACPR/Documents (último acceso 05.05.2022)
- “Dislipidemias en personas con diabetes”, Prof. Dr. med. Müller-Wieland, Diabetologie grenzenlos, 4.2.-5.2.2022.
- Parhofer KG, et al.: Lipid therapy in patients with diabetes mellitus. www.deutsche-diabetes-gesellschaft.de (última consulta 05.05.2022).
- Müller-Wieland et al.: Principios fisiopatológicos de la dislipoproteinemia. Dtsch Med Wochenschrift 2021; 146: e103-e112. DOI 10.1055/a-1516-2441
- “La terapia escalonada de la hipercolesterolemia – Novedades terapéuticas”, doctora Julia Brandts, Diabetología grenzenlos, 4.2.-5.2.2022.
- Giugliano RP, et al. (IMPROVE-IT): Circulation 2018 (10); 137(15): 1571-1582.
- DGK: Reducción intensificada de lípidos con estatina más ezetimiba: quién se beneficia más, 29.07.2019, www.kardiologie.org, (última consulta 05.05.2022)
- Lyko C, et al: Inhibidores de la PCSK9. Foro Médico Suizo 2017; 17 (45): 979-986.
- Sabatine MS, et al. (FOURIER): Evolocumab y resultados clínicos en pacientes con enfermedad cardiovascular. N Engl J Med 2017; 376(18): 1713-1722.
- Schwartz GG, et al. (ODISEA): Alirocumab y resultados cardiovasculares tras un síndrome coronario agudo. NEJM 2018; 379(22): 2097-2107.
- Ray KK, et al: Dos ensayos de fase 3 de Inclisiran en pacientes con colesterol LDL elevado. N Engl J Med 2020; 382(16): 1507-1519.
- Ray KK, et al; Ensayo CLEAR Harmony. Seguridad y eficacia del ácido bempedoico para reducir el colesterol LDL. N Engl J Med 2019; 380(11): 1022-1032.
PRÁCTICA GP 2022; 17(5): 38-39
CARDIOVASC 2022; 21(2): 24-25