El cáncer infantil y adolescente plantea exigencias especiales tanto a los afectados como a los médicos que los tratan. Por ello, los centros especializados e interdisciplinarios trabajan estrechamente en infraestructuras definidas para garantizar la supervivencia de los pacientes jóvenes. Gracias a la investigación mundial, a los enfoques terapéuticos optimizados y a las medidas eficaces, esto también funciona cada vez mejor.
Las enfermedades malignas en los niños son raras. En Suiza se diagnostican aproximadamente 215 nuevos casos cada año [1]. Las posibilidades de curación también han mejorado significativamente en los últimos años. Sin embargo, el cáncer es la segunda causa de muerte más frecuente en los niños. Sin embargo, los cánceres infantiles no pueden compararse con las enfermedades malignas de la edad adulta. Mientras que los carcinomas representan el >90% de los nuevos casos en adultos, sólo se dan en muy raras ocasiones en niños (<1,5%). Por lo tanto, los hallazgos de la oncología de adultos no pueden transferirse 1:1 a la oncología pediátrica [2].
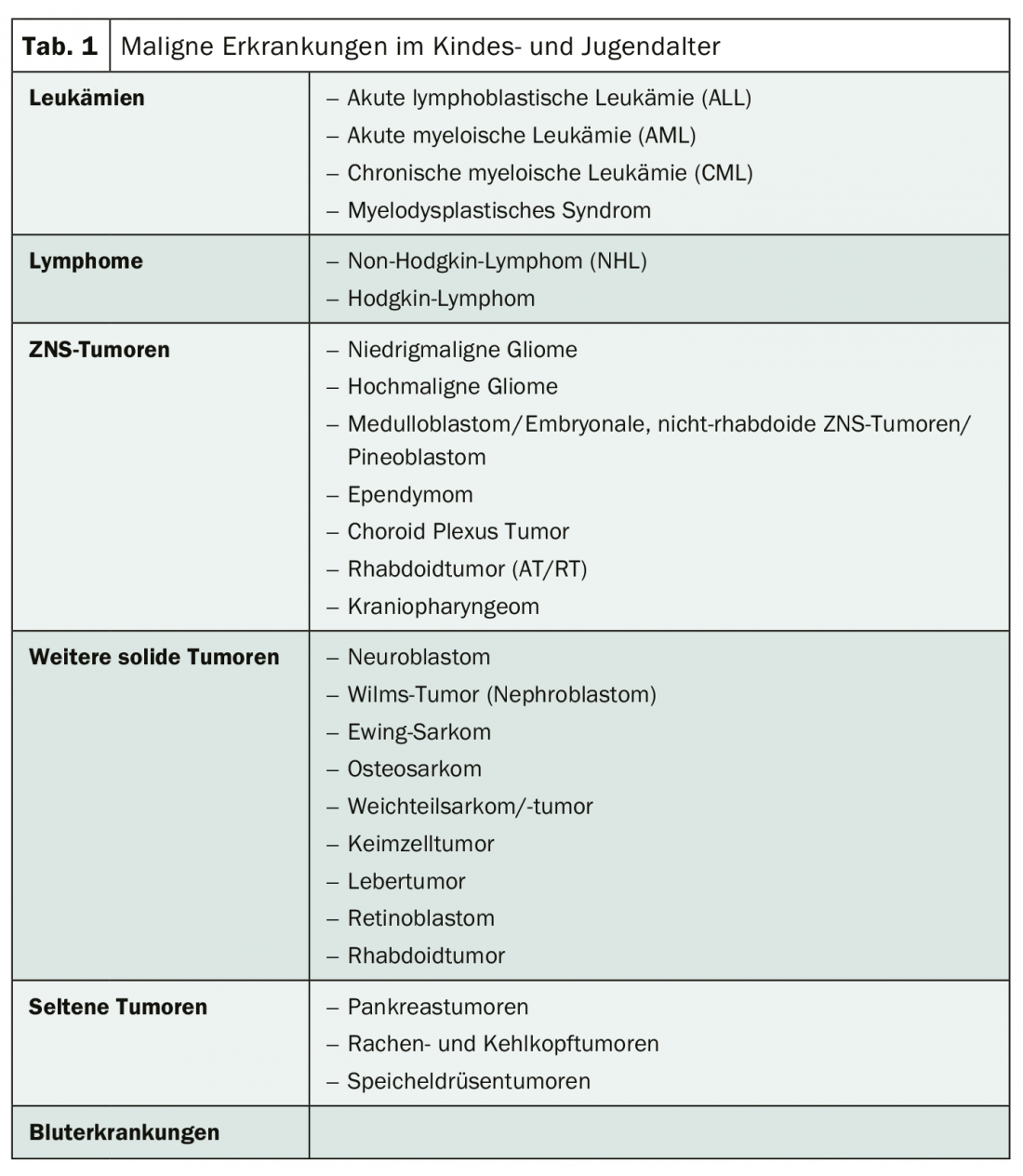
En los niños, los tumores más frecuentes son las leucemias, con cerca del 33%, seguidas de los tumores del sistema nervioso central, con cerca del 24%, y los linfomas, con cerca del 11%. Además, existen el neuroblastoma (aprox. 7%) y el nefroblastoma (5%) (Tab. 1) [3,4]. Mientras que los tumores embrionarios se producen principalmente en la infancia, los tumores óseos son especialmente frecuentes en adolescentes y adultos jóvenes. Las enfermedades malignas a una edad temprana tienen algunas características especiales:
- son muy raros,
- Desde el punto de vista biológico, se trata de enfermedades que normalmente pueden tratarse de forma curativa,
- la complejidad genética es comparativamente baja,
- la tasa de curación es de >80%.
Diagnóstico en manos expertas
La detección precoz del cáncer es extremadamente difícil. Porque los signos son bastante inofensivos al principio. Sin embargo, si persisten síntomas más bien inespecíficos, debe excluirse una enfermedad maligna (Tab. 2) [5]. A diferencia de los adultos, los exámenes de estadificación para niños suelen realizarse en régimen de hospitalización. En principio, sin embargo, el diagnóstico se realiza según los mismos principios y métodos. Cuanto más precisa sea la selección de los procedimientos de examen, más eficaz será el diagnóstico. Por lo tanto, el oncólogo pediátrico no sólo planifica las derivaciones a especialistas en diagnóstico, sino también la secuencia de medidas necesarias. Especialmente si deben realizarse bajo sedación. En interés del niño, la anestesia debe reducirse al mínimo.

Muchas estrategias de tratamiento se basan en los resultados de la estadificación, por lo que esta evaluación en particular tiene una importancia crucial. Los nefroblastomas, por ejemplo, no se operan principalmente tras el diagnóstico radiológico, sino que se quimioterapian sin confirmación histológica del diagnóstico [2]. Los tumores cerebrales, en cambio, se extirpan quirúrgicamente si es posible. Dado que un diagnóstico incompleto puede conducir a un tratamiento incorrecto e impedir así una evaluación fiable de la respuesta a la terapia, la evaluación inicial en oncología pediátrica es de especial importancia.
Conceptos de tratamiento eficaces
La terapia oncológica infantil es siempre multimodal y adaptada al riesgo. La quimioterapia, en particular, tiene una gran prioridad, ya que las enfermedades suelen crecer rápidamente y hacer metástasis pronto. En este caso, es preferible un concepto neoadyuvante, es decir, la combinación de poliquimioterapia intensiva y medidas quirúrgicas y/o radioterapéuticas locales. Casi todas las enfermedades oncológicas pediátricas responden al tratamiento con fármacos citostáticos. El momento adecuado para la cirugía depende del diagnóstico. Para ello son indispensables complejos estudios moleculares sobre la adaptación al riesgo. La radioterapia se utiliza como componente de un tratamiento multimodal, tanto curativo como paliativo. Las indicaciones y especificaciones de la región a irradiar, así como las dosis y fraccionamientos, se coordinan para los distintos tipos de tumor, teniendo en cuenta las otras modalidades terapéuticas, la edad de los pacientes y los criterios histológicos. Pero esta terapia de tres pilares tiene sus límites. Se ha agotado en gran medida. Por lo tanto, también se están adoptando nuevos enfoques en oncología pediátrica con la molecular y la inmunoterapia.
El objetivo del nuevo enfoque es atacar las células tumorales de la forma más específica y eficaz posible, incluso en niños, sin inducir toxicidades concomitantes. Para ello, se combina la quimioterapia con la administración de anticuerpos o células CAR-T, por ejemplo. Los inhibidores de los puntos de control también podrían ser una forma de aumentar aún más las tasas de curación en niños.
Dado que estos procedimientos influyen de forma diferente en el crecimiento del tumor y en la interacción entre el sistema inmunitario y el tumor, las combinaciones eficaces también podrían ser prometedoras en lo que respecta a la profilaxis de las recaídas. Sin embargo, sólo el futuro mostrará si pueden integrarse en los protocolos de tratamiento actuales y cómo [2,6,7].
Literatura:
- www.bfs.admin.ch/bfs/de/home/statistiken/gesundheit/gesundheitszustand/krankheiten/krebs/bei-kindern.html (último acceso 05.06.2020)
- Eggert A: Oncología pediátrica – una visión general. Oncología Hoy 2016; 7: 48-54.
- www.kinderkrebsinfo.de/erkrankungen/index_ger.html (último acceso 05.06.2020)
- www.krebsgesellschaft.de/onko-internetportal/basis-informationen-krebs/leben-mit-krebs/beratung-und-hilfe/kinderonkologie-was-hilft-kindern-mit-krebs-und.html (último acceso 05.06.2020)
- www.kinderkrebsinfo.de/patienten/fragen_zu_krebs/was_sind_die_zeichen_einer_krebserkrankung/index_ger.html (último acceso 05.06.2020)
- www.kinderkrebsinfo.de/patienten/forschung/neue_therapien/immuntherapie/index_ger.html (último acceso 05.06.2020)
- von der Weid N: Inmunoterapias en oncología pediátrica. SZO 2018; 4: 27-30.
InFo ONCOLOGÍA Y HEMATOLOGÍA 2020; 8(3): 34-35