La anemia preoperatoria es un factor predictivo independiente de un mayor riesgo de infección y tromboembolia y de una mayor mortalidad. Las transfusiones de sangre alogénica, por su parte, contribuyen aún más a empeorar los resultados a través de riesgos inespecíficos y específicos. Un enfoque de la anemia basado en algoritmos es útil. Basándose en el volumen celular del EC (VCM) y los reticulocitos, la anemia de leve a moderada puede clasificarse y tratarse en el entorno perioperatorio. La anemia grave debe ser evaluada y tratada por un experto. En caso de que se prevea una gran pérdida de sangre en el curso de una intervención quirúrgica mayor, puede calcularse la necesidad de hierro y sustituirlo ya antes de la operación. Según los datos actuales, la anemia se considera una contraindicación para la cirugía electiva.
La prevalencia de la anemia en la población media se sitúa entre el 10 y el 30% en todo el mundo, en África y la India incluso hasta el 60%. En el colectivo preoperatorio, una media del 39% de los pacientes están anémicos [1].
Es una medicina basada en pruebas y ahora ampliamente aceptada que la anemia está asociada a riesgos multifacéticos [2]: La anemia preoperatoria es un factor predictivo independiente de mayor riesgo de infección y tromboembolia (TE) [3], mayor mortalidad y hospitalización prolongada [4]. La anemia es, por tanto, un factor de riesgo grave y relevante para el resultado de curación o el desenlace [5] de los pacientes sometidos a cirugía electiva y debe tratarse. A pesar de la claridad de la literatura, el problema de la anemia pre o perioperatoria se sigue “solucionando” hoy en día muy a menudo mediante la administración de transfusiones de sangre alogénica, con todos los riesgos específicos e inespecíficos adicionales que ello conlleva [6].
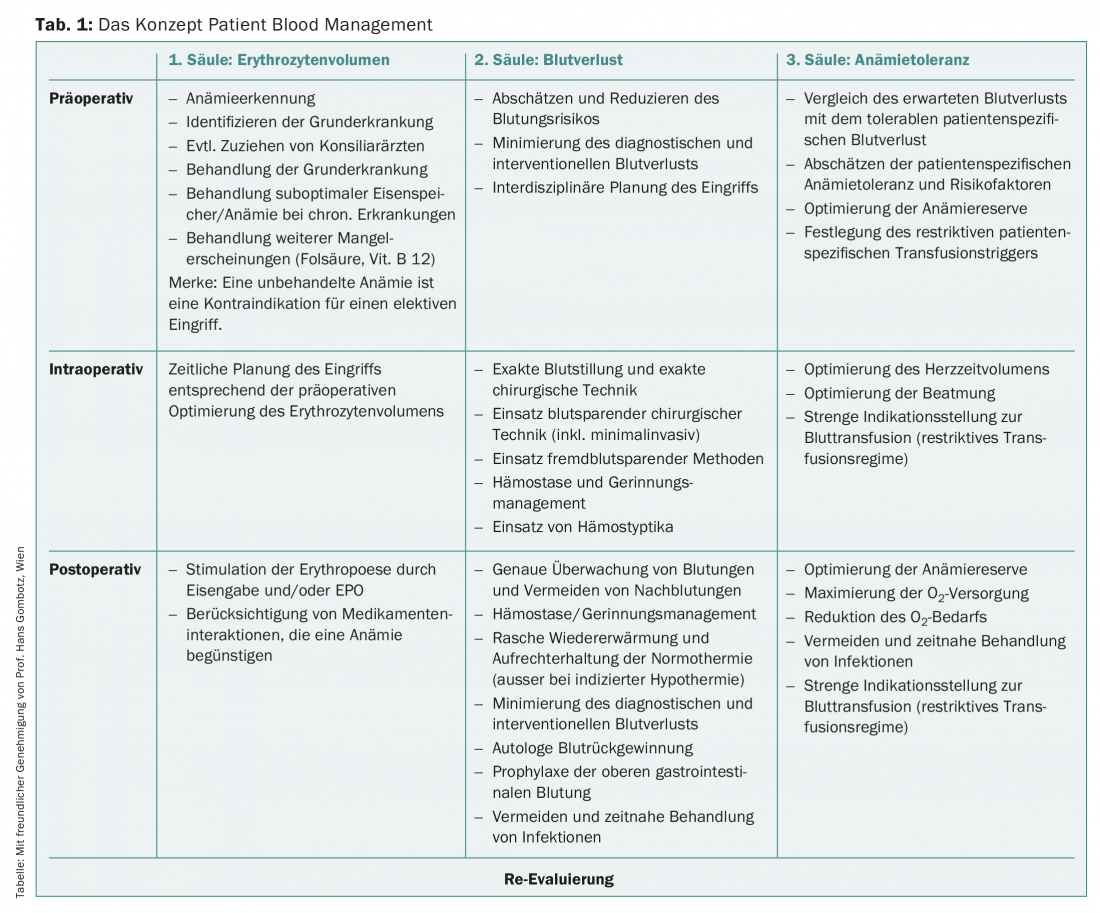
El concepto clínico de gestión de la sangre del paciente (Patient Blood Management, PBM) es la respuesta centrada en el paciente, interdisciplinar y basada en pruebas como enfoque moderno de la terapia de la anemia, que desplaza el centro de atención de la transfusión de sangre hacia el uso de los propios recursos del paciente. El PBM se basa en tres pilares (Tabla 1 ), de los cuales el primero en particular consiste en optimizar el volumen de glóbulos rojos en el entorno pre y perioperatorio. Esto implica identificar la anemia como un síntoma, diagnosticar la enfermedad subyacente y, en la medida de lo posible, tratarla. La anemia no tratada se considera actualmente una contraindicación para la cirugía electiva.
Aclaración y algoritmo terapéutico
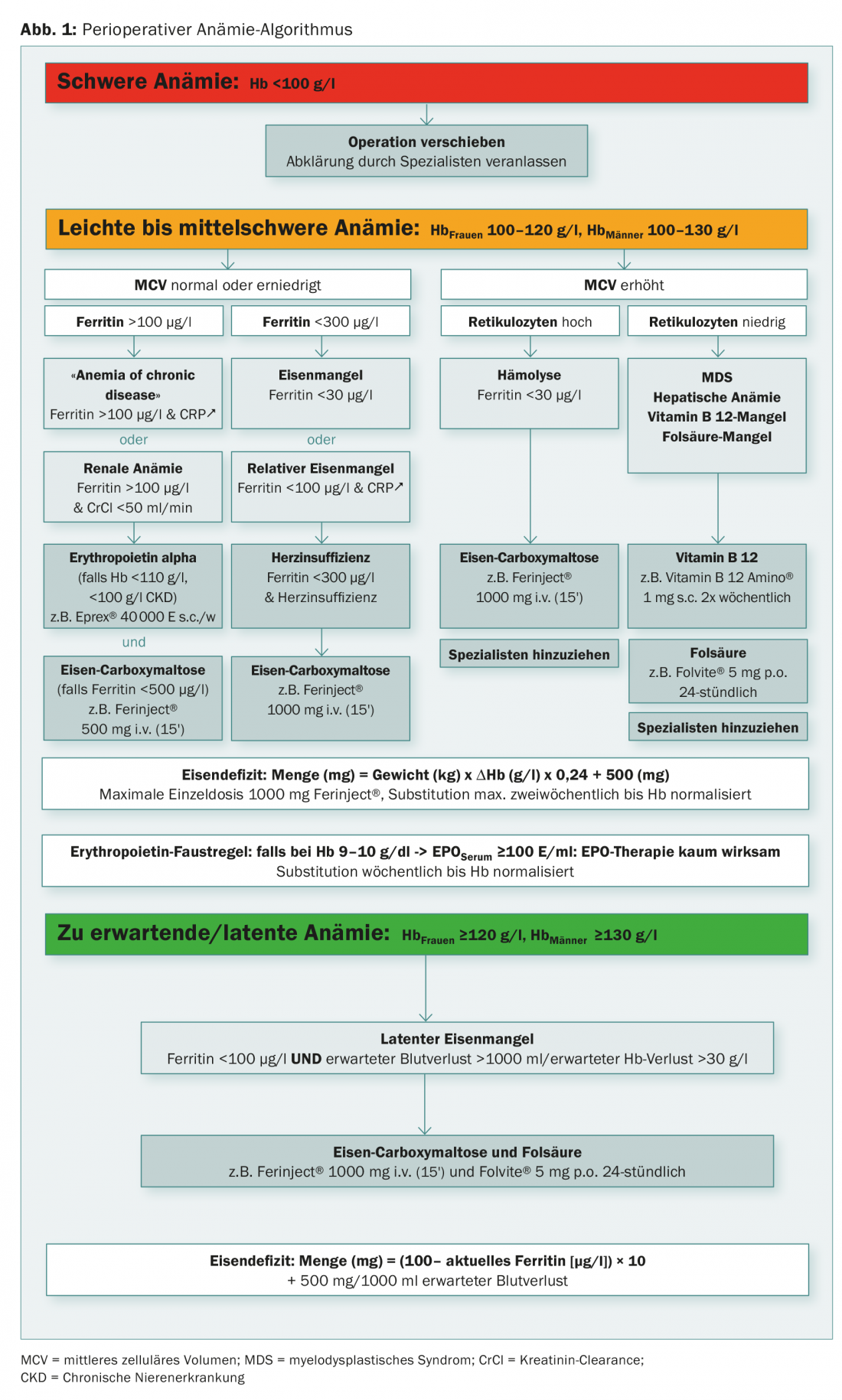
Un algoritmo es enormemente útil en esta situación porque puede tener en cuenta las características específicas del lugar del médico que le atiende, como la accesibilidad de los especialistas y la disponibilidad de pruebas de laboratorio complementarias. La mayoría de las anemias preoperatorias pueden diagnosticarse, clasificarse y tratarse en una población estándar mediante un algoritmo diagnóstico y terapéutico (Fig. 1 y Tab. 2). Como consecuencia, los pacientes llegan a tiempo y óptimamente preparados para la cirugía prevista.
El mayor reto es y sigue siendo el equilibrio entre la corrección médica, por un lado, y la concisión o sencillez, por otro.
Las causas infecciosas, gastrointestinales y renales desempeñan un papel secundario en todo el mundo, mientras que la carencia de hierro es la causa de la anemia en alrededor del 65% de la población estudiada. Las mujeres y los hombres se ven afectados por igual [7].
Con el aumento de la edad, las formas gastrointestinales y renales de la anemia [8] se hacen más frecuentes y el médico se enfrenta a menudo a formas mixtas, cuyo diagnóstico es más exigente. Sin embargo, estas anemias también están sustancialmente asociadas a la carencia de hierro, que sigue siendo la causa más frecuente en la vejez [7]. En el contexto preoperatorio, la carencia de hierro también se produce debido a una utilización deficiente del hierro en el contexto de síndromes inflamatorios o enfermedades malignas.
Siguiendo la definición de anemia de la OMS, definimos tres grados de gravedad en nuestro algoritmo:
- anemia grave (Hb <100 g/l)
- Anemia de leve a moderada (Hb 100-120 ó 130 g/l).
- Anemia latente o esperada (Hb >120 o 130 g/l).
Anemia grave
En caso de anemia grave <100 g/l, la operación prevista debe posponerse y el paciente debe ser aclarado por un especialista.
Anemia de leve a moderada
Según la OMS, la anemia de leve a moderada se define por un valor de Hb de 100-120 g/l en las mujeres y de 100-130 g/l en los hombres.
Para esta anemia, nos guiamos principalmente por el volumen celular medio (VCM). En la mayoría de los casos de VCM normal o reducido, existe una carencia de hierro manifiesta u oculta. (Fig. 2A). Con ferritina por encima de 100 μg/l con una PCR elevada en el sentido de una “anemia de enfermedad crónica” o con una función renal alterada en el sentido de una “anemia renal”, recomendamos una terapia combinada de eritropoyetina (Epo) y hierro en la dosis indicada en el algoritmo. No se han establecido la frecuencia y la dosis ideales de la terapia con Epo. Tres días después de una primera dosis, los reticulocitos aumentan, después de siete días se genera el volumen sanguíneo de un concentrado CE (después de 28 días de cinco concentrados CE). En caso de un valor de ferritina inferior a 30 μg/l o un valor inferior a 100 μg/l en combinación con signos de inflamación, recomendamos la sustitución aislada de hierro en el sentido de una carencia absoluta o relativa de hierro.
La figura 2B muestra la referencia normal entre los dos frotis sanguíneos patológicos.
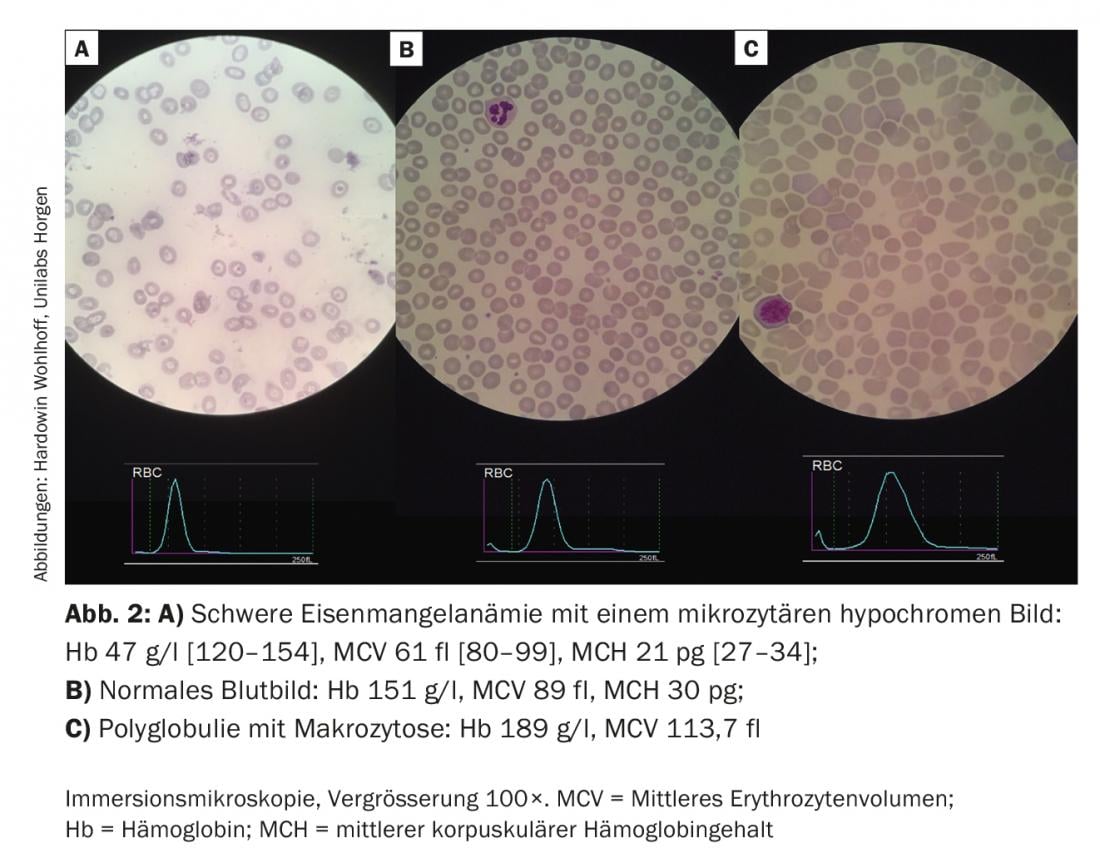
En las anemias macrocíticas (Fig. 2C), los reticulocitos proporcionan información sobre si la anemia es hiper o hiporregenerativa.
La anemia hiporregenerativa suele estar causada por carencias (hierro, ácido fólico, vitamina B 12). Más raramente, indican una insuficiencia de la médula ósea. Las anemias hiperregenerativas son el resultado de una producción aumentada (hemólisis) y/o alterada (neoplasias mieloproliferativas, talasemias).
Recomendamos que el esclarecimiento y la sustitución de una carencia “simple” de hierro sean llevados a cabo por los médicos de cabecera y los médicos remitentes. En el caso de formas más complejas de anemia y de conceptos de tratamiento, la participación de un hematólogo puede ser útil.
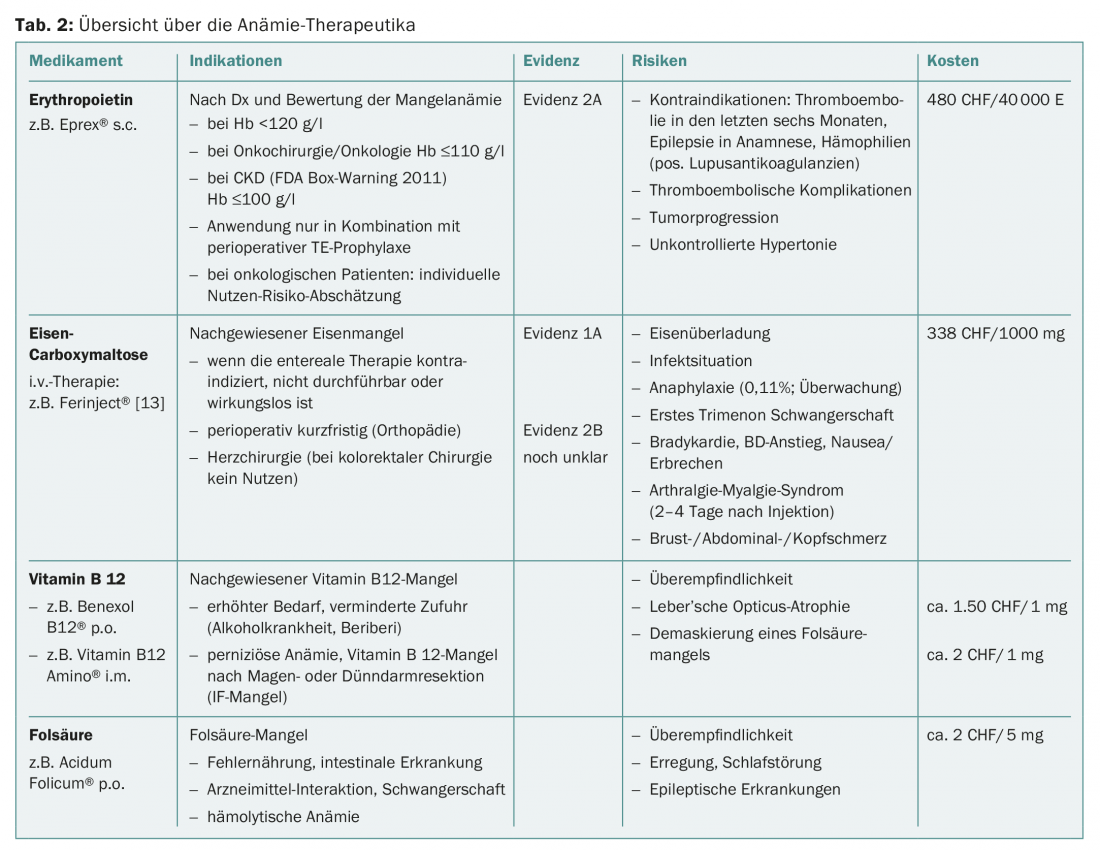
En principio, la terapia con hierro puede administrarse por vía enteral si existe tolerancia gastrointestinal y se dispone de tiempo suficiente. No obstante, los datos demuestran que la administración de suplementos de hierro parenteral se asocia a un mayor cumplimiento y conduce a un aumento más temprano y pronunciado de la hemoglobina [9–14].
Asimismo, en la literatura se discute el papel de la hepcidina como lugar clave de la regulación sistémica del hierro o de su absorción: Por un lado, la administración de hierro provoca un aumento de la hepcidina, lo que causa una disminución de la absorción de hierro en el intestino y a partir de las propias reservas de hierro del organismo. Por otra parte, los niveles plasmáticos de hepcidina siguen un ritmo circadiano con un aumento durante el día.
Esto significa que la absorción más eficaz y, por tanto, la mayor reducción posible de los efectos secundarios gastrointestinales se consigue administrando el preparado de hierro por la mañana en una dosis de al menos 60 mg y con un intervalo de al menos 5 minutos. 48 horas [15].
La tolerabilidad del hierro administrado por vía parenteral es aproximadamente la misma que la de la terapia enteral, sin los frecuentes efectos secundarios gastrointestinales. Las reacciones de hipersensibilidad temidas, incluidas las reacciones anafilácticas, se producen de forma imprevisible y con Ferinject® según el compendio con una frecuencia del 0,1 al 1%. Por lo tanto, es obligatorio un seguimiento adecuado de los pacientes.
En el caso de la anemia en el embarazo, es importante recordar que los suplementos orales de hierro suelen ser insuficientes en este contexto. Las publicaciones y directrices nacionales e internacionales recomiendan la terapia con hierro intravenoso en el segundo y tercer trimestre [16–18].
La administración de eritropoyetina en el preoperatorio está recomendada por las sociedades profesionales NATA, ESA, STS y ASA con evidencia 2A. El debate sobre los riesgos y efectos secundarios de la eritropoyetina se centra actualmente en tres temas:
- El mayor riesgo de complicaciones tromboembólicas se acepta cada vez más en la literatura y las sociedades profesionales responden con la recomendación de una profilaxis constante de la ET [19–23].
- Los datos sobre la influencia de la Epo en la progresión tumoral aún no son del todo concluyentes. En 2009, Bohlius pudo demostrar una influencia negativa de la Epo en la progresión tumoral en una revisión que incluía a más de 14 000 pacientes [24]. Por ello, la AEE recomienda una evaluación individual del riesgo de cada paciente y limita su uso a las anemias con una Hb <110 g/l. Si la Hb sube por encima de 120 o 130 g/l, la terapia debe interrumpirse inmediatamente.
- El uso de Epo en la insuficiencia renal crónica se limita a la anemia grave debido al aumento de la mortalidad, las complicaciones cardiovasculares graves y el mayor riesgo de ictus [25,26].
Debido a estos riesgos, que aún no se han aclarado en detalle, la obligación de pagar por la eritropoyetina sigue limitada actualmente al ámbito ortopédico. Sólo los pacientes con
- Anemia sintomática preoperatoria o
- Anemia moderada (Hb 100-130 g/l) y pérdida de sangre prevista de 900-1800 ml, en la que las medidas de sangría no están disponibles, son inadecuadas o están contraindicadas.
Anemia esperada / latente
El tercer grupo de pacientes con hemoglobina normal con ferritina limítrofe de <100 μg/l, en los que se prevé una pérdida de sangre de más de 1000 ml o un descenso de la Hb de más de 30 g/l, deben ser tratados preventivamente con 1000 mg de Fe y, por razones pragmáticas, junto con 5 mg de ácido fólico.
Factor tiempo
Este algoritmo está dirigido a pacientes antes de una cirugía mayor electiva. Por supuesto, sólo puede utilizarse con éxito si los pacientes también son registrados preoperatoriamente a tiempo y llevados a una aclaración. Por lo tanto, recomendamos un diagnóstico inicial y un inicio adecuado de la terapia directamente después de que se haya establecido la indicación de la cirugía, idealmente al menos 28 días antes de la fecha de la cirugía.
En ausencia de tiempo de preparación, los datos iniciales demuestran ahora que la terapia parenteral con hierro, incluso poco antes o inmediatamente después de la cirugía, es una solución pragmática en la que se reducen la tasa de infección postoperatoria y las transfusiones de sangre ajena y puede observarse un aumento de la Hb más precoz y duradero que con el curso espontáneo [27,28].
Outlook
Los datos sobre la mejora de los resultados de los pacientes en el contexto de la cirugía electiva en lo que respecta a la mortalidad, las infecciones y las transfusiones de sangre ajena también se han confirmado ahora de forma prospectiva y aleatoria [29]. Tras las dudas iniciales [30], datos recientes muestran ahora que el tratamiento preoperatorio de la anemia también mejora los resultados en la población de pacientes con cáncer colorrectal [31]. La corrección de la anemia con hierro (y eritropoyetina si es necesario) en el contexto de la insuficiencia cardiaca y la estenosis aórtica también conlleva una mejora de la función de bombeo del ventrículo izquierdo, una disminución del BNP y una reducción de la mortalidad – con y sin cirugía [32]. Es de esperar que las preguntas sobre la importancia de la terapia con hierro en la deficiencia de hierro sin anemia y sobre la sustitución postoperatoria con hierro se respondan pronto con nuevos estudios.
El tratamiento de la anemia sin transfusión de sangre ajena antes de una intervención quirúrgica electiva forma parte integrante de la gestión moderna de la sangre del paciente, es científicamente “puntero”, mejora la seguridad del paciente y favorece positivamente el proceso de curación [33].
Agradecimientos: Los autores desean dar las gracias al Prof. Hans Gombotz por su amable y poco burocrática aportación de su presentación del concepto de gestión de la sangre del paciente y a Hardowin Wohlhoff, de Unilabs Horgen, por el material ilustrativo de imagen hematológica.
Declaración de los autores: Los autores declaran que no tienen vínculos financieros con ninguna empresa cuyo producto desempeñe un papel importante en este artículo, ni están relacionados con ninguna empresa que comercialice un producto competidor.
Literatura:
- Fowler AJ, et al: Metaanálisis de la asociación entre la anemia preoperatoria y la mortalidad tras la cirugía. Br J Surg 2015; 102(11): 1314-1324.
- Shander A, et al: Anemia ferropénica: salvar la brecha entre el conocimiento y la práctica. Transfus Med Rev 2014; 28: 156-166.
- Musallam KM, et al: Anemia preoperatoria y resultados postoperatorios en cirugía no cardiaca: un estudio de cohortes retrospectivo. Lancet 2011; 378 (9800): 1396-1407
- Baron DM, et al: La anemia preoperatoria se asocia a un mal resultado clínico en pacientes de cirugía no cardiaca. Br J Anaesth 2014; 113(3): 416-423.
- Karkouti k, et al: Riesgo asociado a la anemia preoperatoria en cirugía cardiaca: un estudio de cohortes multicéntrico. Circulation 2008; 117(4): 478-484.
- Lasocki S, et al: PREPARE: la prevalencia de la anemia perioperatoria y la necesidad de gestión sanguínea del paciente en cirugía ortopédica electiva: un estudio observacional multicéntrico. Eur J Anaesthesiol 2015; 32(3): 160-167.
- Kassebaum NJ, Colaboradores de Anemia GBD 2013: La carga mundial de la anemia. Hematol Oncol Clin North Am 2016; 30(2): 247-308.
- Clevenger B, et al: Anemia preoperatoria. Anestesia 2015; 70(Suppl 1): 20-28.
- Ng O, et al: Terapia con hierro para la anemia preoperatoria. Cochrane Database Syst Rev 2015; 12: CD011588
- Pattakos G, et al: Resultado de los pacientes que rechazan la transfusión tras la cirugía cardiaca: un experimento natural con conservación severa de la sangre. Arch Intern Med 2012; 172(15): 1154-1160.
- Murphy MF, et al: Práctica transfusional y seguridad: estado actual y posibilidades de mejora. Vox Sang 2011; 100(1): 46-59.
- Nat Kidney Foundation KDOQI: Guías de práctica clínica y recomendaciones de práctica clínica para la anemia en la enfermedad renal crónica en adultos. Am J Kidney Dis 2006; 47(5 Suppl 3): 16-85.
- Gupta A, et al: Patogénesis de las reacciones anafilactoides al hierro intravenoso. Am J Kidney Dis 2000; 35(2): 360-361.
- Elhenawy AM, et al: Papel de la terapia preoperatoria con hierro intravenoso para corregir la anemia antes de una cirugía mayor: protocolo de estudio para revisión sistemática y metaanálisis. Syst Rev 2015; 4: 29.
- Moretti D, et al.: Los suplementos orales de hierro aumentan la hepcidina y disminuyen la absorción de hierro a partir de dosis diarias o dos veces al día en mujeres jóvenes con falta de hierro. Sangre 2015; 126(17): 1981-1989.
- Khalafallah AA, et al: Seguimiento a tres años de un ensayo clínico aleatorizado de hierro intravenoso frente a hierro oral para la anemia en el embarazo. BMJ Open 2012; 2(5): piie000998.
- Pavord S, et al: Directrices del Reino Unido sobre el tratamiento de la ferropenia en el embarazo. Br J Haematol 2012; 2156(5): 588-600.
- Christoph P, et al: Tratamiento con hierro intravenoso en el embarazo: comparación de altas dosis de carboximaltosa férrica frente a sacarosa de hierro. J Perinat Med 2012; 40(5): 469-474.
- Kumar A, et al: Tratamiento perioperatorio de la anemia: límites de la transfusión sanguínea y alternativas a la misma. Cleve Clin J Med 2009; 76(Suppl 4): 112-118.
- Stowell CP, et al: An open-label, randomized, parallel-group study of perioperative epoetin alfa versus standard of care for blood conservation in major elective spinal surgery: sefety analysis. Columna vertebral 2009; 34(23): 2479-2485.
- Lippi G, et al: Complicaciones trombóticas de los agentes estimulantes de la eritropoyesis. Semin Thromb Hemost 2010; 36(5): 537-549.
- Goodnough LT, et al: Detección, evaluación y tratamiento de la anemia preoperatoria en el paciente quirúrgico ortopédico electivo: directrices de la NATA. Br J Anaesth 2011; 106(1): 13-22.
- Kozek-Langenecker SA, et al: Tratamiento de las hemorragias perioperatorias graves: directrices de la Sociedad Europea de Anestesiología. Eur J Anaesthesiol 2013; 30(6): 270-382.
- Bohlius J, et al: Agentes estimulantes de la eritropoyesis humana recombinante y mortalidad en pacientes con cáncer: un metaanálisis de ensayos aleatorizados. Lancet 2009; 373(9674): 1532-1542.
- Saran R, et al: Establecimiento de un sistema nacional de vigilancia de la enfermedad renal crónica en Estados Unidos. Clin J Am Soc Nephrol 2010; 5(1): 152-161.
- Cody JD, et al: Eritropoyetina humana recombinante frente a placebo o ningún tratamiento para la anemia de la enfermedad renal crónica en personas que no requieren diálisis. Cochrane Database Syst Rev 2016; CD 003266.
- Khalafallah AA, et al: Carboximaltosa férrica intravenosa frente a atención estándar en el tratamiento de la anemia postoperatoria: un ensayo prospectivo, abierto, aleatorizado y controlado. Lancet Haematol 2016; 3(9): e415-e425.
- Muñoz M, et al: Administración de hierro intravenoso perioperatorio a muy corto plazo y resultados postoperatorios en cirugía ortopédica mayor: un análisis conjunto de datos observacionales de 2547 pacientes. Transfusión 2014; 54(2): 289-299.
- Froessler B, et al: El importante papel del hierro intravenoso en el manejo perioperatorio de la sangre del paciente en cirugía abdominal mayor: un ensayo aleatorio controlado. Ann Surg 2016; 264(1): 41-46.
- Hallet J, et al: El impacto del hierro perioperatorio en el uso de transfusiones de glóbulos rojos en cirugía gastrointestinal: una revisión sistemática y metaanálisis. Transfus Med Rev 2014; 28(4): 205-211.
- Calleja JL, et al: La carboximaltosa férrica reduce las transfusiones y la estancia hospitalaria en pacientes con cáncer de colon y anemia. Int J Colorectal Dis 2016; 31(3): 543-551.
- Gómez M, et al: Efecto de la corrección de la anemia sobre los parámetros ecocardiográficos y clínicos en pacientes con estenosis aórtica con válvula aórtica tricúspide y fracción de eyección ventricular izquierda normal. Am J Cardiol 2015; 116(2): 270-274.
- Choorapoikayil S, et al: Gestión de la sangre del paciente: ¿vale la pena emplearla? Curr Opin Anesthesiol 2016; 29(2): 186-191.
Para saber más:
- Pratt JJ, et al: Deficiencia de hierro no anémica – una enfermedad que busca el reconocimiento del diagnóstico: una revisión sistemática. Eur J Haematol 2016; 96(6): 618-628.
InFo ONCOLOGÍA Y HEMATOLOGÍA 2017; 5(1): 10-16