En los diabéticos de tipo 2, la función renal debe comprobarse a intervalos regulares. Hoy en día se dispone de enfoques terapéuticos modernos que pueden ralentizar la progresión de la nefropatía diabética. Si el uso precoz de inhibidores de SGLT-2 no conduce a la mejoría deseada, debe considerarse como alternativa un GLP-1-RA o una combinación con otras sustancias activas (por ejemplo, finerenona).
La diabetes tipo 2 es una de las causas más comunes de desarrollo de enfermedad renal crónica (ERC) a largo plazo [1]. “Sabemos que la restricción de la función renal y, en especial, la ERC precoz conlleva estadísticamente una reducción drástica de la esperanza de vida”, informó el Prof. Sebastian Meyhöfer, MD, Director del Instituto de Endocrinología y Diabetes y Jefe del Departamento de Endocrinología, Diabetología y Medicina Metabólica del Hospital Universitario de Schleswig-Holstein (D) [2]. La ERC favorece la hipertensión arterial y es un factor de riesgo cardiovascular relevante [3]. Además, la anemia renal, la acidosis metabólica, la hiperpotasemia, la osteopatía renal y la calcificación vascular debida a la hipocalcemia y la hiperfosfatemia son complicaciones de la ERC [3].
¿Con qué frecuencia deben someterse los diabéticos de tipo 2 a pruebas de detección de la ERC?
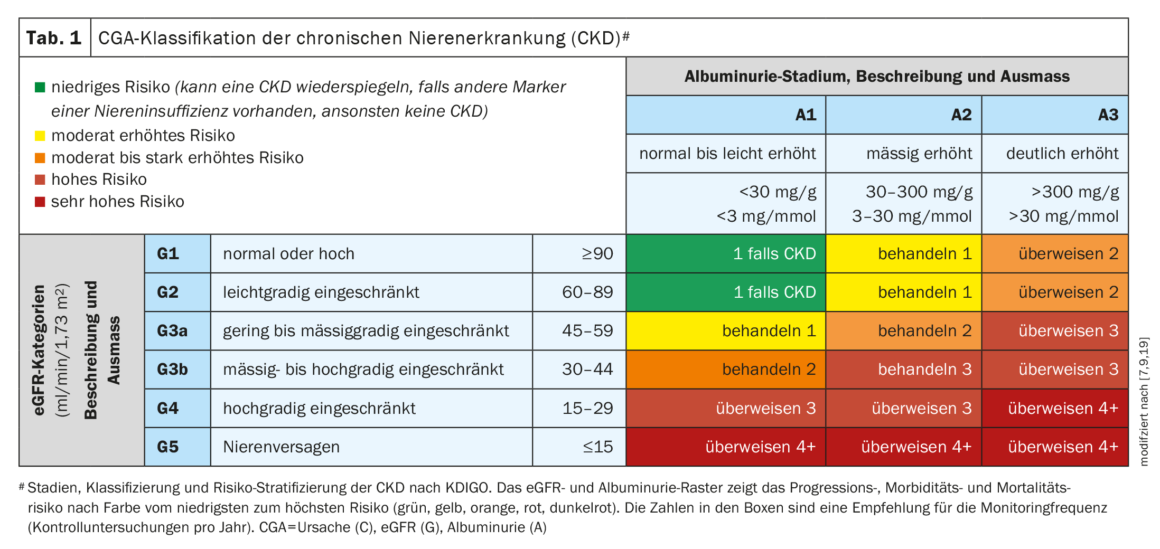
El control regular de los parámetros diagnósticos relevantes para comprobar la función renal es muy importante en la diabetes tipo 2 (DMT2) para detectar la ERC lo antes posible y contrarrestar la progresión mediante un tratamiento adecuado. Se recomienda comprobar la albuminuria al menos una vez al año, además debe determinarse la TFGe (tasa de filtración glomerular estimada) [4]. En caso de hallazgo positivo en relación con la TFGe (<60 ml/min por 1,73m2) o la albuminuria (UACR ≥30 mg/g), debe repetirse el examen al cabo de cierto tiempo [5]. Si se detecta una TFG reducida o una excreción relevante de albúmina en la orina durante al menos 3 meses, existe insuficiencia renal crónica [6].
La Sociedad Suiza de Nefrología también recomienda examinar a los pacientes con diabetes de tipo 2 para detectar la presencia de ERC al menos una vez al año [7,8]. El grado de deterioro de la función renal puede clasificarse mediante el esquema CGA: Causa, categoría de TFG (G1-G5), categoría de albuminuria (A1-A3) [7,9]. El esquema CGA se muestra en la Tabla 1 y el algoritmo de cribado recomendado se resume de forma compacta en la Figura 1 .
SGLT-2-i: la dapagliflozina y la empagliflozina protegen el riñón
En las directrices actuales para el tratamiento de la T2D, los agonistas de los receptores de GLP$-1(GLP-1-RA) y los inhibidores de SGLT&-2 (SGLT-2-i) tienen una gran importancia debido a su beneficio adicional, repetidamente demostrado, en la protección de órganos. Según la Directriz Nacional Alemana de Asistencia Sanitaria (NVL), si las medidas de estilo de vida por sí solas no son suficientes en pacientes con T2D, debe realizarse primero una evaluación del riesgo cardiorrenal [2,10]. Si existe una enfermedad cardiovascular/cardiorrenal previa clínicamente relevante, se recomienda combinar la metformina con un SGLT-2-i o un GLP-1-RA justo al inicio del tratamiento farmacológico**. “Seleccionamos la sustancia en función del criterio de valoración del riesgo correspondiente”, afirma el Prof. Meyhöfer [2]. En los diabéticos con insuficiencia renal crónica, se favorece el uso de SGLT-2-i [3]. “Para todos los pacientes con insuficiencia renal crónica hasta una TFGe de 20 ml/min, se ha podido demostrar que los inhibidores de la SGLT-2 son muy eficaces, tanto para los criterios de valoración renales como para la combinación de muerte cardiovascular y dependencia de la diálisis”, explica la Prof. Univ. Dra. med. Julia Weinmann-Menke, Jefa del Foco Nefrología, Medicina Universitaria de la Universidad Johannes-Gutenberg de Maguncia (D). [11]. Entre otras cosas, el beneficio nefroprotector de la dapagliflozina quedó impresionantemente demostrado en el estudio DAPA-CKD-(“Dapagliflozina y prevención de resultados adversos en la enfermedad renal crónica”) . El resultado principal del estudio fue que el uso de dapagliflozina se asoció a una reducción del riesgo de insuficiencia renal y hospitalización en pacientes con ERC con y sin T2D [12,13]. Sin embargo, ahora también se dispone de pruebas relevantes de la eficacia de la empagliflozina. En el estudio EMPA-KIDNEY (“Study of Heart and Kidney Protection with Empagliflozin”), se demostró un beneficio cardioprotector y nefroprotector en todas las categorías de TFGe [14,15].
$ GLP=Péptido similar al glucagón
& SGLT=cotransportador sodio-glucosa
** Un reciente documento de posición de la Sociedad Suiza de Endocrinología y Diabetología (SGED) sugiere combinar metformina con un SGLT-2-i o un GLP-1-RA desde el principio en todos los pacientes con T2D, independientemente del riesgo cardiorrenal [20].
Enfoques terapéuticos combinables para frenar la ERC
El tratamiento de la ERC en la T2D aborda factores hemodinámicos (aumento de la presión arterial y/o de la presión intraglomerular), aspectos metabólicos (mal control glucémico) y factores inflamatorio-fibróticos, explicó el profesor Meyhöfer [2]. Los SGLT-2-i influyen tanto en los factores hemodinámicos como en los metabólicos. Si no se alcanzan los valores objetivo o en caso de intolerancia, puede utilizarse como alternativa un AR GLP-1. Existen varias posibilidades para seguir intensificando la terapia. Para los pacientes con albuminuria e hipertensión, la actual directriz KDIGO recomienda el bloqueo de la renina-angiotensina-aldosterona (RAAS) [16]. Si existe un alto riesgo residual de progresión de la ERC y de episodios cardiovasculares o albuminuria persistente (>30 mg/g), puede considerarse el uso de un antagonista de los receptores de corticoides minerales no esteroideos (ARM). La finerenona es actualmente el único ARM no esteroideo con beneficios renales y cardiovasculares demostrados. Que la finerenona puede ralentizar la progresión de la enfermedad renal diabética lo demostraron los estudios FIDELIO-DKD ( Finerenone in Reducing Kidney Failure and Disease Progression in Diabetic Kidney Disease), FIGARO-DKD (Finerenone in Reducing Cardiovascular Mortality and Morbidity in Diabetic Kidney Disease) y el análisis basado en él FIDELITY [16–18].
Congreso: Diabetología sin fronteras
Literatura:
- Deutsche Nierenstiftung: Diabetes und Nierenerkrankungen, www.nierenstiftung.de/fuer-betroffene/niere-a-bis-z/diabetes-und-nierenerkrankungen, (última consulta 23.03.2023)
- «Kardio-renal-metabolisches Syndrom, Pathophysiologie und aktuelle Therapieoptionen. Aus Sicht der Diabetologie», Prof. Dr. med. Sebastian Meyhöfer. Diabetologie grenzenlos, 03.02.2023.
- “Insuficiencia renal crónica”, www.medix.ch/wissen/guidelines/chronische-niereninsuffizienz, Última revisión: 01/2021. Última modificación: 02/2023, (última llamada 23.03.2023)
- Landgraf R, et al.: Therapy of Type 2 Diabetes. Exp Clin Endocrinol Diabetes 2022 Sep;130(S 01): S80-S112. doi: 10.1055/a-1624-3449.
- «Rationelle Labordiagnostik zur Abklärung Akuter Nierenschädigungen und Progredienter Nierenerkrankungen», interdisziplinäre s2-Leitlinie, 2021,
https://register.awmf.org,(última consulta: 23.03.2023) - Greite R, Schmidt-Ott K: Was ist gesichert in der Therapie der chronischen Nierenerkrankung? [What is confirmed in the treatment of chronic kidney disease?]. Inn Med (Heidelb) 2022; 63(12): 1237-1243.
- Schweizerische Gesellschaft für Nephrologie, www.swissnephrology.ch/wp/wp-content/uploads/2021/11/161121_SGN_Pocketguide_CKD_Web_A4_d.pdf, (última consulta 23.03.2023)
- SGED: GDMD Kriterien für ein «gutes» Disease Management Diabetes in der Grundversorgung, www.sgedssed.ch/fileadmin/user_upload/6_Diabetologie/64_Ressourcen_Hausarzt/Diabetes_Kriterien_2017_SGED_def.pdf, (última consulta 23.03.2023)
- American Diabetes Association. Facilitating Behavior Change and Well-being to Improve Health Outcomes: Standards of Medical Care in Diabetes-2021. Diabetes Care 2021 Jan; 44(Suppl 1): S53–S72.
- Nationale VersorgungsLeitlinie (NVL) Typ-2-Diabetes – Teilpublikation, 2. Auflage, 25. März 2021.
- «Kardio-renal-metabolisches Syndrom, Pathophysiologie und aktuelle Therapieoptionen. Aus Sicht der Nephrologie», Univ.-Prof. Dr. med. Julia Weinmann-Menke. Diabetologie grenzenlos, 03.02.2023.
- Heerspink HJL, et al.: Rationale and protocol of the Dapagliflozin And Prevention of Adverse outcomes in Chronic Kidney Disease (DAPA-CKD) randomized controlled trial. Nephrol Dial Transplant 2020; 35(2): 274–282.
- Heerspink HJL, et al.: DAPA-CKD Trial Committees and Investigators. Dapagliflozin in Patients with Chronic Kidney Disease. N Engl J Med 2020; 383(15): 1436–1446.
- Bakris G, et al.: Effects of Canagliflozin in Patients with Baseline eGFR <30 ml/min per 1.73 m2: Subgroup Analysis of the Randomized CREDENCE Trial. Clin J Am Soc Nephrol. 2020; 15(12):1705–1714.
- Chertow GM, et al.: DAPA-CKD Trial Committees and Investigators. Effects of Dapagliflozin in Stage 4 Chronic Kidney Disease. J Am Soc Nephrol 2021; 32(9): 2352–2361.
- Rossing P, et al.: Executive summary of the KDIGO 2022 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease: an update based on rapidly emerging new evidence. Kidney Int 2022; 102(5): 990–999.
- Bakris GL, et al.: FIDELIO-DKD Investigators. Effect of Finerenone on Chronic Kidney Disease Outcomes in Type 2 Diabetes. N Engl J Med 2020; 383(23): 2219–2229.
- Pitt B, et al.: FIGARO-DKD Investigators. Cardiovascular Events with Finerenone in Kidney Disease and Type 2 Diabetes. N Engl J Med 2021; 385(24): 2252–2263.
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. Kidney Int 2013; 3(Suppl): 1–150.
- Gastaldi G, et al.: Summary: Swiss Recommendations of the Society for Endocrinology and Diabetes (SGED/SSED) for the Treatment of Type 2 Diabetes Mellitus (2023), www.ksa.ch (última consulta 23.03.2023)
HAUSARZT PRAXIS 2023; 18(4): 24–26