El tratamiento tópico de la psoriasis en placas tiene una alta prioridad en la práctica clínica diaria. En los síntomas leves, los preparados tópicos son el pilar de la terapia; en los casos de moderados a graves, se utilizan como medida complementaria. Un grupo suizo de expertos dermatólogos ha elaborado recomendaciones prácticas con el objetivo de optimizar la terapia tópica de los pacientes con psoriasis.
Las recomendaciones consensuadas del panel de expertos incluyen orientaciones sobre aspectos generales del tratamiento, así como recomendaciones específicas sobre cuidados básicos y terapia de inducción y mantenimiento para la psoriasis en placas [1]. Éstos se publicaron en la revista Dermatology 2021 (“Topical Treatment of Psoriasis Vulgaris: The Swiss Treatment Pathway”) [1]. Este artículo es un resumen de ellos.
Una estrategia de tratamiento a corto y largo plazo es uno de los factores de éxito, junto con la elección de sustancias activas y galénicas adecuadas. Aclarar las expectativas del tratamiento y establecer objetivos terapéuticos comunes entre el médico y el paciente aumenta la adherencia.
Promover el cumplimiento y controlar el curso de la enfermedad
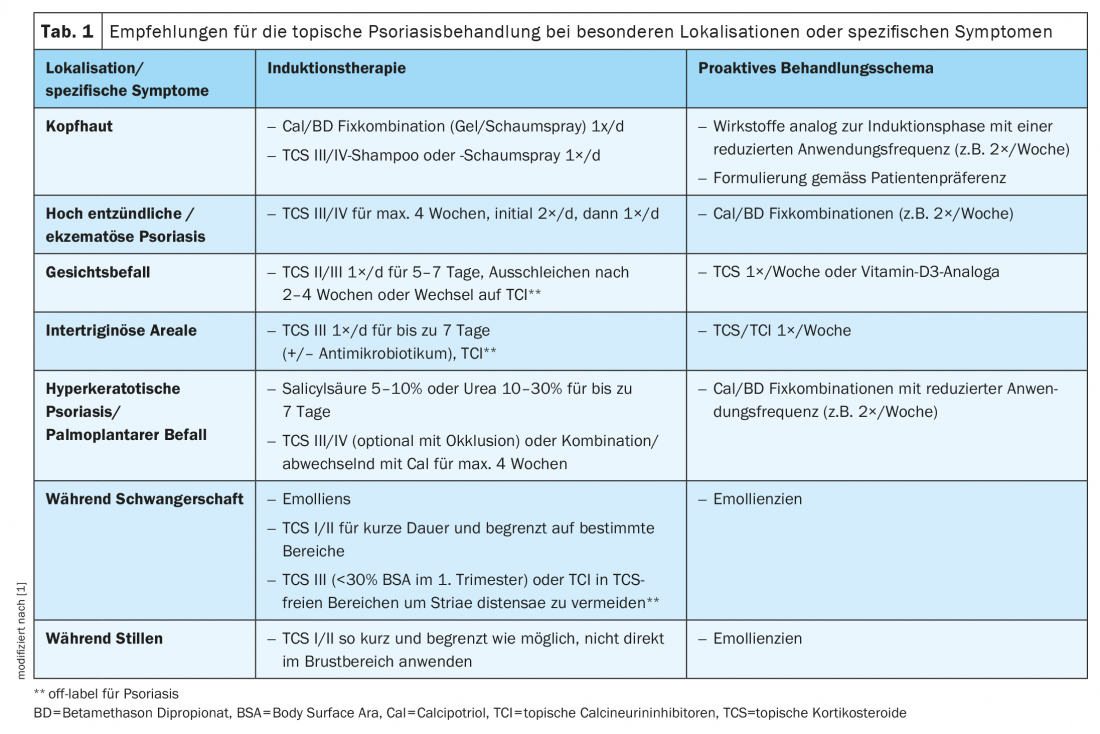
A la hora de elegir un tratamiento, deben tenerse en cuenta las preferencias personales del paciente y su experiencia previa. Además, se requieren ajustes terapéuticos especiales para localizaciones y síntomas específicos (tab. 1). El régimen de tratamiento debe ser lo más sencillo posible. Las instrucciones por escrito sobre la dosis y la frecuencia de la terapia pueden influir favorablemente en el cumplimiento [2,3].
La terapia básica diaria con emolientes es importante en todas las fases de la enfermedad para restaurar la función de barrera epidérmica, así como para mejorar la elasticidad y mantener el equilibrio microbiano de la piel [4]. Los preparados que contienen urea al 5-10%, ácido salicílico, ceramidas, niacinamida o agua termal han demostrado ser beneficiosos para la terapia básica de la piel psoriásica lesional o no lesional [5]. Las medidas de cuidados básicos también deben continuarse en la fase de inducción y mantenimiento.
Durante la fase de iniciación y la fase de mantenimiento, se llevarán a cabo controles de progreso cada 12 semanas. Si no se alcanzan los objetivos del tratamiento después de 4-8 semanas, puede considerarse una de las siguientes opciones en consulta con el paciente:
- Continuación de la terapia con respecto a una posible respuesta terapéutica en un momento posterior
- Cambie a una opción de segunda o tercera línea que se adapte mejor a los síntomas del paciente y a sus preferencias de tratamiento.
- Remisión del paciente a un centro de tratamiento especializado en psoriasis. Si la terapia tópica no conduce a un control suficiente de los síntomas en un periodo de tiempo útil, debe considerarse el uso de la terapia UV o el tratamiento sistémico (según la actual directriz suiza S1) [6].
Terapia de inducción
Para la fase de inducción en la psoriasis de leve a moderada, lo más habitual es utilizar calcipotriol (Cal) tópico 50 μg/g y dipropionato de betametasona 0,5 mg/g una vez al día durante un periodo de 2-8 semanas. En cuanto a la forma farmacéutica, deben tenerse en cuenta las preferencias del paciente [3].
Al cabo de 4-8 semanas, debería alcanzarse el objetivo del tratamiento de una piel libre de lesiones/casi libre de lesiones. Posteriormente, se puede reducir gradualmente la frecuencia de aplicación (por ejemplo, cada dos días durante otras dos semanas) y pasar a la terapia de mantenimiento (por ejemplo, aplicación de la terapia dos veces por semana).
Como alternativa, puede considerarse la monoterapia con corticosteroides tópicos (TCS) de clase III/IV o análogos tópicos de la vitamina D3 como tratamiento de segunda línea [7,8]. En determinadas situaciones, el TCS también puede considerarse un tratamiento de primera línea. Se recomienda continuar con el TCS como monoterapia (aplicación una/dos veces al día) durante no más de 4 semanas.
Combinaciones fijas con calcipotriol y dip ropionato de betametasona: El beneficio de utilizar combinaciones fijas de calcipotriol (Cal) más dipropionato de betametasona se basa en los efectos aditivos respecto a la reducción de la hiperproliferación de queratinocitos y los procesos inflamatorios, así como en los efectos sinérgicos respecto a la tolerabilidad (menor riesgo de atrofia cutánea y menos ardor) en comparación con la administración de las monosustancias [9]. En la actualidad, están aprobadas tres formulaciones de combinaciones fijas (Tab. 2), que no difieren en cuanto a la concentración de los ingredientes, pero sólo la espuma pulverizada despliega una sobresaturación de los principios activos completamente disueltos sobre la piel y una mejora asociada de la penetración cutánea y la biodisponibilidad [10–12]. Los pacientes también consideran que el aerosol de espuma (Enstilar®) [13] es especialmente fácil de aplicar.

Corticosteroides tópicos (TCS): El uso de TCS de clase I a IV (tab. 3) como monoterapia o combinados con análogos de la vitamina D3 forma parte desde hace tiempo de la terapia estándar para la psoriasis leve. Los TCS se caracterizan por sus efectos inmunosupresores y de inhibición de la proliferación celular. A la hora de elegir la formulación (pomada, crema, solución, loción, espuma, champú), debe hacerse una elección individual teniendo en cuenta las preferencias del paciente. En general, el TCS se utiliza sobre todo una vez al día, preferiblemente por la noche. En cuanto se haya alcanzado el objetivo terapéutico, se pueden retirar gradualmente los corticosteroides.
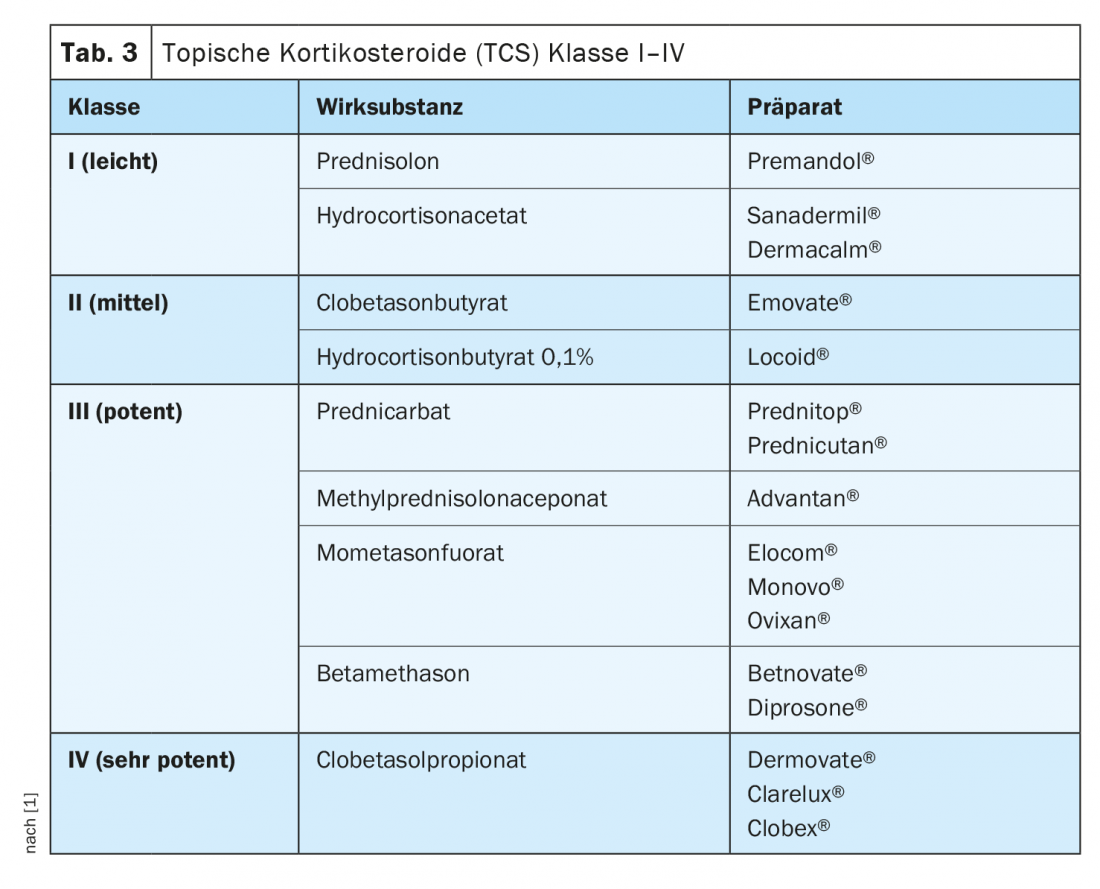
La aparición de efectos secundarios indeseables varía en función de la clase de sustancia activa del corticosteroide, así como de la localización y la duración de la aplicación. El informe más común es el ardor en la piel. El uso prolongado de TCS de clase III/ IV puede provocar teleangiectasia, entre otras cosas. Si se aumenta la frecuencia de aplicación y/o bajo oclusión, también son posibles efectos sistémicos como la supresión suprarrenal. No se han notificado efectos secundarios graves con el uso de TCS en el contexto de la terapia de inducción basada en directrices.
Análogos de la vitamina D3: Los análogos y derivados de la vitamina D3 incluyen el tacalcitol (Curatoderm®) y el calcitriol (Silkis®) [13]. Éstos ejercen su efecto a través de receptores específicos en las células diana de la piel, por lo que los efectos son selectivos y varían en función del estado de diferenciación de los queratinocitos [14]. En los queratinocitos no diferenciados de crecimiento rápido, los análogos de la vitamina D3 inhiben el crecimiento posterior, mientras que en los queratinocitos de crecimiento lento se produce un efecto promotor de la proliferación. Además de influir en los queratinocitos, los análogos de la vitamina D3 también inhiben el desarrollo de las PBMC (“células mononucleares de sangre periférica, como linfocitos y monocitos”) en la sangre periférica e inhiben diversas citocinas [14].
Dependiendo del preparado, la aplicación se realiza una o dos veces al día. Cuando se utiliza según las directrices, una superficie corporal de hasta el 10% se considera una zona de indicación. Por lo tanto, la restricción del uso de análogos de la vitamina D3 a un máximo del 15-35% de la superficie corporal total según la información de los expertos no tiene relevancia práctica [1]. Los posibles efectos secundarios indeseables de los análogos de la vitamina D3 son la irritación local (prurito, quemazón, eritema). No cabe esperar alteraciones clínicamente relevantes del metabolismo del calcio si se observan las cantidades máximas especificadas.
Terapia de mantenimiento
Tras una terapia de inducción exitosa, es posible pasar al régimen de mantenimiento. Deben utilizarse las mismas sustancias activas que en la fase de inducción, pero con una frecuencia menor (por ejemplo, 2×/semana). Los regímenes de tratamiento estandarizados y simplificados producen mejores resultados clínicos que las terapias a demanda [3,15].
Las mejores pruebas del éxito y la eficacia del tratamiento tópico a largo plazo se refieren al uso de combinaciones fijas de calcipotriol (Cal) más dipropionato de betametasona. En un reciente estudio de fase III, el uso proactivo dos veces al día de la espuma en aerosol de calcipotriol más dipropionato de betametasona redujo el riesgo de primera recaída en un 43% (IC del 95%: 0,47-0,57), y la diferencia con el grupo placebo resultó ser muy significativa (p<0,001) [34].
En cuanto al uso a largo plazo de TCS en combinaciones fijas, los datos actuales en pacientes con psoriasis, a diferencia del eccema atópico, no indican un gran riesgo de atrofia cutánea. Según estudios experimentales, el uso combinado de análogos de la vitamina D3 y TCS atenúa el riesgo de atrofia [16]. Sin embargo, en lo que respecta al uso a largo plazo, sólo existe una pequeña base de pruebas de estudios con parámetros de medición y biomarcadores de atrofia validados y objetivos. No se recomienda la monoterapia con TCS a largo plazo.
Además de la combinación fija de Cal más dipropionato de betametasona, pueden considerarse otros regímenes de tratamiento, incluidos los TCS de clase II/III y otros análogos de la vitamina D3, como opciones de segunda o tercera línea para la terapia de mantenimiento. Su uso puede ser diario o limitado a días concretos de la semana.
Localizaciones especiales y síntomas específicos
Afectación del cuero cabelludo: Hasta el 79% de los pacientes con psoriasis tienen afectación del cuero cabelludo [17–19]. El tratamiento del capilicio suele ser especialmente difícil y está muy sujeto a las preferencias personales del paciente. El factor más importante en cuanto a la adherencia del paciente es la aceptación de la formulación y la eficacia percibida.
En una revisión Cochrane de 2016, se observó que el dipropionato de cal/ betametasona en combinación fija y la monoterapia con TCS eran más eficaces y seguros para el tratamiento de la psoriasis del cuero cabelludo que la monoterapia con vitamina D3 [19]. Las combinaciones fijas de Cal más dipropionato de betametasona, disponibles en forma de gel y aerosol espumoso, se toleran bien y no contienen agua ni alcohol. El procedimiento correcto de aplicación sobre el capilicio debe discutirse con el paciente antes de iniciar el tratamiento. Debe evitarse el uso de soluciones alcohólicas, ya que suelen ir acompañadas de ardor y sequedad adicional del cuero cabelludo.
TCS Espuma [20] o Champú [21] y Cal/ Betamethasone Dipropionate Gel [32,33] se han desarrollado específicamente para el tratamiento de la psoriasis en la zona capilar. Más recientemente, el aerosol espumoso de dipropionato de betametasona Cal/ ha demostrado varias veces su eficacia en el tratamiento de la psoriasis del cuero cabelludo [23–25]. El preparado correspondiente aprobado en Suiza es Enstilar®. La formulación de espuma en aerosol tiene una buena aceptación por parte de los pacientes y ha demostrado ser una opción de tratamiento eficaz para la terapia de inducción (2-4 semanas). En la fase de mantenimiento, la frecuencia de aplicación puede reducirse a dos veces por semana y, en función de las preferencias del paciente, puede considerarse el cambio a la combinación fija de cal/dipropionato de betametasona en forma de gel (Daivobet® Gel, Xamiol®) [13].
Infestación de la piel facial: Las lesiones de la piel facial pueden tratarse inicialmente con un TCS de clase II a III una vez al día durante 5-7 días. Si se produce una respuesta a la terapia en un plazo de 2-4 semanas, debe interrumpirse el TCS. El uso de TCS (clase III) una vez a la semana se considera generalmente seguro. Como alternativa, se puede pasar a los inhibidores tópicos de la calcineurina (ITC, fuera de indicación) para evitar los posibles efectos secundarios de los ITC, como la atrofia cutánea. Los ITC como la pomada de tacrolimus y la crema de pimecrolimus influyen en la activación de las células T, los queratinocitos y los mastocitos. Ninguno de estos preparados está aprobado para la psoriasis, pero varios estudios pequeños demostraron su eficacia en la psoriasis de la cara y las zonas intertriginosas [22,26]. Se recomienda una terapia proactiva para la fase de mantenimiento, como en el eccema atópico. También puede considerarse el uso de análogos tópicos de la vitamina D3.
Psoriasis palmoplantar: Las lesiones psoriásicas en la zona de localización palmoplantar se caracterizan por manifestaciones hiperqueratósicas, pustulosas o mixtas y se asocian a un deterioro considerable de la calidad de vida. La mayoría de los pacientes con psoriasis palmoplantar son mujeres y ex fumadoras o fumadoras actuales. A diferencia de las formas pustulosas de la psoriasis palmoplantar, en las que la terapia tópica no suele ser eficaz, el tratamiento tópico puede ser una opción útil para la psoriasis palmoplantar en placas. Por regla general, el tratamiento queratolítico se utiliza para reducir la hiperqueratosis, seguido del uso de TCS de clase III/IV potentes a muy potentes. La terapia oclusiva inicial permite un inicio de acción acelerado. Tras un periodo de tratamiento de unas 2-4 semanas, puede considerarse el uso de una combinación fija de Cal más dipropionato de betametasona.
Otras localizaciones particulares y manifestaciones específicas de la psoriasis son la infestación de zonas intertriginosas, las manifestaciones altamente inflamatorias, la psoriasis hiperqueratósica y el embarazo y la lactancia. Las recomendaciones terapéuticas correspondientes se resumen en la tabla 1.
Literatura:
- Maul J-T, et al. Tratamiento tópico de la psoriasis vulgar: la vía suiza de tratamiento. Dermatología 2021; 237: 166-178.
- Reich K, et al: Br J Dermatol 2017; 177(1): 197-205.
- Augustin M, et al: J Dtsch Dermatol Ges 2014; 12(8): 667-682.
- Luger T, et al: Eur J Dermatol 2014; 24(2): 194-200.
- Thaçi D, et al: JDDG 2015; 13(5): 415-418.
- Kolios AG, et al: Directrices suizas S1 sobre el tratamiento sistémico de la psoriasis vulgar. Dermatología 2016; 232: 385-406.
- Samarasekera EJ, et al: Br J Dermatol 2013; 168(5): 954-967.
- Mason A, et al: JAAD 2013; 69(5): 799-807.
- Segaert S, Ropke M: J Drugs Dermatol 2013; 12(8): e129-137.
- Puig L, Carretero G: Actas Dermosifiliogr 2019; 110(2): 115-123.
- Basse LH, et al: J Invest Dermatol 2014; 134: 33.
- Lind M, et al: Dermatol Ther (Heidelb) 2016; 6(3): 413-425.
- Información sobre medicamentos, www.swissmedicinfo.ch (último acceso 18.06.2021)
- Wilsmann-Theis D, et al. Terapia tópica de la psoriasis, 1ª edición – Bremen: UNI-MED, 2016.
- Piaserico S, et al: G Ital Dermatol Venereol 2018; 153(5): 692-697.
- Norsgaard H, et al.: Póster presentado en la 21ª EADV, 2012: Nº PRA12-0845.
- van de Kerkhof PC, et al: Dermatología 1998; 197(1): 31-36.
- van de Kerkhof PC, et al: Dermatology 1998; 197(4): 326-334.
- Schlager JG, et al: Cochrane Database Syst Rev. 2016 Feb;2: CD009687.
- Payne J, et al: J Drugs Dermatol 2019; 18(8): 756-770.
- Reygagne P, et al: J Dermatolog Treat 2005; 16(1): 31-36.
- Jacobi A, et al: Dermatología 2008; 216(2): 133-136.
- Paul C, et al: JEADV 2017; 31(1): 119-126.
- Lebwohl M, et al: J Clin Aesthet Dermatol 2016; 9(2): 34-41.
- Anderko M, et al: Clin Cosmet Investig Dermatol 2019; 12: 699-705.
- Remitz A, et al: Br J Dermatol 1999; 141(1): 103-107.
- Koo J, et al: J Dermatolog Treat 2016; 27(2): 120-127.
- Leonardi C, et al: J Drugs Dermatol 2015; 14(12): 1468-1477.
- Jalili A, et al: JEADV 2019; 33(4):709-717.
- Pink AE, et al: JEADV 2019; 33(6): 1116-1123.
- Menter A, et al: Skinmed 2017; 15(2): 119-124.
- Jemec GB, et al: J Am Acad Dermatol 2008; 59(3): 455-463.
- van de Kerkhof PC, et al: Br J Dermatol 2009; 160(1): 170-176.
- Lebwohl M, et al: Tratamiento proactivo a largo plazo de la psoriasis vulgar con una combinación de dosis fijas de calcipotrieno al 0,005% y espuma de dipropionato de betametasona al 0,064%: resultados de un ensayo controlado aleatorizado de fase III; AAD 2020, Chicago, Póster nº 18223
PRÁCTICA DERMATOLÓGICA 2021, 31(4): 39-41