Basándose en el descenso del número de casos, las autoridades sanitarias han relajado las medidas de “bloqueo”. Esto plantea interrogantes sobre hasta qué punto son necesarias las medidas de protección y cómo evolucionará la situación en los próximos meses. Expertos en infectología, virología y epidemiología evalúan la situación actual y dan consejos.
La protección en el sector sanitario y entre la población es fundamental. “Es lo único que podemos utilizar actualmente contra el SRAS-CoV-2 con eficacia documentada”, explica el Prof. Andreas Widmer, MD, subdirector del Centro del SRAS. Jefe del Departamento de Enfermedades Infecciosas e Higiene Hospitalaria del Hospital Universitario de Basilea y Presidente del Centro Nacional de Prevención de Infecciones [1]. Esto incluye mascarillas, desinfección de manos y guantes. Desgraciadamente, alrededor del 50% de las infecciones tienen lugar antes de la aparición de la enfermedad, lo que significa que estas medidas deben utilizarse sistemáticamente cuando las personas se sienten sanas para lograr el máximo efecto.
Las mascarillas protectoras son más importantes que nunca
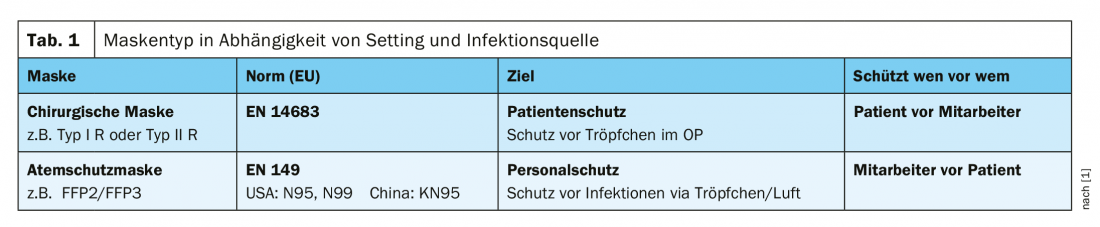
Existen muchos tipos diferentes de mascarillas, las de calidad certificada en Europa son las mascarillas quirúrgicas y las mascarillas FFP2/3 (Tab. 1 ). La FOPH recomienda el uso de la mascarilla quirúrgica (tipo I R, tipo II R) para el personal sanitario y otros trabajadores. en el sector servicios si no se puede mantener una distancia mínima de dos metros y para las personas con síntomas de una infección respiratoria aguda que necesiten salir de casa (por ejemplo, para acudir a una cita con el médico) [2]. El uso de un Máscara FFP2/FFP3 es, según la FOPH, especialmente útil para los profesionales (sanitarios) directamente expuestos en actividades con un alto riesgo de formación de aerosoles y en caso de contacto con pacientes con una sospecha justificada o confirmada de COVID-19. Se recomienda llevar la mascarilla FFP2 hasta 30 minutos después de la medida generadora de aerosol y mientras la persona enferma se encuentre en la habitación. Las mascarillas FFP2 pueden ser utilizadas por un empleado durante todo un turno [2]. Un ejemplo del uso de una mascarilla de tipo I R o de tipo II R es la situación en la que un cirujano desea proteger a un paciente durante una intervención quirúrgica. “El tipo I filtra el Staphylococcus aureus al 95%, el tipo II al 98%”. “R” significa “resistente a los fluidos”, lo que significa que si se produce una salpicadura en el quirófano, esta mascarilla protege contra ella. Las mascarillas con las que pueden protegerse los profesionales sanitarios son los modelos FFP2 y FFP3. Existen normas internacionales tanto para las mascarillas quirúrgicas como para los respiradores. Las mascarillas FFP2 y FFP3 se caracterizan por sellarse bien en la cara – el criterio de la norma europea (EN149-2001) es que se deje escapar ≤8% del aire por el lateral [1]. Las mascarillas quirúrgicas son, por tanto, principalmente para la protección del paciente. El tipo I R o el tipo II R también proporcionan cierta protección contra la transmisión por gotitas. En un estudio de los Servicios Nacionales de Salud, se demostró que las mascarillas quirúrgicas reducían la exposición 6 veces, siendo las mascarillas FFP2/3 significativamente superiores con una reducción de 100 veces [3]. Un estudio estadounidense publicado en 2019 demostró que una mascarilla higiénica, es decir, una mascarilla quirúrgica de tipo II según la Ley de Pandemia de la FOPH, proporciona mejor protección de lo que se supone [4]. La protección que ofrecen las mascarillas de tela fue investigada por la OMS en un análisis secundario. La conclusión es que la calidad varía mucho, pero entre los distintos modelos los hay que ofrecen una protección bastante buena. Los parámetros de las pruebas incluían la capacidad de filtración, la permeabilidad en función del tamaño de las partículas, el material y los efectos de la limpieza/lavado de las mascarillas. “Es una medida de emergencia, pero es mejor que nada”, explica el Prof. Widmer. El Centro de Control de Enfermedades (CDC) ha publicado incluso instrucciones de costura para mascarillas de tela en vista de la escasa disponibilidad de mascarillas quirúrgicas [1].
Las medidas de higiene son el todo y el fin
Al desinfectarse las manos, es importante utilizar la técnica de 3 pasos de la OMS (10 segundos por paso): Aplique dos gotas de desinfectante (unos 3 ml) en las palmas y el dorso de las manos, 2. Rotación de las yemas de los dedos en la palma de la mano alternativa, 3. frote ambos pulgares en rotación con la otra mano. Esta técnica ha sido evaluada en estudios y ha demostrado su éxito [5,6]. También debe prestar atención a ciertos criterios para los guantes (“Nivel de calidad aceptado” <4). Sin embargo, el ponente se muestra escéptico sobre el efecto protector de los guantes, ya que se ha demostrado que puede conducir a una negligencia en la desinfección de las manos. Su recomendación es utilizar guantes sólo en caso de contacto con pacientes confirmados de COVID-19 (desinfección posterior de las manos) o en caso de posible contacto con fluidos corporales.
Literatura:
- Widmer A: COVID19: Protección en la atención sanitaria y la población. Prof. Dr. med. Andreas Widmer, Diputado. Jefe del Departamento de Enfermedades Infecciosas e Higiene Hospitalaria del Hospital Universitario de Basilea y Presidente del Centro Nacional de Prevención de Infecciones. Presentación de diapositivas, digitalMedArt, 8 de mayo de 2020.
- Nuevos coronavirus: conceptos y medidas de protección, mascarillas protectoras, www.bag.admin.ch/bag/de/home/krankheiten/ausbrueche-epidemien-pandemien
- Laboratorio de Salud y Seguridad: Evaluación de la protección que ofrecen las mascarillas quirúrgicas contra los bioaerosoles de la gripe. Protección bruta de las mascarillas quirúrgicas en comparación con las mascarillas de respiración con filtro, Informe de investigación 619, 2008, www.hse.gov.uk/research/rrpdf/rr619.pdf.
- Radonovich LJ, et al: Resultados de las enfermedades respiratorias entre el personal sanitario del grupo de respiradores N95 frente al grupo de mascarillas médicas. JAMA 2019, 322(9): 824-833.
- Tschudin-Sutter S, Widmer AF: Clin Microbiol Infect 2017; 23(6): 409.e1-409.e4
- Tschudin-Sutter S, Widmer AF: Clin Infect Dis 2019; 69(4): 614-660.
Medidas de higiene: Los expertos informan sobre cuestiones importantes
¿En qué situaciones de la vida cotidiana es útil llevar una máscara en público? Si está en contacto con alguien durante más de 15 minutos y no puede cumplir la regla de los 2 m. Esto puede ser inevitable en un largo viaje en tren, por ejemplo. En el Hospital Universitario de Basilea, las mascarillas son generalmente obligatorias y se ha demostrado que esto puede evitar la transmisión entre el personal, explica el Prof. Widmer. Definitivamente, debería llevar mascarilla en el transporte público.
¿Cuánto tiempo se puede llevar una mascarilla? La industria dice que la mascarilla debe cambiarse cada dos horas, que es lo que dura de media una operación. Sin embargo, se ha demostrado que sin duda puede llevarlas durante más tiempo, especialmente dada la escasa disponibilidad de mascarillas. En Suiza, se ha establecido que se puede llevar la misma mascarilla hasta un máximo de 8 horas, a menos que haya algún daño mecánico o penetración de humedad. En estos casos, hay que utilizar el sentido común. Mientras que cambiar la mascarilla con demasiada frecuencia podría agravar la ya no escasa disponibilidad de mascarillas.
¿Se pueden reprocesar las mascarillas? Esto es posible; la FDA ha desarrollado varios procedimientos, pero su aplicación requiere mucho tiempo. En el caso de las mascarillas quirúrgicas, se intenta limpiarlas mediante esterilización por vapor. Las pruebas demostraron que el efecto del filtro se redujo en un 30%. Para las máscaras FFP2, se realizaron experimentos en colaboración con el laboratorio de Spiez. Estas mascarillas seguían cumpliendo entonces la norma EN 149. “Es una forma viable de actuar si se produce una situación de emergencia”, afirma el profesor Widmer.
¿Cuál es el efecto protector de las mascarillas autocosidas? Según los estudios de la OMS, existe un efecto protector demostrado, pero la variabilidad es muy alta. El profesor Widmer desaconseja las mascarillas caseras. En el caso de las mascarillas sin criterios de calidad definidos, no hay certeza del efecto protector demostrada por datos empíricos. Si las mascarillas son obligatorias, como en algunos países, sin duda es mejor que nada.
¿Cuál es el riesgo de infección a través de las superficies? La principal vía de transmisión es la infección por gotitas. Las superficies sí desempeñan un papel, por ejemplo, hay un estudio in vitro que demostró que cuando se utiliza una silla, los virus sobreviven durante unos días. Se duda de que estos datos puedan trasladarse a la práctica. Suponemos que transcurren entre 10 y 20 minutos hasta que el virus sigue siendo detectable en la PCR pero ya no se replica. Por ello, el hospital universitario se desinfecta muy intensamente, sobre todo las superficies muy utilizadas, como los botones de los ascensores, los interruptores de la luz, etc. El profesor Widmer opina que esto también debería hacerse para el transporte público.
¿Debe llevar guantes en el tranvía/transporte público? El profesor Widmer lo desaconseja. En la piel, el valor ph es relativamente bajo (alrededor de 5,5), lo que no gusta a los virus. Por otro lado, los virus tienden a encontrar mejores condiciones en los guantes y también se adhieren algo mejor a ellos. Como entonces también se desinfecta menos las manos, el riesgo tiende a aumentar. Usted está un poco mejor protegido, pero a costa de los demás.
Fuente: Widmer A: COVID19: Protección en la atención sanitaria y la población. Prof. Andreas Widmer, MD. Mesa redonda interactiva, digitalMedArt, 8 de mayo de 2020.
Escenarios futuros: Los expertos informan sobre cuestiones importantes
A continuación: ¿Qué factores son relevantes para el desarrollo de estrategias? En primer lugar, la normalización de la vida social y económica. En segundo lugar, la mejor atención posible para todos los pacientes, tanto en régimen hospitalario como ambulatorio. Factores que intervienen: por un lado, la mortalidad, que se estima entre el 0,4 y el 1%, según el Dr. Manuel Battegay, siendo la edad y la comorbilidad importantes factores de influencia. En segundo lugar, el hecho de que aún no exista una vacuna ni una terapia de eficacia probada. “Esperamos que la vacuna esté disponible en aproximadamente 1 año”, aunque esto es optimista, dijo el Prof. Battegay. La inmunidad es otro factor relevante, y con ella la cuestión de cuánto dura la inmunidad. En la actualidad, no más del 5% de la población suiza está infectada.
Previsiones: ¿Cuáles son los escenarios futuros? Los posibles escenarios dependen de la velocidad de transmisión. Tendría que reducirse al menos un 60% con respecto a la ola actual para conseguir un R0 <1 (estado de la información: 08.05.20). Factores que influyen: distanciamiento social, higiene, pruebas, rastreo de contactos, aislamiento/cuarentena. Echando la vista atrás a los últimos tres meses (a fecha de información: 08.05.20), puede decirse que estas medidas están funcionando, aunque existe un efecto de retraso. Según el Prof. Battegay, no se puede contar con el contagio porque la proporción de inmunes al virus es demasiado pequeña. “La estrategia depende mucho de que se disponga de fármacos eficaces”, dice el experto, “esto podría reducir mucho la oleada”. Lo mismo se aplica a la disponibilidad de la vacunación. Para que la vacuna esté disponible para un gran número de personas en todo el mundo y en Suiza, será necesario, siendo optimistas, un año más (estado de la información: 08.05.20). En cuanto a la estacionalidad, se supone que el virus será menos activo en los meses de verano. Las medidas son una cosa, pero también está en marcha un debate sobre los valores en relación con los riesgos, las medidas de protección, los riesgos residuales tolerables, etc. El objetivo de los escenarios y de las estrategias derivadas de ellos es evitar una segunda oleada. El objetivo de los escenarios y de las estrategias derivadas de ellos es prevenir una segunda oleada.
Fuente: Battegay M: COVID19 Strategy – What next? Prof. Manuel Battegay, MD, Panel interactivo, digitalMedArt, 8 de mayo de 2020.
HAUSARZT PRAXIS 2020; 15(6): 42-43 (publicado el 18.6.20, antes de impresión).