Les lignes directrices ESC 2024 pour le traitement de l’hypertension artérielle et de l’hypertension de la Société européenne de cardiologie (ESC) ont été publiées en octobre. Lors de swissESCupdate, le Dr Lucas Lauder de l’Hôpital universitaire de Bâle, l’un des auteurs des lignes directrices mises à jour, a présenté les principaux changements.
Le changement le plus évident dans les lignes directrices est tout d’abord qu’elles sont désormais publiées uniquement par l’ESC. L’European Society of Hypertension (ESH) n’est plus impliquée, elle a publié ses propres lignes directrices l’année dernière. L’American Society suivra l’année prochaine avec ses lignes directrices, ce qui “nous permettra d’avoir une multitude de lignes directrices sur le marché”, a expliqué le Dr Lauder. Un deuxième changement important dans cette version est son nom : il ne s’agit pas seulement d’un guide sur l’hypertension, mais d’un guide sur la prise en charge de l’hypertension et de la pression artérielle élevée (Guidelines on the management of elevated blood pressure and hypertension).
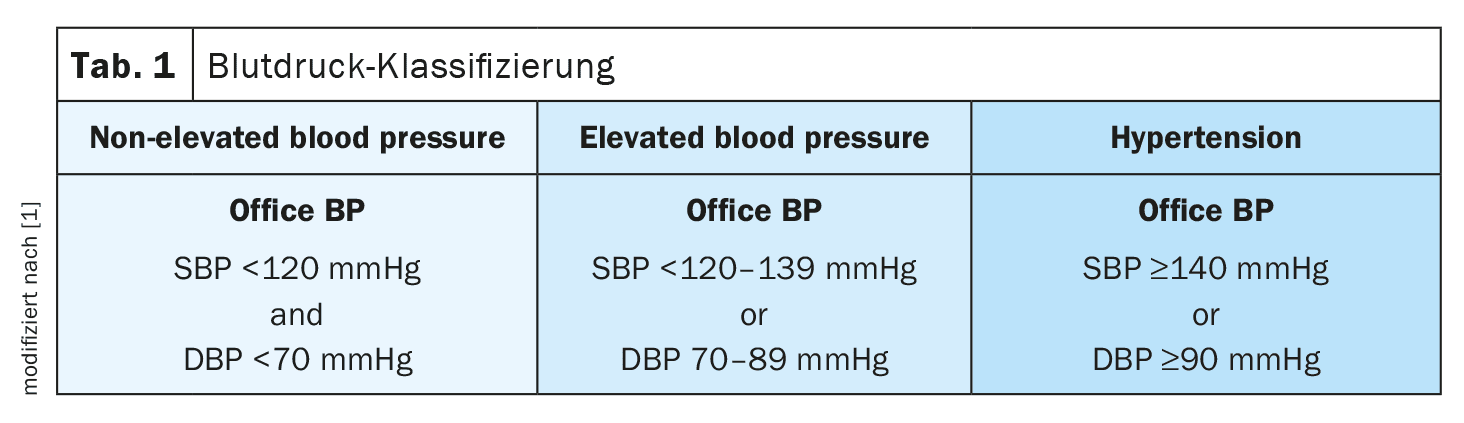
Sur le fond, la définition et les classifications de l’hypertension ont changé. Elles ont été simplifiées : au lieu de sept classes différentes d’hypertension, il n’y a plus que trois catégories à retenir. La définition de l’hypertension n’a pas changé. Une pression artérielle de bureau (c’est-à-dire une pression artérielle en conditions réelles) de ≥140 mmHg (systolique) ou ≥90 mmHg (diastolique) est toujours considérée comme une hypertension. La pression artérielle non élevée est maintenant définie comme Office BP <120 mmHg (systolique) ou <70 mmHg (diastolique) et entre les deux se trouvent les patients avec une pression artérielle élevée, définie comme Office BP de 120-139 mmHg (systolique) ou 70-89 mmHg (diastolique) (tableau 1) [1].
L’idée est de sensibiliser les patients et d’éviter qu’ils ne deviennent hypertendus. Il s’agit d’une approche de prévention des patients avant qu’ils ne deviennent hypertendus et d’une prévention primaire, pas seulement secondaire, a expliqué le cardiologue. “S’il n’est pas possible de mesurer l’office BP, la valeur peut être augmentée de 5 à 10 mmHg. Cependant, les lignes directrices recommandent d’utiliser la pression artérielle standardisée”.
Objectif de prévention des événements cardiovasculaires
Le nouveau concept d’hypertension s’explique par deux raisons : “Tout d’abord, nous devons reconnaître que la pression artérielle est différente pour chaque patient et que la plupart des patients ont des valeurs de pression artérielle optimales différentes. C’est pourquoi les lignes directrices ne définissent pas une seule valeur comme optimale”, a déclaré le Dr Lauder. Par exemple, les femmes ont généralement une tension artérielle plus basse que les hommes à un âge plus jeune, de sorte que la tension artérielle optimale pour un patient féminin est différente de celle d’un patient masculin. D’autre part, une charge importante d’événements cardiovasculaires est liée à des valeurs tensionnelles élevées : Dans une méta-analyse, 30% des années de vie corrigées de l’incapacité ( DALYs) perdues en rapport avec des maladies cardiovasculaires se produisaient chez des personnes ayant une PAS de 115–140 mmHg [2]. Il ne s’agit donc pas de traiter chaque patient souffrant d’hypertension, mais d’identifier les patients à très haut risque cardiovasculaire et de traiter ces patients afin de prévenir les événements cardiovasculaires.
Les mesures visant à améliorer le mode de vie sont utiles pour chaque patient. Les personnes à risque ayant une pression artérielle élevée doivent être traitées de cette manière afin d’éviter la nécessité d’une pharmacothérapie. Cependant, si la pression artérielle est toujours >130/80 mmHg après 3 mois d’intervention sur le mode de vie, les patients hypertendus présentant un risque cardiovasculaire élevé ou très élevé doivent recevoir un traitement médicamenteux antihypertenseur.
Cette approche basée sur le risque n’est pas totalement nouvelle. Il s’agit d’un concept déjà introduit dans les lignes directrices ESC/ESH de 2018, qui préconisent de traiter les patients atteints de maladies cardiovasculaires, notamment de maladies coronariennes, dès que leur pression artérielle dépasse 130/85 mmHg. Les lignes directrices de l’ESH de 2023 reprennent ce principe et recommandent également le traitement médicamenteux des patients ayant des antécédents de maladies cardiovasculaires lorsque leur pression artérielle se situe dans la plage normale élevée (SBP ≥130 ou DBP ≥80 mmHg).
Modificateurs de risque liés au sexe
La première étape consiste à déterminer si le patient a déjà des antécédents médicaux bien établis : “Souffre-t-il d’une maladie cardiovasculaire, d’une maladie rénale chronique modérée à sévère, d’hypertension, de diabète avec atteinte modérée des organes ou d’hypercholestérolémie familiale ? En effet, ces patients présentent un risque cardiovasculaire élevé. Il est donc probablement judicieux de les traiter avec un traitement pharmacologique”, a déclaré le Dr Lauder. Si les patients ne souffrent d’aucune de ces maladies, les directives recommandent de calculer le risque cardiovasculaire à l’aide de SCORE2 ou de SCORE2-OP : Si le risque cardiovasculaire est <5%, il n’y a rien à faire à part des mesures de style de vie. Si le risque cardiovasculaire est élevé, c’est-à-dire ≥10%, les lignes directrices recommandent des mesures de style de vie. Si la pression artérielle est toujours ≥130/80 après 3 mois de mesures de style de vie, le traitement pharmacologique doit être mis en place. Pour les patients qui se situent entre 5 et 10%, il est maintenant indiqué de rechercher des modificateurs de risque communs et des modificateurs de risque spécifiques au sexe.
Les modificateurs de risque spécifiques au sexe comprennent le diabète gestationnel, l’hypertension gestationnelle, l’accouchement prématuré, la pré-éclampsie, un ou plusieurs enfants mort-nés et les fausses couches répétées. Ils devraient être pris en compte afin de mieux classer les personnes présentant une pression artérielle élevée et un risque de MCV à 10 ans limite (5% à <10% de risque). Des modificateurs de risque communs (ethnie à haut risque, antécédents familiaux de MCV athérosclérotiques précoces, désavantage socio-économique, maladies inflammatoires auto-immunes, VIH et maladies mentales graves) devraient être pris en compte pour surclasser les personnes présentant une hypertension artérielle et un risque limite de MCV à 10 ans.
Si une décision basée sur le risque concernant un traitement antihypertenseur pour les personnes souffrant d’hypertension artérielle reste incertaine après la prise en compte des modificateurs de risque, la mesure du score CAC, des pétéchies carotidiennes ou fémorales par échographie, des biomarqueurs ultrasensibles de la troponine cardiaque ou du peptide natriurétique de type B, ou de la rigidité artérielle par la vitesse de l’onde de pouls, peuvent être envisagés pour améliorer la stratification du risque chez les patients présentant un risque de MCV à 10 ans limite élevé, après une prise de décision conjointe et en tenant compte des coûts.
Sur le plan thérapeutique, un objectif de traitement est d’abord défini pour les patients présentant une pression artérielle élevée à risque élevé ou très élevé, ou pour les patients hypertendus. L’objectif thérapeutique optimal n’a pas changé par rapport aux guidelines précédentes : L’intervalle cible SBP est de 120-129 mmHg, DBP de 70-79 mmHg. Les lignes directrices insistent toutefois sur deux concepts clés : “Premièrement, nous devrions toujours prendre en compte la fragilité et non l’âge, car nous savons qu’un patient très âgé peut être en forme, mais qu’un patient plus jeune peut être très fragile. Normalement, le bon sens suffit à l’évaluation, mais si nous avons besoin d’aide, les lignes directrices recommandent l’utilisation du score clinique de fragilité (CFS). Le second concept est ALARA (As Low As Reasonably Achievable, c’est-à-dire aussi bas que raisonnablement possible), à condition que le patient tolère le traitement”.
En ce qui concerne les interventions liées au mode de vie, il est recommandé d’augmenter l’apport en potassium si celui-ci est très faible. Si l’apport en sodium est très élevé, il convient d’optimiser le poids et l’activité physique et, bien entendu, de limiter la consommation d’alcool. En ce qui concerne l’activité physique et l’exercice, on sait depuis longtemps que l’exercice aérobie est bénéfique, mais des études récentes et des méta-analyses ont montré que l’exercice dynamique ou isométrique est encore plus efficace pour réduire la pression artérielle à long terme. Les lignes directrices recommandent donc de combiner l’exercice aérobie et l’exercice isométrique.
Algorithme pour la pharmacothérapie
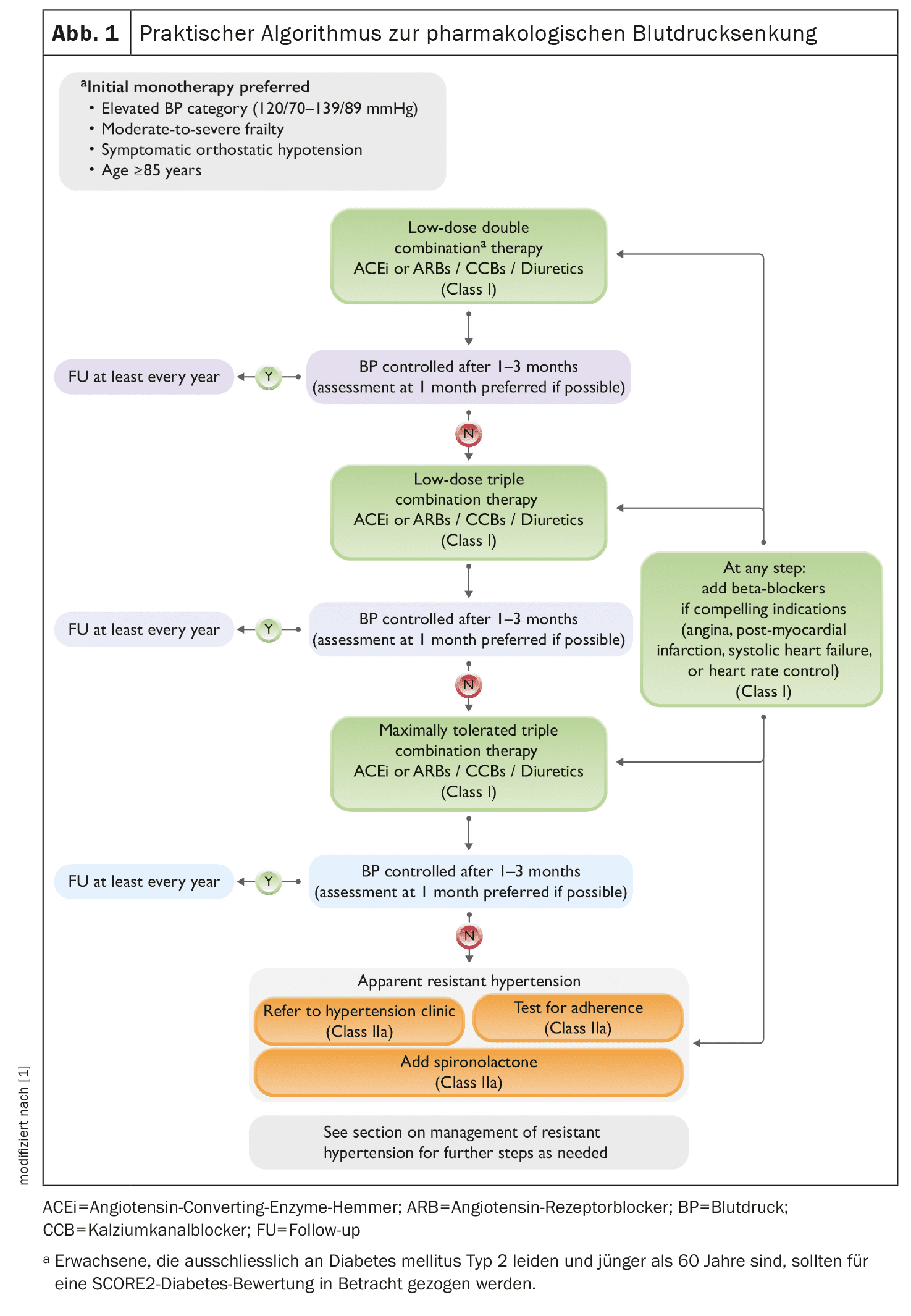
L’algorithme du traitement pharmacologique est similaire aux lignes directrices précédentes. En première ligne, une association à faible dose d’IEC (inhibiteurs de l’enzyme de conversion de l’angiotensine) ou d’ARA (antagonistes des récepteurs de l’angiotensine)/ACC (inhibiteurs des canaux calciques)/diurétiques est recommandée. La monothérapie initiale doit être privilégiée chez les patients présentant une hypertension artérielle, ainsi que chez les patients présentant une fragilité modérée à sévère et chez ceux qui souffrent déjà d’hypotension orthostatique ou qui sont âgés de ≥85 ans. Les bêtabloquants sont autorisés en cas d’indications impératives (angine de poitrine, post-infarctus du myocarde, insuffisance cardiaque systolique ou contrôle de la fréquence cardiaque).
Si la pression artérielle reste incontrôlée après 1 à 3 mois, il est recommandé d’ajouter un troisième médicament à faible dose d’IEC ou d’ARBs/CCBs/diurétiques. L’étape suivante consisterait à augmenter la dose des trois premiers médicaments avant d’ajouter le quatrième médicament. Une fois la pression artérielle sous contrôle, le patient doit être suivi au moins une fois par an sur la base de valeurs de pression artérielle normales au cabinet médical ou, mieux encore, de mesures de la pression artérielle en dehors du cabinet médical (figure 1).
Les patients présentant une hypertension résistante, définie comme une pression artérielle ≥140/90 mmHg en pratique, qui reste supérieure à la valeur cible malgré l’administration d’au moins trois médicaments antihypertenseurs de classes différentes à des doses maximales tolérées, y compris des diurétiques, doivent également être mesurés en ambulatoire afin de s’assurer qu’il ne s’agit pas d’une hypertension pseudo-résistante ou secondaire. Si l’hypertension résistante est confirmée, les lignes directrices recommandent la spironolactone comme quatrième médicament et un bêtabloquant comme cinquième médicament s’il n’a pas encore été utilisé. La marche à suivre doit faire l’objet d’une “discussion commune sur les risques et les bénéfices, au cours de laquelle nous demandons au patient s’il préfère ou non une intervention telle que la dénervation rénale ou un médicament”.
Le Dr Lauder a expliqué que la dénervation rénale (RDN) n’est pas recommandée comme traitement antihypertenseur de première intention pour l’hypertension artérielle en raison du manque d’études suffisamment probantes démontrant son innocuité et ses avantages pour les maladies cardiovasculaires. En outre, le RDN n’est pas recommandé pour le traitement de l’hypertension chez les patients présentant une altération modérée à sévère de la fonction rénale (DFGe <40 ml/min/1,73 m2) ou des causes secondaires d’hypertension, dans l’attente de nouvelles données.
Messages Take-Home
- Les mesures de la pression artérielle en dehors du cabinet médical sont recommandées pour diagnostiquer l’hypertension et guider la titration des médicaments antihypertenseurs.
- Pour les patients souffrant d'”hypertension” (130-139/80-89 mmHg), il existe une approche basée sur le risque qui prend en compte les modificateurs de risque (spécifiques au sexe).
- Chez les patients présentant un risque cardiovasculaire élevé et une pression artérielle ≥130/80 mmHg après 3 mois de mesures liées au mode de vie, une pharmacothérapie (généralement en monothérapie) est recommandée.
- Il est recommandé de passer d’une bithérapie à faible dose à une trithérapie avant d’augmenter la dose.
- La dénervation rénale est une option de traitement en cas d’hypertension résistante et chez certains patients prenant <3 médicaments s’ils sont favorables à la dénervation rénale.
- L’importance de la prise de décision conjointe est soulignée.
Congrès : swissESCupdate.24
Littérature :
- McEvoy JW, et al. : 2024 ESC Guidelines for the management of elevated blood pressure and hypertension : Developed by the task force on the management of elevated blood pressure and hypertension of the European Society of Cardiology (ESC) and endorsed by the European Society of Endocrinology (ESE) and the European Stroke Organisation (ESO). European Heart Journal 2024 ; 45(38) : 3912-4018 ; doi : 10.1093/eurheartj/ehae178.
- Forouzanfar MH, et al : Global Burden of Hypertension and Systolic Blood Pressure of at Least 110 to 115 mm Hg, 1990-2015. JAMA 2017 ; 317(2) : 165-182 ; doi : 10.1001/jama.2016.19043.
HAUSARZT PRAXIS 2024 ; 19(11) : 38–40 (publié le 25.11.24, ahead of print)
CARDIOVASC 2024; 23(4): 32–34