As doenças cardiovasculares ( DCV) são a causa mais comum de morte em todo o mundo. A redução do nível de colesterol LDL (LDL-C) no sangue reduz o risco de DCV, como ataques cardíacos e acidentes vasculares cerebrais. Um grupo internacional de investigadores realizou o maior estudo observacional na Europa até à data, investigando as alterações na terapêutica hipolipemiante (LLT) e a consecução de objectivos de colesterol LDL baseados no risco, de acordo com as orientações ESC/EAS de 2019 para a dislipidemia.
Apesar de um declínio na mortalidade ajustada à idade por doenças cardiovasculares nos últimos 40 anos, ainda há mais de 18 milhões de mortes por DCV em todo o mundo todos os anos, uma grande proporção das quais se deve a doenças cardiovasculares ateroscleróticas (ASCVD). O estudo Global Burden of Disease Study de 2019 concluiu que os níveis elevados de colesterol de lipoproteínas de baixa densidade (LDL-C) são o segundo maior fator que contribui para a perda de anos de vida ajustados à incapacidade em todo o mundo, com uma estimativa de 98,6 milhões de anos de vida perdidos.
Em 2019, a Sociedade Europeia de Cardiologia (ESC) e a Sociedade Europeia de Aterosclerose (EAS) actualizaram as suas orientações conjuntas e recomendaram objectivos mais rigorosos para o colesterol LDL, especialmente para pessoas com risco elevado (<1,8 mmol/l) e muito elevado (<1,4 mmol/l). Para além de uma dieta e estilo de vida adequados, o tratamento medicamentoso para baixar os níveis de colesterol LDL é uma estratégia comprovada para a prevenção de eventos de ASCVD, tanto iniciais como recorrentes. No entanto, estudos recentes mostraram que os níveis de colesterol LDL na maioria dos doentes ainda estão acima dos níveis óptimos, em parte devido a medicação sub-óptima.
O Professor Dr. Kausik K. Ray, do Imperial Centre for Cardiovascular Disease Prevention, ICTU-Global, Imperial College London, e os seus colegas realizaram o estudo prospetivo, observacional e descritivo SANTORINI em doentes com risco cardiovascular elevado e muito elevado em 14 países europeus, 2 anos após a publicação das orientações da ESC/EAS, para avaliar o défice de implementação [1]. O principal objetivo do seguimento de um ano foi avaliar as alterações na terapêutica hipolipemiante (LLT) e a consecução dos objectivos baseados no risco para o LDL-C aos 12 meses, em comparação com a linha de base. Os eventos cardiovasculares durante o seguimento foram avaliados como um objetivo secundário e a morte por qualquer causa como um ponto final exploratório. Os dados da linha de base e do seguimento de 1 ano foram recolhidos a partir dos registos dos pacientes nas visitas relacionadas com o controlo dos lípidos em que o paciente foi examinado por um médico.
Foram incluídos no estudo doentes com idade igual ou superior a 18 anos com risco cardiovascular elevado ou muito elevado. Dos 14 países europeus participantes, a maioria dos doentes foi recrutada na Alemanha (23,6%), Itália (21,8%) e Espanha (11,1%).
A terapêutica combinada permitiu um melhor controlo do colesterol LDL
Dos 9559 indivíduos, os dados de seguimento estavam disponíveis para 9136 (2626 em risco elevado e 6504 em risco muito elevado) e os dados de LDL-C no início e no seguimento estavam disponíveis para 7210 (2033 em risco elevado e 5173 em risco muito elevado). A terapêutica hipolipemiante foi aumentada num terço dos doentes e mantida inalterada em dois terços.
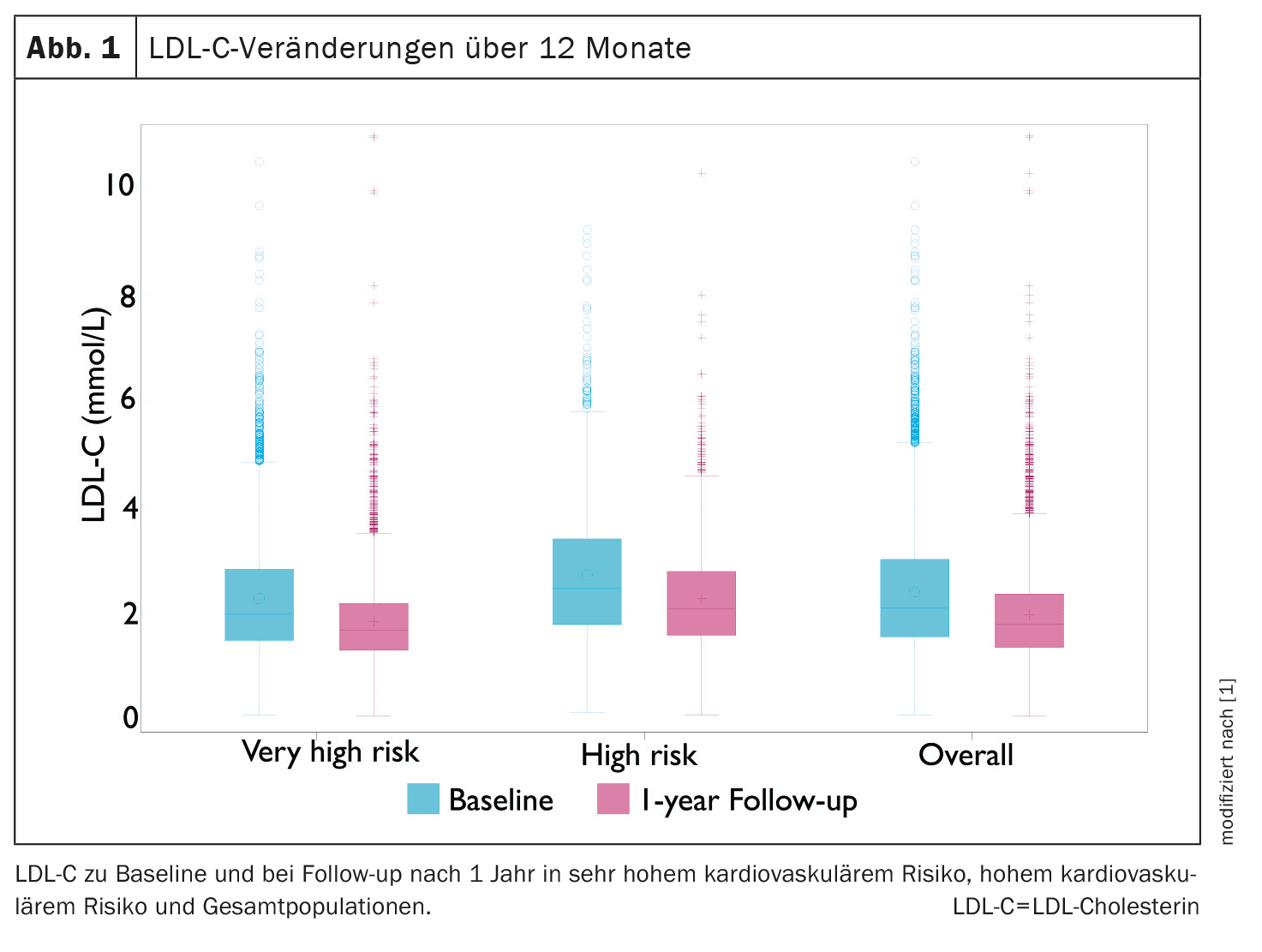
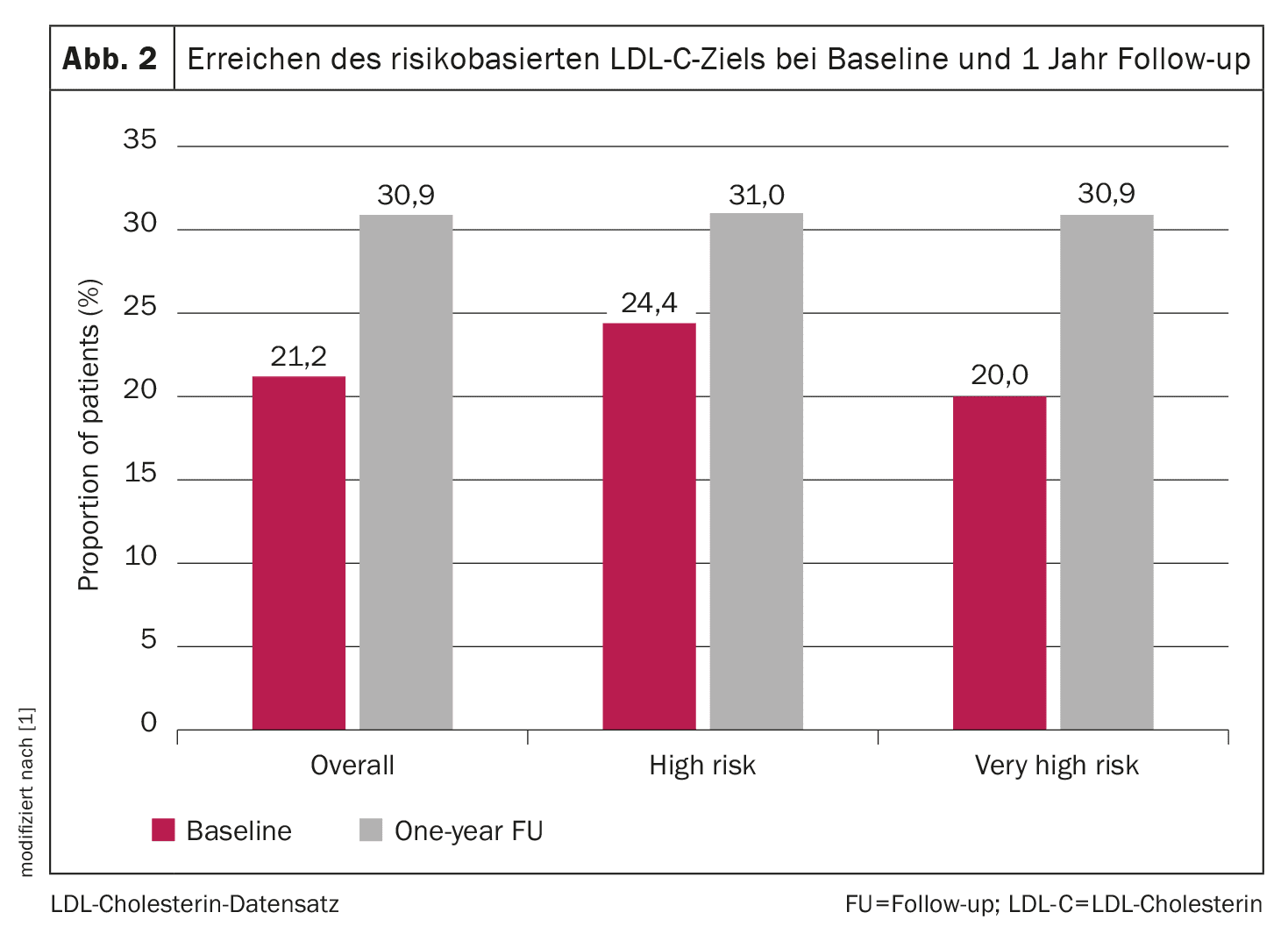
A utilização de monoterapias e terapias combinadas aumentou de 53,6% e 25,6% para 57,1% e 37,9%, respetivamente. Os níveis médios de colesterol LDL diminuíram de 2,4 para 2,0 mmol/l (Fig. 1). O cumprimento dos objectivos melhorou de 21,2% para 30,9%, principalmente devido à utilização de LLT naqueles que não tinham recebido esse tratamento na linha de base (Fig. 2). Além disso, o cumprimento do objetivo foi maior com a terapia combinada do que com a monoterapia durante o período de acompanhamento (39,4% vs. 25,5%). Estes resultados são consistentes com dados anteriores que sugerem que as terapias combinadas melhoram o cumprimento dos objectivos do LDL-C.
Apesar das melhorias na implementação do LLT, os valores médios de LDL-C em pacientes de risco alto e muito alto estavam cerca de 0,4 a 0,5 mmol/l acima dos respectivos valores-alvo de LDL-C baseados no risco. A intensificação do tratamento durante o período de acompanhamento assumiu principalmente a forma de terapias combinadas orais com a adição de ezetimiba às estatinas. Nos doentes que não receberam LLT na linha de base, o cumprimento do objetivo de LDL-C após um ano foi mais elevado nos doentes em terapêutica combinada em comparação com todas as monoterapias. Vale a pena mencionar que as terapias de LLT não foram intensificadas em dois terços dos pacientes durante o período de acompanhamento, escrevem os autores.
Ray et al referem também que não existe uma explicação óbvia para a utilização proporcionalmente mais elevada de terapias orais combinadas ao longo de um ano naqueles que não receberam LLT na linha de base. Com exceção dos níveis mais elevados de LDL-C (3,5 vs. 2,2 mmol/l), as caraterísticas demográficas e as condições de saúde eram, em geral, semelhantes. A intensificação moderada do tratamento durante o seguimento de um ano pode indicar que não existe uma necessidade urgente de otimizar o LLT em doentes assintomáticos. Além disso, alguns doentes sofreram uma escalada da LLT após um MACE não fatal, possivelmente indicando a falta de perceção de risco em doentes assintomáticos, levando assim a atrasos na otimização da LLT.
Além disso, as abordagens de tratamento para doentes com e sem ASCVD diferiram durante o período de acompanhamento. Por exemplo, o uso de monoterapia com estatina, terapia combinada de estatina e ezetimiba e terapia combinada de PCSK9i aumentou 1,8%, 10,8% e 1,9%, respetivamente, em pacientes com ASCVD, enquanto os valores correspondentes para pacientes sem ASCVD foram 8,0%, 4,2% e 1,7%, respetivamente. Os autores explicam que, apesar de a maioria das caraterísticas demográficas serem semelhantes, no estudo SANTORINI foram tratados menos doentes com ASCVD nos cuidados primários. Em suma, estes dados sugerem que a intensificação do tratamento com LLT em doentes com ASCVD ocorreu mais frequentemente nos cuidados secundários e com a adição de ezetimiba à terapêutica com estatinas.
A maioria dos doentes manteve-se acima do valor-alvo
Os padrões de tratamento nos países europeus reflectiram, de um modo geral, os resultados globais, com a grande maioria das pessoas que não estavam a receber terapêutica de longa duração na fase inicial a iniciarem a terapêutica de longa duração e, de um modo geral, com maior probabilidade de utilizarem terapêuticas combinadas no prazo de um ano. No entanto, a utilização de terapias combinadas no final do período de acompanhamento variou muito, de 7,1% no Reino Unido a 55,0% em Itália. Em termos de cumprimento do objetivo baseado no risco, foi mais baixo em França e na Alemanha, onde apenas cerca de 23% dos doentes atingiram o objetivo de colesterol LDL, mais alto na Áustria, com 43,9%, e nenhum país atingiu mais de 50% dos doentes com níveis alvo de colesterol LDL.
Os níveis de colesterol LDL nos doentes de risco elevado e muito elevado melhoraram em cerca de 0,4 a 0,5 mmol/l, o que sugere que, a nível populacional, o risco de eventos cardiovasculares seria relativamente reduzido em cerca de 10% a 11%. No entanto, os grupos de risco alto e muito alto ainda se encontravam 0,4 a 0,5 mmol/l acima dos respectivos valores-alvo, o que significa que seria possível uma redução adicional do risco de 10–11% se os objectivos de LLT fossem atingidos.
Apesar do aumento observado na intensidade das terapias de LLT ao longo de um ano (principalmente devido à adição de ezetimiba às estatinas), dois terços em toda a Europa permaneceram acima dos objectivos baseados no risco. Os eventos cardiovasculares em doentes de alto e muito alto risco também se mantiveram elevados. No entanto, mais doentes atingiram os seus objectivos de colesterol LDL quando utilizaram terapias combinadas. Por conseguinte, justifica-se, numa fase inicial, uma abordagem para implementar melhor as terapêuticas combinadas para a maioria dos doentes, a fim de controlar melhor o LDL-C em doentes de risco elevado e muito elevado.
Literatura:
- Ray KK, et al.: Use of combination therapy is associated with improved LDL cholesterol management: 1-year follow-up results from the European observational SANTORINI study. European Journal of Preventive Cardiology 2024; 31(15): 1792–1803; doi: 10.1093/eurjpc/zwae199.
CARDIOVASC 2024; 23(4): 41–42
HAUSARZT PRAXIS 2024; 19(12): 22–23