Los diagnósticos diferenciales desempeñan un papel importante en el esclarecimiento del dolor en el epigastrio. La interpretación correcta del síntoma principal, el patrón de dolor y la localización pueden ser decisivos para el éxito de la terapia. Existen diversas causas posibles, desde enfermedades del hígado, la vesícula biliar o el páncreas hasta úlceras ventriculares o duodenales. A menudo, sin embargo, no pueden detectarse hallazgos patológicos orgánicos en las dolencias abdominales crónicas, ya que se trata de trastornos gastrointestinales funcionales.
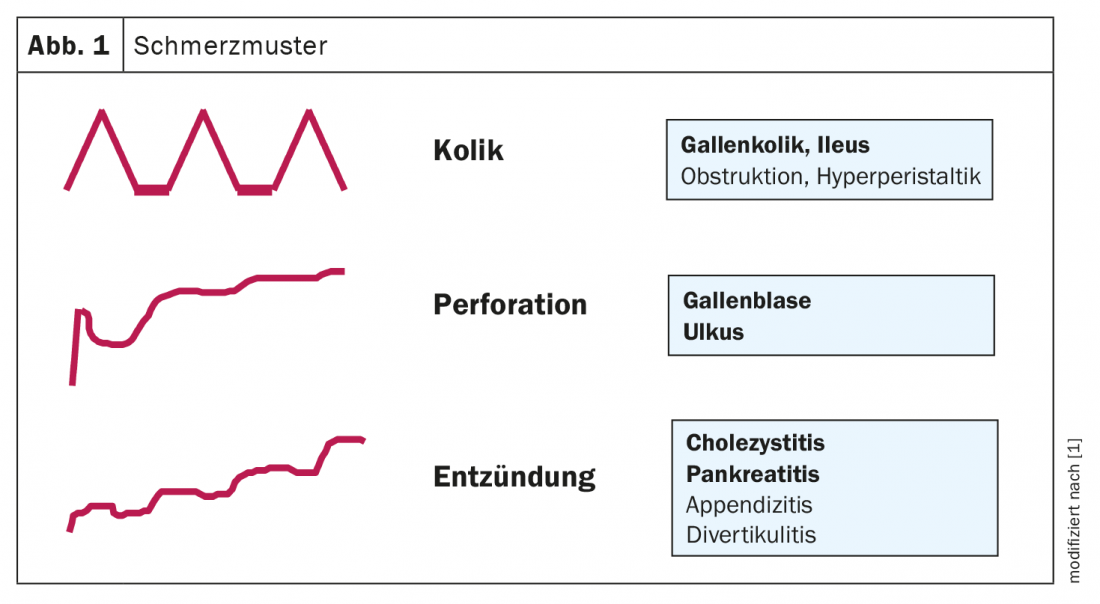
Más del 50% de los dolores abdominales crónicos recurrentes no están causados por una patología orgánica, explica el PD Dr. med. Heiko Frühauf, Zentrum für Gastroenterologie und Hepatalogie AG, Zúrich [1]. Además del curso temporal del patrón y la localización del dolor, es decisivo para la clasificación diagnóstica diferencial con qué síntoma principal se asocia el dolor abdominal superior, señaló el ponente. El dolor epigástrico crónico recurrente puede ir acompañado de síntomas de reflujo o diarrea. Mientras que la primera indica una enfermedad por reflujo o un trastorno gastrointestinal funcional, la diarrea es más probable que indique un síndrome del intestino irritable o una enfermedad inflamatoria intestinal. Preguntar por el patrón de dolor también es una parte importante de la anamnesis (Vista general 1, Fig. 1). El dolor abdominal agudo es típicamente un dolor agudo, que suele ir acompañado de vómitos, a veces también hay retención fecal. En caso de molestias abdominales en el lado derecho, hay que pensar ante todo en enfermedades hepáticas o biliares o en el páncreas. Un síntoma principal importante es la aparición de tensión defensiva (peritonitis), a veces se añaden síntomas de shock y sepsis, es algo que se suele ver en un servicio de urgencias de agudos.

Acidez estomacal: gastroscopia si se sospechan síntomas de reflujo
En los pacientes que se quejan de ardor de estómago y sensación de presión detrás del esternón, el dolor suele localizarse en el epigastrio. Los síntomas del reflujo pueden derivar en esofagitis y suelen aparecer de forma intermitente tras comidas voluminosas y también por la noche. Es importante diferenciarlo de los síntomas ulcerosos, las enfermedades funcionales, los espasmos esofágicos, pero también de los síntomas cardiacos como la cardiopatía coronaria. La gastroscopia con toma de muestras histológicas está a la vanguardia del diagnóstico, y el diagnóstico funcional mediante ph-manometría para detectar el reflujo ácido patológico en el esófago se considera el patrón oro.
La terapia consiste en la administración de bloqueantes de la bomba de protones (IBP); si se sospecha un vaciado gástrico retardado , también se utilizan procinéticos si es necesario.
Sensación de plenitud: distinguir la dispepsia funcional del síndrome del intestino irritable
Según la clasificación ROM IV, la dispepsia funcional se caracteriza por malestar abdominal, saciedad precoz o sensación de plenitud y dolor epigástrico, por ejemplo en forma de sensación de quemazón en la parte superior del abdomen o detrás del esternón. Un criterio importante es que los síntomas no puedan explicarse por una causa orgánica y hayan persistido durante al menos 6 meses [2,3]. En la dispepsia funcional, se distinguen los dos subtipos “síndrome de estrés postprandial” (dispepsia de tipo motilidad) y “síndrome de dolor epigástrico” (síndrome con dolor epigástrico, antes también: dispepsia de tipo reflujo, resumen 2) .

Los síntomas dispépticos también pueden deberse a una intolerancia a la lactosa o a una infección bacteriana. Se trata de un dolor típicamente cambiante y dependiente de los alimentos. Una prueba de aliento de lactosa H2 puede dar indicaciones diagnósticas informativas. “Y una parte importante del diagnóstico es una gastroscopia con el análisis del jugo duodenal, y específicamente con la cuestión de un sobrecrecimiento bacteriano”, añade el Dr. Frühauf. El tratamiento depende de la causa desencadenante; en el caso de un aumento significativo del recuento bacteriano en el intestino delgado, puede ser necesaria una terapia antibiótica o una dieta adecuada sin lactosa. Aunque la administración de lactasa (Lacdigest®) [4] no es una terapia estándar para la intolerancia a la lactosa, es una opción sobre todo si no se puede seguir la dieta.
Molestias postprandiales – posible úlcera ventriculi o duodeni
Si los síntomas de dolor se manifiestan postprandialmente de forma dependiente de la comida, esto indica que podría tratarse más bien de una úlcera ventricular; si el dolor se produce en estado de vacío, por ejemplo por la noche, y mejora tras la ingesta de alimentos, esto es más un indicio de la presencia de una úlcera duodenal. Es típico un dolor bastante fuerte al principio, que aumenta en el transcurso. El consumo de alcohol es un desencadenante clásico; en las úlceras duodenales, el Helicobacter pylori también es una posible causa bacteriana. Los diagnósticos diferenciales incluyen problemas coronarios o cardíacos, pero también dolores radiculares o musculoesqueléticos. “El diagnóstico se realiza mediante gastroscopia con toma de histologías, y el tratamiento en este caso también consiste en la administración de bloqueantes de la bomba de protones (IBP) y, si es necesario, la erradicación del Helicobacter pylori si se detecta”, resume el Dr. Frühauf. Las úlceras y las enfermedades por reflujo representan aproximadamente un tercio de todas las causas de dolencias dispépticas, y en cerca del 60% de los casos se trata de dolencias gastrointestinales funcionales. Debe mencionarse en la entrevista con el paciente que a menudo no se detectan hallazgos patológicos orgánicos.
Náuseas y vómitos – ¿cólico biliar?
En el cólico biliar, los síntomas suelen localizarse en la zona derecha del abdomen superior, posiblemente con irradiación a la zona de los hombros o la espalda. “Si durante la exploración y la anamnesis se localiza un dolor de este tipo, hay que pensar en cálculos biliares”, explica el ponente. También existen formas poco frecuentes, por ejemplo cuando un cálculo biliar queda atrapado en el infundíbulo de la vesícula biliar y comprime el conducto biliar. Los síntomas de dolor son típicamente cólicos. El dolor comienza postprandialmente, dura entre 1 y 4 horas, luego remite y vuelve más tarde.
La base del diagnóstico de la enfermedad de cálculos biliares es la ecografía abdominal y, si es necesario, la endosonografía y la colangiopancreatografía por resonancia magnética (CPRM). En cuanto a la terapia, el Dr. Frühauf recomienda inicialmente sustancias antiespasmódicas (por ejemplo, Buscopan®) o antiinflamatorios no esteroideos (AINE) como Novalgin® [4] para aliviar el dolor. Para aliviar permanentemente los síntomas de los pacientes, los cálculos en el conducto biliar deben extraerse por vía endoscópica. En caso de cólico debido a cálculos en la vesícula biliar, se extirpa toda la vesícula, incluidos los cálculos que hay en su interior (colecistectomía). Se trata de una de las operaciones más frecuentes en cirugía visceral.


Fiebre – ¿colecistitis o pancreatitis?
Si el dolor abdominal superior se acompaña de fiebre como síntoma principal, debe pensarse en una colangitis o incluso una colecistitis. “El dolor suele aumentar de forma lenta pero constante como un dolor inflamatorio, sigue comenzando de forma aguda, pero no tan aguda ni grave como en el caso de una perforación”, explica el Dr. Frühauf. (Fig. 1). La ecografía desempeña un papel importante en los métodos de diagnóstico; también pueden utilizarse otros métodos de imagen si es necesario (Recuadro). Además, un signo Murphy positivo se considera indicativo. Es importante diferenciar entre otras enfermedades inflamatorias como la pleuresía o la neumonía. “Si ha diagnosticado ecográficamente esta típica pared de tres capas, el engrosamiento de la pared y el dolor a la presión, también debe iniciar la terapia inmediatamente: Inicio de la colecistectomía en la fase aguda”, explica el gastroenterólogo. Se ha demostrado científicamente que no debe esperar a que mejore la inflamación. “Esto significa que se requiere una gestión interdisciplinar en una fase temprana para médicos de cabecera e internistas”, subraya el Dr. Frühauf. Un diagnóstico diferencial importante es la pancreatitis aguda (resumen 3).
Fuente: FomF Medicina General e Interna
Literatura:
- Frühauf H: Abdomen superior: presión y dolor. PD Dr. med. Heiko Frühauf, FomF Medicina General e Interna, Zurich, 05.12.2020.
- Stanghellini V, et al: Trastornos gastroduodenales. Gastroenterología 2016; 150: 1380-1392.
- Talley NJ, et al: Dispepsia funcional. Curr Opin Gastroenterol 2016; 32: 467-473.
- Compendio suizo de medicamentos, https://compendium.ch/ (última consulta: 01.03.2021)
PRÁCTICA MÉDICA GENERAL











