El TDAH no se desarrolla durante la pubertad, sino que persiste en su mayor parte hasta la edad adulta. Sin embargo, los síntomas cambian, por lo que muchos enfermos pasan desapercibidos y, por tanto, no reciben tratamiento. Un régimen de tratamiento eficaz es multimodal.
Contrariamente a la creencia popular, el trastorno por déficit de atención con hiperactividad (TDAH) no se desarrolla durante la pubertad. La doctrina revisada asume más bien que la enfermedad se manifiesta en la infancia pero, debido a una elevada tendencia a la cronificación, sigue siendo sintomática en la mayoría de los afectados en la edad adulta y, en algunos casos, también requiere tratamiento clínico. En niños y adolescentes, la prevalencia oscila entre el 3 y el 5%, en adultos se supone entre el 1 y el 4% [1–4a].
El cambio de síntomas disfraza la enfermedad
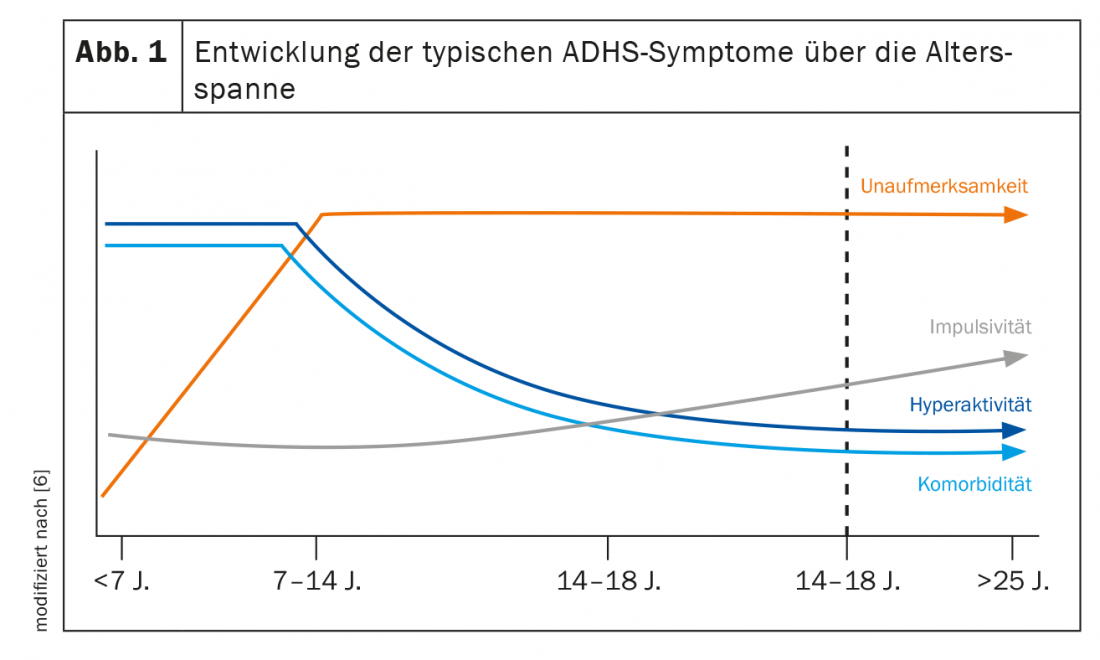
Sin embargo, a menudo no se reconoce el TDAH del adulto. Los expertos estiman que se diagnostica a menos del 20% de los pacientes [5]. Esto se debe principalmente a dos factores principales. Por un lado, existe un cambio dependiente de la edad en la tríada sintomática principal de trastorno por déficit de atención, hiperactividad e impulsividad (Fig. 1) [6]:
- Si la hiperactividad motora es el principal foco de atención en la infancia, este cuadro a menudo se desplaza hacia la inquietud interior a medida que el niño crece.
- El déficit de atención persiste. Persiste en el 80% de los afectados. Las dificultades en este ámbito se manifiestan entonces, por ejemplo, en la organización del trabajo.
- La impulsividad disminuye en el 40% de los pacientes, pero a menudo sigue manifestándose, por ejemplo, en comentarios inapropiados o al participar en el tráfico rodado.
- La desorganización y la desregulación emocional suelen aumentar como síntomas adicionales en la edad adulta temprana.
Así, la hiperactividad que es clínicamente llamativa en la infancia suele ser más discreta o modificarse en los adultos, por ejemplo como balanceo nervioso de los pies o tamborileo de los dedos en fases de inactividad forzada. Muchas personas afectadas viven situaciones como vuelos de larga distancia, visitas al cine/teatro con un alto nivel de tensión interior debido a la restricción de movimientos e intentan evitarlas en la vida cotidiana. Según las observaciones clínicas, el fuerte impulso de hacer ejercicio se manifiesta a menudo en los deportes de resistencia extrema (por ejemplo, correr maratones). No es infrecuente que se tienda a practicar deportes de riesgo.
Centrarse en el aumento del riesgo de accidentes
La importancia de este hecho radica en que el TDAH en adultos se asocia a un aumento del 143% en el riesgo de accidentes [7]. La probabilidad de sufrir un accidente de coche solo es tres veces mayor [8]. Las estimaciones permiten concluir que alrededor del 22% de todos los accidentes de tráfico podrían haberse evitado si los afectados hubieran recibido un tratamiento adecuado, incluso farmacológico [9]. Además del déficit de atención y la distracción, los factores de riesgo causantes de accidentes incluyen un tiempo de reacción más lento y la sobreestimación de las habilidades al volante debido a un autoconocimiento limitado [10]. Un estudio investigó la prevalencia del TDAH en adultos en una población de víctimas de accidentes en dos hospitales traumatológicos [11]. Los resultados muestran que las personas con SAHOS estaban significativamente sobrerrepresentadas entre las víctimas de accidentes. Sin embargo, sólo al 17% se le había diagnosticado ya la enfermedad. De ellos, sólo un tercio recibió un tratamiento farmacológico adecuado.
Cuando falta atención
El deterioro de la atención y la concentración suele hacerse evidente cuando los adultos afectados describen problemas en su vida cotidiana (laboral). Debido a un alto nivel de distractibilidad y apertura a los estímulos, puede haber dificultades con la organización de los procesos, así como con la planificación y estructuración del trabajo a realizar. En consecuencia, el comportamiento laboral general suele caracterizarse por la ineficacia y la mala gestión del tiempo. Los problemas de concentración pueden provocar errores en el trabajo y, en general, mermar el rendimiento laboral, ya que, por ejemplo, hay que leer las instrucciones o los textos varias veces o se producen divagaciones mentales y vueltas en círculo de los pensamientos durante las conferencias. La falta de control de los impulsos también puede causar problemas en el trabajo, en las relaciones, en la familia y en el entorno social. El comportamiento típico en este caso es interferir en las conversaciones sin que nadie se lo pida y una tendencia a actuar espontáneamente sin pensarlo bien [12].
Las comorbilidades suelen dominar
Otra razón por la que a menudo se pasa por alto el TDAH en adultos es la posible presencia de comorbilidades. El TDAH rara vez se presenta como un trastorno aislado en la práctica psiquiátrica de adultos. En aproximadamente cuatro de cada cinco afectados, el cuadro clínico está total o parcialmente solapado por al menos otra enfermedad mental [13]. En un estudio observacional multicéntrico de adultos se constató que las comorbilidades son la norma y no la excepción en los pacientes adultos con TDAH: En el momento del diagnóstico del TDAH, la comorbilidad psiquiátrica era del 66,2%, con más hombres afectados [14]. Las comorbilidades más comunes del TDAH en adultos incluyen:
- Trastornos adictivos
- Trastornos de ansiedad
- trastornos afectivos.
Se desconoce la relación etiológica exacta entre el TDAH y estas comorbilidades. Sin embargo, se supone que el TDAH como trastorno pediátrico suele manifestarse con anterioridad al trastorno comórbido. Una comorbilidad psicológica podría desarrollarse entonces de forma secundaria, por ejemplo como resultado de muchos años de experiencias negativas y frustraciones causadas por el TDAH. Es clínicamente relevante que estos trastornos secundarios puedan desarrollar una dinámica durante el curso y dominar el cuadro clínico general [15].
Pocos pacientes con depresión, trastorno bipolar o trastorno de ansiedad reciben también un diagnóstico de TDAH al mismo tiempo. En la mayoría de los casos, aunque se trata a los pacientes, a veces se pasa por alto el TDAH coexistente. Esto puede tener un efecto negativo en el éxito terapéutico de las comorbilidades mencionadas. Un tratamiento exitoso de la enfermedad subyacente puede ayudar a mejorar las comorbilidades así como los síntomas centrales [16–18].
Régimen de tratamiento multimodal indicado
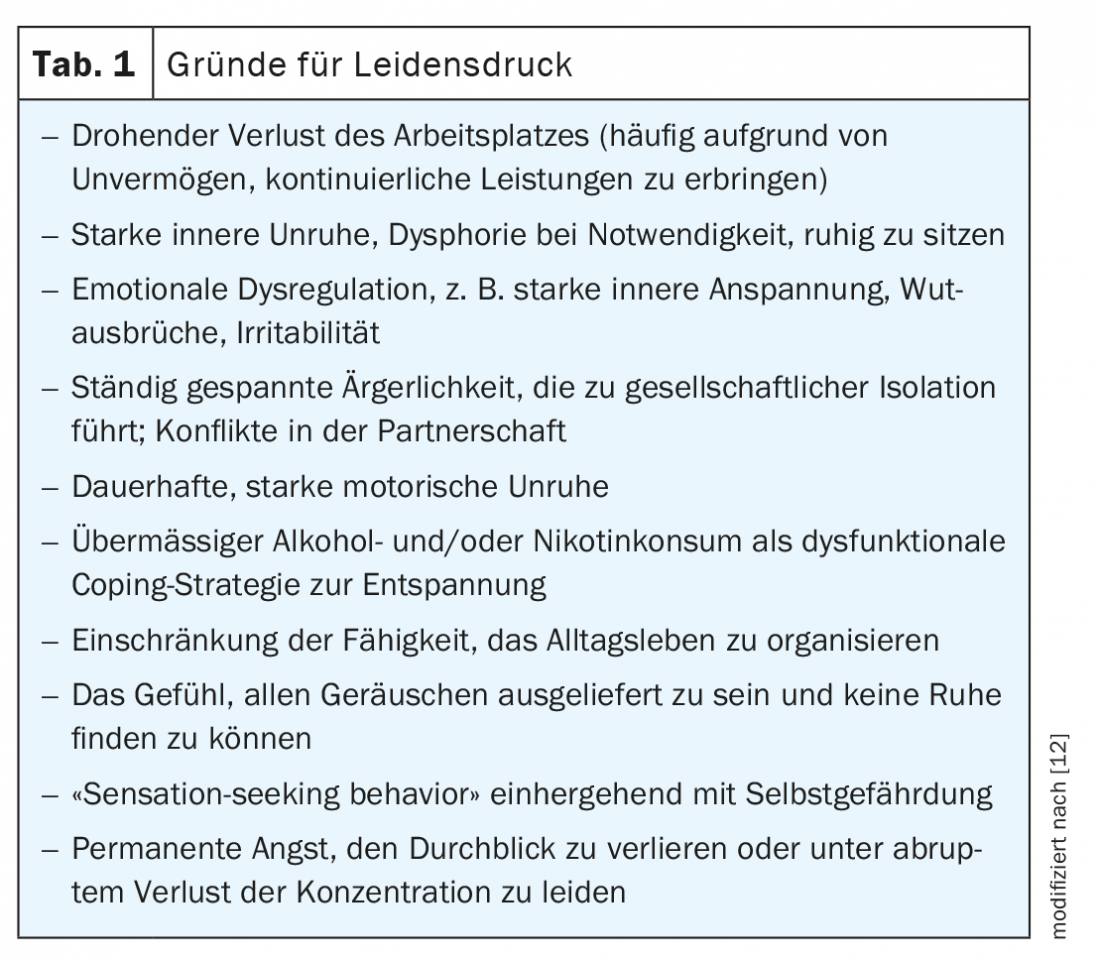
El tratamiento debe tener en cuenta tanto la sintomatología central del TDAH como la presencia de trastornos comórbidos, por lo que normalmente debe ser multimodal, es decir, utilizar los componentes terapéuticos disponibles de psicoeducación, psicoterapia y farmacoterapia (Tab. 1). En el marco del concepto de terapia multimodal, se sugieren medidas no farmacológicas como la educación y la psicoeducación como base al inicio de la terapia. Además, se recomiendan intervenciones psicoterapéuticas, especialmente en el caso de los problemas de autoestima que suelen presentar los afectados u otras enfermedades concomitantes [19]. El tratamiento farmacológico puede llegar a ser necesario para crear de este modo una base neurobiológica que permita a los pacientes acceder en primer lugar a otras medidas terapéuticas como la terapia conductual. El objetivo de todas las intervenciones terapéuticas es lograr la remisión más completa posible de los síntomas y el restablecimiento del funcionamiento psicosocial.
Abordar la farmacoterapia en una fase temprana
Durante mucho tiempo, no hubo opciones de tratamiento farmacológico aprobadas para adultos en muchos países europeos. Mientras tanto, se dispone de al menos tres preparados con el patrón oro metilfenidato (MPH) y lisdexanfetamina (LDX) como estimulantes y atomoxetina (ATX) como no estimulante. El preparado que se elija debe considerarse individualmente (Tab. 2, Tab. 3) .

Según los estudios, el 75% de los pacientes tratados se benefician de la terapia con MPH si se toma como criterio de éxito terapéutico una reducción de los síntomas de al menos el 30% [20]. Varios metaanálisis han demostrado una eficacia significativa sobre los síntomas básicos del TDAH [21–23]. Además, conduce a una reducción del trastorno de regulación emocional [24]. El estimulante inhibe la recaptación de dopamina y, en menor medida, de noradrenalina de la hendidura sináptica a la neurona presináptica mediante la inhibición de los correspondientes transportadores de monoaminas. Esto aumenta la concentración del transmisor en la hendidura sináptica y optimiza la transmisión de la señal.
El efecto del LDX, en cambio, es diferente. Este profármaco se hidroliza en la d-anfetamina activa en el citosol de los eritrocitos. La D-anfetamina provoca un aumento de la liberación de dopamina y noradrenalina en el cerebro e inhibe su recaptación en la neurona presináptica. En principio, la eficacia parece ser comparable a la del MPH con una ligera tendencia hacia una mayor fuerza del efecto en la sintomatología central [25,26].
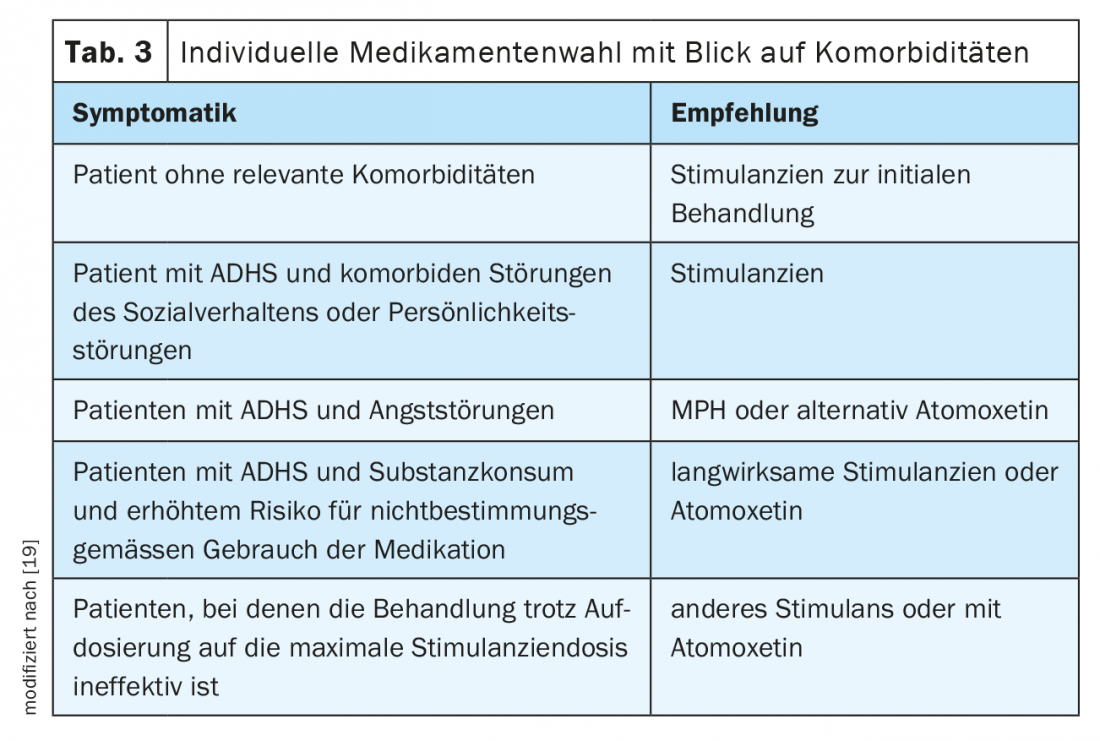
El inhibidor de la recaptación de norepinefrina, la atomoxetina, inhibe el transportador de norepinefrina. Esto aumenta la disponibilidad de noradrenalina en la hendidura sináptica de la neurona. Su prescripción está indicada principalmente cuando los estimulantes no son eficaces o no son tolerados o rechazados por el paciente. Sin embargo, la eficacia es menor que la de los estimulantes [27]. Otras sustancias como el bupropión también parecen tener efecto, pero no están aprobadas para la indicación [27].
Efectos adversos
Por supuesto, pueden producirse efectos secundarios con cualquier intervención farmacológica. En general, sin embargo, los estimulantes en particular son bien tolerados. Pueden producirse reacciones adversas al fármaco, especialmente al inicio de la terapia, pero suelen ser de leves a moderadas y pueden atribuirse al mecanismo de acción. Suelen depender de la dosis y pueden controlarse bien mediante una titulación individual. Por ejemplo, puede observarse una disminución del apetito, dificultad para conciliar el sueño y dolores de cabeza. También es posible un aumento del pulso y de la tensión arterial.
La atomoxetina no estimulante también se tolera bien en general. Asimismo, los efectos secundarios indeseables se producen predominantemente en las primeras semanas de tratamiento y rara vez son graves. Además de los dolores de cabeza y la reducción del apetito, son posibles las molestias abdominales, las náuseas y los cambios de humor.
Además, deben observarse disfunciones sexuales, disfunción eréctil, disfunción eyaculatoria y dismenorrea. Además, se ha informado de ideación suicida en pacientes menores de 30 años al inicio de la terapia. Dado que tanto los estimulantes como la atomoxetina pueden provocar un aumento de la frecuencia cardiaca y de la presión arterial, deben descartarse las enfermedades cardiovasculares antes de iniciar la terapia. Además, deben determinarse el pulso, la presión arterial y el peso corporal y comprobar regularmente durante el curso del tratamiento.
Terapia diseñada a largo plazo
Básicamente, la duración del tratamiento farmacológico se basa en las necesidades individuales del paciente. A veces, las intervenciones limitadas en el tiempo pueden ser útiles, por ejemplo, si los cambios en las circunstancias vitales pueden provocar deterioros funcionales. En general, sin embargo, el tratamiento debe establecerse a largo plazo. Los estudios de seguimiento demuestran que la terapia a largo plazo durante varios años conlleva una mayor reducción de los síntomas y una mejora del nivel de funcionamiento en la vida cotidiana que el tratamiento a corto plazo [28].
Además, la eficacia de los preparados sólo puede evaluarse plenamente al cabo de varias semanas. Por lo tanto, debe evitarse una interrupción prematura de la terapia. No obstante, siempre pueden planificarse intentos de interrupción para comprobar la continuación de la indicación de la farmacoterapia.
Conclusión
El trastorno por déficit de atención con hiperactividad persiste en la edad adulta en el 66% de los afectados [29]. Sin embargo, los pacientes adultos con TDAH siguen estando diagnosticados en muy raras ocasiones. Un cambio en la sintomatología básica típica del trastorno por déficit de atención, hiperactividad e impulsividad, así como las enfermedades comórbidas, pueden enmascarar la enfermedad subyacente. En consecuencia, los adultos con TDAH rara vez reciben un tratamiento eficaz. Pero esto puede tener graves consecuencias. Existen sustancias eficaces que logran buenos resultados, además de la psicoterapia y la psicoeducación. El fármaco de primera elección es el metilfenidato. Tanto los síntomas centrales como la desregulación emocional pueden reducirse eficazmente con estimulantes.
Mensajes para llevarse a casa
- El TDAH persiste en la edad adulta en aproximadamente el 66% de los casos, pero a menudo pasa desapercibido debido al cambio de síntomas y a la aparición de comorbilidades.
- Un régimen de tratamiento eficaz es multimodal e incluye psicoeducación, psicoterapia y farmacoterapia.
- La metilfenidad está disponible como fármaco de primera línea.
- El tratamiento farmacológico puede mejorar tanto la sintomatología central como la desregulación emocional.

Literatura:
- Nyberg E, et al: TDAH en adultos. HOGREVE 2013.
- Fayyad J, et al: Br J Psychiatry 2007; 190: 402-409.
- Rösler M, et al.: Nervenarzt 2008; 3: 320-327.
- Barbaresi WJ, et al: Pediatrics 2013; 131: 637-644.
4a. Estevez N, Eich-Höchli D, Dey M, et al.: (2014) Prevalencia y factores asociados del trastorno por déficit de atención e hiperactividad en adultos jóvenes suizos. PLoS ONE 9(2): e89298. doi:10.1371/journal.pone.0089298. - Polyzoi M, et al: Neuropsychiatr Dis Treat. 2018; 14: 1149-1161.
- Ströhlein B, et al.: NeuroTransmitter 2016; 27.
- Chien WC, et al: Res Dev Disabil 2017; 65: 57-73.
- Bron TI, et al: Accid Anal Prev 2018; 111: 338-344.
- Chang Z, et al: JAMA Psychiatry 2017; 74: 597-603.
- Barkely RA: Psychiatr Clin North Am 2004; 27(2): 233-260.
- Kittel-Schneider S, et al: J Clin Med 2019; 8(10): 1643.
- Krause J, Krause KH: TDAH en la edad adulta. Schattauer-Verlag 2014.
- Rösler M, Retz W: Psicoterapia 2008; 13(2): 175-183.
- Pineiro-Dieguez B, et al: J Atten Disord 2016; 20: 1066-1075.
- Barkley RA: Trastorno por déficit de atención con hiperactividad. Manual de diagnóstico y tratamiento, 3ª ed. Guilford, Nueva York
- Adler L, et al: Patrones de comorbilidad psiquiátrica con el trastorno por déficit de atención con hiperactividad. Resumen 119. 19º Congreso de Psiquiatría y Salud Mental de EE.UU.; noviembre de 2006; Nueva Orleans, Luisiana.
- Rostain AL: Postgrad Med 2008, 120(3): 27-38
- Torgersen T, et al: Nord J Psychiatry 2006; 60(1): 38-43.
- Grupo de Trabajo de las Sociedades Científicas Médicas. Directriz S3: TDAH en la infancia, la adolescencia y la edad adulta. Número de registro 028-045. AWMF; 2017
- Retz W, Rösler M: Resistencia terapéutica en el tratamiento del TDAH en la edad adulta. En: Schmaus M, Messer T: Therapieresistenz bei psychischen Erkrankungen. Munich: Elsevier; 2009: 175-188.
- Faraone SV, et al: J Clin Psychopharmacol 2004; 24: 24-29.
- Koesters M, et al: J Psychopharmacol 2009; 23: 733-744.
- Castells X, et al: CNS Drugs 2011; 25: 157-169.
- Retz W, et al: Exp Rev Neurother 2012; 12: 1241-1251
- Mészáros A, et al: Int J Neuropsychopharmacol 2009; 12: 1137-1147.
- Stuhec M, Lukić P, Locatelli I: Ann Pharmacother 2018; 53: 121-133.
- Cortese S, et al: Lancet Psychiatry 2018; 5: 727-738.
- Fredriksen M, et al: Eur Neuropsychopharmacol 2013; 23: 508-527.
- Kooij, et al: BMC Psychiatry 2010, 10: 67.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2020; 18(6): 12-15.