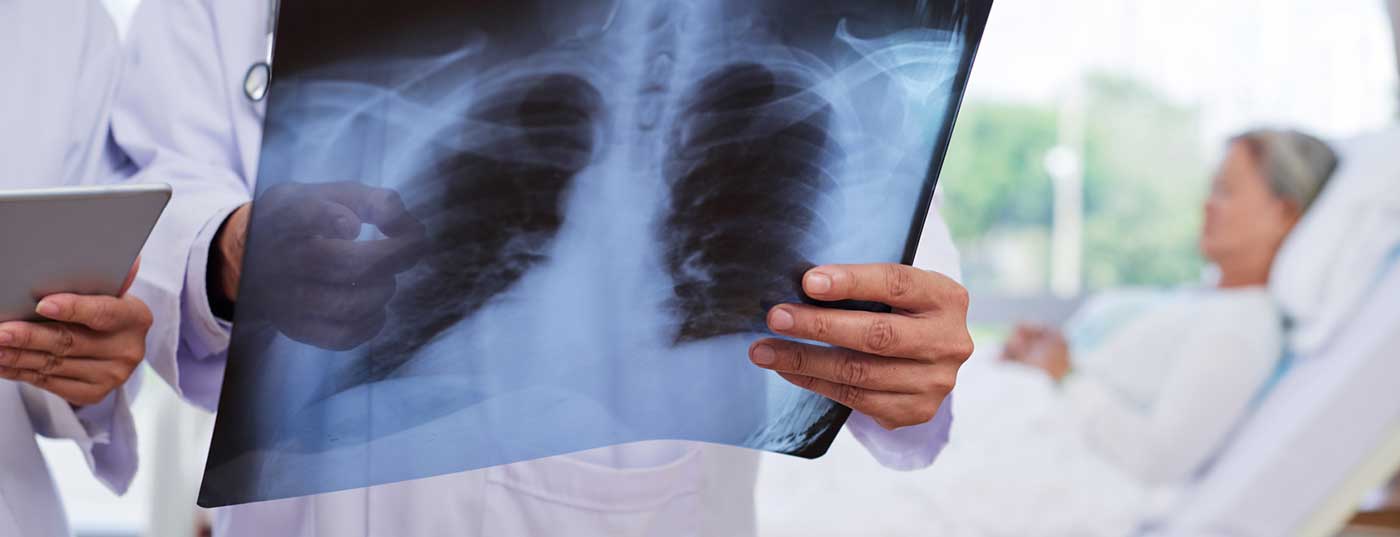
La abreviatura EPI de enfermedad pulmonar intersticial es ampliamente conocida por los neumólogos. Mucho menos conocidas, en cambio, son las ILA – Anomalías Pulmonares Intersticiales. El término se utiliza cuando se encuentran cambios inusuales en la TC en personas que no tienen un diagnóstico clínico de EPI en ese momento.
Con el aumento de la edad, se producen con mayor frecuencia cambios en los pulmones como condensaciones estriadas y reticulares, nódulos centrilobulares, quistes y bronquiectasias discretas. ¿Son estos cambios incidentales, conocidos como ILA, sin importancia computados tomográficamente? ¿O debería considerarse la ILA como una forma muy leve o temprana de enfermedad pulmonar que requiere terapia?
Aunque no existe una definición clara, está claro que un ILA debe afectar a más del 5% de la superficie de un segmento pulmonar de:
- Cristal esmerilado,
- patrón reticulado,
- nódulos centrinulares,
- Quistes (sin enfisema),
- Patrón de nido de abeja o
- Bronquiectasias por tracción
“Estos son los seis patrones morfológicos que proporcionan la gran mayoría de estas anomalías crónicas”, afirmó el radiólogo profesor Dr. Gerhard Mostbeck, de Viena, en Pneumo-Update 2019 en Maguncia (D). “En los últimos años, las tomografías computarizadas seriadas han demostrado que no es infrecuente que una anomalía de este tipo progrese hasta convertirse en una enfermedad completa”. Según el experto, también se ha demostrado que la ILA está asociada a un rápido deterioro de la LuFu y a un aumento de la mortalidad.
Un estudio reciente [1] ha investigado qué “patrones” de estos cambios en el ILA se asocian con la progresión a EPI y con una mayor mortalidad. Para ello, los autores utilizaron a 5320 participantes del estudio AGES-Reykjavik, de los cuales 3167 fueron examinados con TC y TC de control en un intervalo medio de 5,1 años. Tres radiólogos y neumólogos independientes definieron primero la presencia o ausencia de ILA (definida como cambio en más del 5% de una zona pulmonar) en la TC de prevalencia.
El resultado fue revelador: 327 participantes (10%) presentaban un ILA en al menos uno de los exámenes de TC. De ellos, 73 personas han mostrado progresión en el curso. La edad avanzada y una mutación genética (genotipo MUC5b) se asociaron de forma estadísticamente significativa con la progresión. Los cambios fibróticos tenían la mayor probabilidad de progresión, pero también de aumento de la mortalidad. Los autores concluyen que pueden utilizarse patrones específicos de anomalías pulmonares intersticiales para estimar pronósticamente la progresión a EPI y el aumento de la mortalidad.
Además del aumento de la prevalencia con la edad y la mayor mortalidad, es especialmente evidente la correlación con la fibrosis pulmonar. En particular, los patrones fibróticos como las bronquiectasias por tracción y las zonas de pulmón en panal suelen evolucionar hacia la fibrosis pulmonar. Por lo tanto, según el Prof. Mostbeck, los “cambios discretos”, si son “fibróticos”, también pueden comunicarse en personas asintomáticas de edad avanzada. Debe señalarse la posibilidad de progresión y es obvia la necesidad de un seguimiento por TAC y de una aclaración por parte del especialista pulmonar.
“Deberíamos estar familiarizados con el término ILA”, concluyó el radiólogo, “y también ser conscientes de su posible importancia en términos de progresión a ILD en un patrón fibrótico”. Recomendó abstenerse de referirse ambiguamente a los cambios pequeños o insignificantes como “hipóstasis”, “residuos postinflamatorios” o “compresiones posicionales”, “como ha sido la costumbre popular en radiología”. El reto para el neumólogo consiste en reconocer los cambios pulmonares fibróticos en particular como una anomalía, describirlos y encontrar una mayor aclaración y seguimiento.
Fuente: Conferencia “Imagen torácica” en el 16º Seminario de Actualización en Neumología en Maguncia (D), 15.11.2019
Literatura:
- Putman RK, Gudmundsson G, Axelsson GT, et al: Los patrones de imagen se asocian a la progresión de las anomalías pulmonares intersticiales y a la mortalidad. Revista americana de medicina respiratoria y de cuidados críticos 2019; https://doi.org/10.1164/rccm.201809-1652OC
InFo NEUMOLOGÍA Y ALERGOLOGÍA 2019; 1(3): 25