La inflamación del cuello es una queja frecuente en la consulta del médico generalista. Los exámenes por ultrasonidos son una buena forma de realizar un diagnóstico específico. Es especialmente útil para evaluar inflamaciones poco claras en el cuello, ya que casi todas las estructuras son fácilmente accesibles.
La inflamación del cuello es una queja frecuente en la consulta del médico generalista. Ya se puede establecer una hipótesis de trabajo mediante una anamnesis dirigida. El objetivo de la anamnesis es preguntar sobre los síntomas y los síntomas acompañantes, además del inicio y la evolución temporal (tab. 1). En los antecedentes personales, también es importante preguntar sobre los factores de riesgo de hinchazón del cuello (medicación, exposición profesional, contacto con animales, estancias en el extranjero, sustancias nocivas o enfermedades secundarias). A la hora de realizar un historial familiar, es especialmente importante averiguar si existen antecedentes familiares de tumores.

El estado evalúa la localización, la desplazabilidad, el número de masas, la consistencia, la formación de fístulas, la hipertermia y el enrojecimiento de la piel sobre la hinchazón. Se trata de encontrar una causa o, al menos, de reducir las posibilidades. Especialmente en el caso de causas infecciosas o tumorales, el estado de toda la mucosa de la garganta, la nariz y la zona del oído es muy importante.
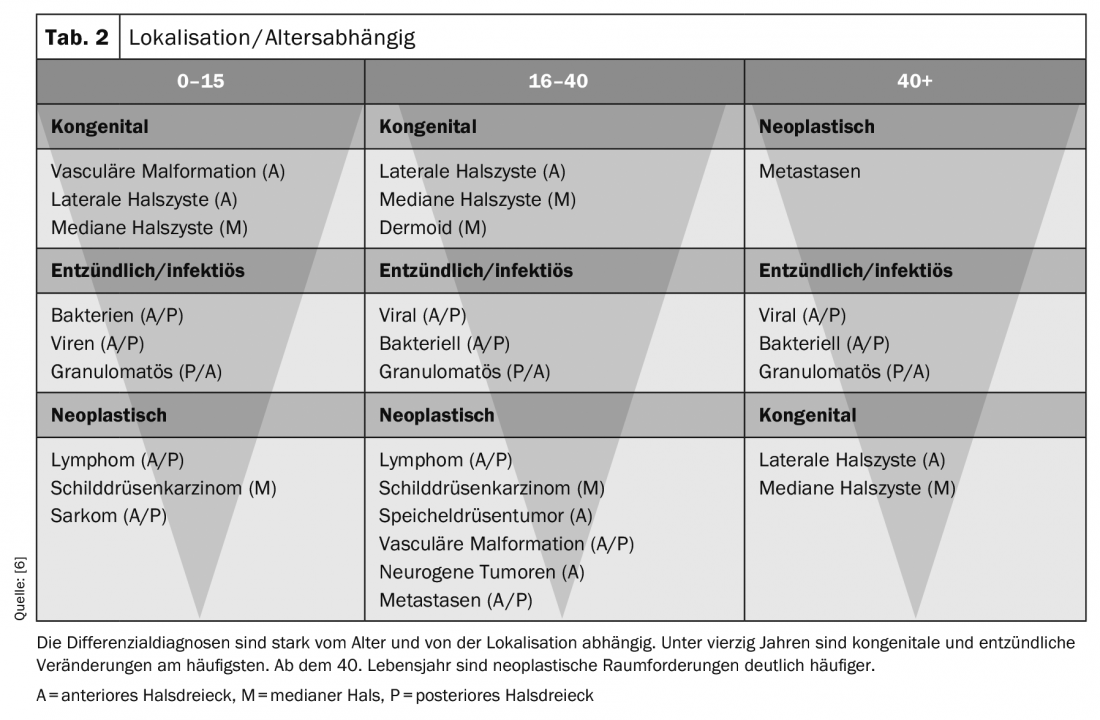
La edad y la localización tienen una gran influencia en la delimitación de los diagnósticos diferenciales (Tab. 2). A continuación, puede formularse una hipótesis de trabajo basada en los antecedentes y el estado, que deberá comprobarse mediante ecografía. Dado que todas las estructuras del cuello son muy superficiales, pueden visualizarse muy bien mediante ecografía. Se recomienda una sonda lineal con una gama de frecuencias de 8-13 MHz (una sonda matricial si está disponible).
Para obtener una imagen de buena calidad, recomendamos aplicar la regla de los 4 botones [1]. El objetivo es optimizar la calidad de la imagen lo más estandarizada posible en poco tiempo. Se realizan cuatro ajustes a la vez:
- Gane
- Frecuencia (10-12 MHz)
- Profundidad (aprox. 2,5-3 cm)
- Enfoque (aprox. 1,5-2 cm)
Normalmente, el examen ecográfico se realiza con la paciente tumbada. El aparato se maneja con la mano izquierda y la sonda se guía con la derecha. Una buena postura es importante. La silla, la camilla y el monitor deben ser ajustados al tamaño corporal por el examinador. Normalmente se recomienda apoyar el brazo derecho sobre el paciente. Si el apoyo le resulta incómodo, el paciente puede cruzar los brazos y el examinador puede apoyarlo en él.
Dependiendo de la exposición del cuello, puede colocarse una almohada bajo el cuello. Merece la pena realizar siempre el examen ecográfico de la misma manera y, sobre todo, sistemáticamente para que se examinen todas las regiones del cuello. No existe una norma para la orden. En la clínica ORL de Berna, siempre empezamos con un examen de la glándula tiroides. Con la imagen de la glándula tiroides también realizamos los ajustes del aparato (regla de los 4 botones). A continuación repasamos todo el cuello, primero por el lado no patológico, incluido el cuello y la nuca. de la glándula parótida y luego en el lado patológico incl. de la glándula parótida. El objetivo es que todas las regiones (niveles de ganglios linfáticos) del cuello estén controladas.
La patología debe considerarse y evaluarse siempre en dos niveles. Se evalúan el límite, la estructura interna, la configuración, la sonopalpación y el flujo sanguíneo (Tab. 3 ). Dado que las estructuras y patologías de la zona del cuello son muy superficiales, la sonopalpación puede proporcionar una buena información sobre si se trata de una masa blanda (quística) o dura (sólida). Con los dispositivos más nuevos, la elastografía también puede utilizarse para evaluar la dureza del tejido. Si hay amplificación dorsal del sonido, es señal de líquido en la masa. Puede tratarse de pus, sangre, seroma o incluso necrosis. Ecográficamente, no puede hacerse una diferenciación clara de estos fluidos. La anamnesis puede ser útil para la diferenciación.

Si el diagnóstico no está claro, o para confirmarlo, puede realizarse una aspiración con aguja fina. Ésta debe ser siempre guiada por ecografía, especialmente para las lesiones más pequeñas.
Hay dos formas de realizar la punción:
- Técnica en el plano: La punción se realiza a lo largo del transductor en el plano del transductor. Con este método se puede visualizar toda la aguja, incluida la aguja. el pulimento.
- Técnica fuera de plano: La punción es perpendicular al plano del transductor. Esto permite que sólo se vea la punta de la aguja. Este método es especialmente adecuado para los tumores más profundos.
Recomendación para la realización de la aspiración con aguja fina [2]
Según las últimas directrices europeas, se recomienda proteger el transductor, desinfectar la piel y pincharla con gel estéril o desinfectante que no ataque al transductor. Se puede puncionar el fluido u obtener células por punción. A continuación, el fluido y/o las células pueden examinarse citopatológicamente +/- bacteriológicamente.
Patologías según su etiología (Tab. 4): Mediante la anamnesis y el estado, suele ser posible dividir las posibles patologías en grandes grupos de diagnósticos diferenciales. Esto ayuda en la evaluación de las imágenes ecográficas.
Patologías según la localización (Fig. 1) : Especialmente en el diagnóstico de tumores, es importante que la localización de una masa sea lo más precisa posible. El cuello está dividido en seis niveles anatómicamente limitados.
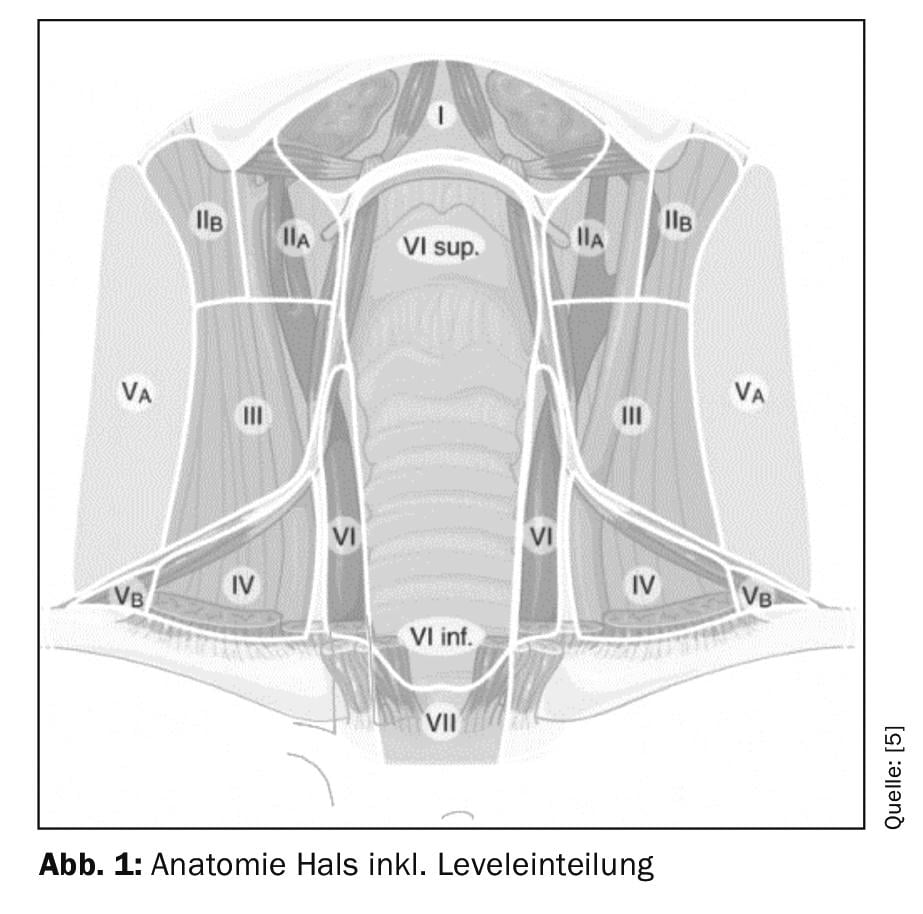
La región submentoniana (nivel Ia) está formada por el venter anterior del músculo digástrico, el os hyoideum y el plano medio del cuello. La región submandibular está formada por el venter anterior del músculo digástrico, el venter posterior del músculo digástrico y el borde inferior de la mandíbula (nivel Ib). El Gl. submandibularis también se encuentra en esta región.
La parte lateral del cuello está dividida por el músculo esternocleidomastoideo en una parte anterior (niveles II-IV) y otra posterior (nivel V). La porción anterior se divide en Nivel IV (caudal al músculo omohioideo), Nivel III (craneal al músculo omohioideo y caudal a la bifurcación carotídea) y Nivel II (craneal a la bifurcación carotídea y caudal al músculo digástrico venterior). La mediana del cuello (nivel VI) incluye todos los ganglios linfáticos pre y paratraqueales, así como los ganglios linfáticos peritiroideos. El límite lateral está formado por el aa. Carotis communis formado.
Patologías en el cuello medio
Las patologías de la región mediana del cuello suelen ser congénitas, sobre todo en pacientes jóvenes (quiste mediano del cuello, quiste tímico, dermoide, teratoma). A partir de los 40 años, las neoplasias son significativamente más frecuentes (metástasis o tumores primarios benignos/malignos). Es raro que una masa congénita sea sintomática por primera vez después de los 40 años. Muy a menudo los nódulos tiroideos se encuentran ecográficamente como hallazgos incidentales. Los nódulos tiroideos pueden ser sintomáticos a partir de cierto tamaño si presionan la tráquea, el esófago, la laringe o se hacen visibles externamente. La prevalencia de los nódulos tiroideos es aproximadamente la misma que la edad del paciente. Dado que los nódulos tiroideos son hallazgos incidentales muy frecuentes, es importante saber cómo tratarlos. Es importante que se describa y evalúe cada nodo individual. Existen diferentes directrices sobre cómo deben evaluarse los nódulos tiroideos y cómo proceder a partir de ahí (ATA, TIRADS). En el Inselspital nos adherimos a las Directrices Americanas de 2015 (ATA) (Tab. 5) [3]. Las directrices de la ATA de 2015 han integrado plenamente el examen ecográfico en la decisión de tratamiento. Cada nodo se evalúa individualmente y se le asigna una categoría de riesgo. Existen cinco categorías de riesgo. Si el ganglio es hipoecogénico, ya pertenece a una de las dos categorías de mayor riesgo. Si además se presenta otro signo de malignidad, como bordes difusos, microcalcificaciones, más alto que ancho o diseminación extratiroidea, el nódulo pertenece a la categoría de mayor riesgo, con un riesgo de malignidad de >70-90%. En función del tamaño del bulto y de la clase de riesgo, se decide si es necesaria una punción o si se puede comprobar el bulto mediante ecografía (Tab. 5).

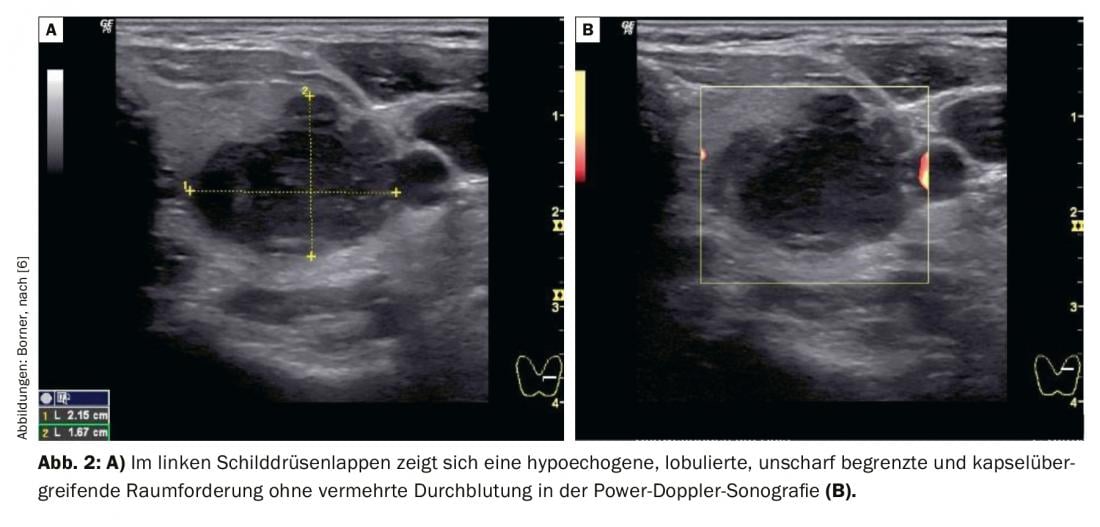
La figura 2 de la glándula tiroides izquierda muestra una masa hipoecogénica, indistintamente circunscrita, que mide 2,15×1,67 cm, está lobulada y no muestra aumento del flujo sanguíneo. En la zona periférica, se extiende sobre la cápsula de la glándula tiroides. Según las directrices actuales de la ATA, esta lesión es altamente sospechosa de malignidad de la glándula tiroides, ya que es hipoecogénica y además muestra otros criterios de malignidad (límite borroso, diseminación extratiroidea). En este caso, se recomienda una aspiración con aguja fina de 1 cm o más según las directrices. La aspiración con aguja fina mostró un carcinoma de tiroides indiferenciado.
Patologías en la región lateral del cuello
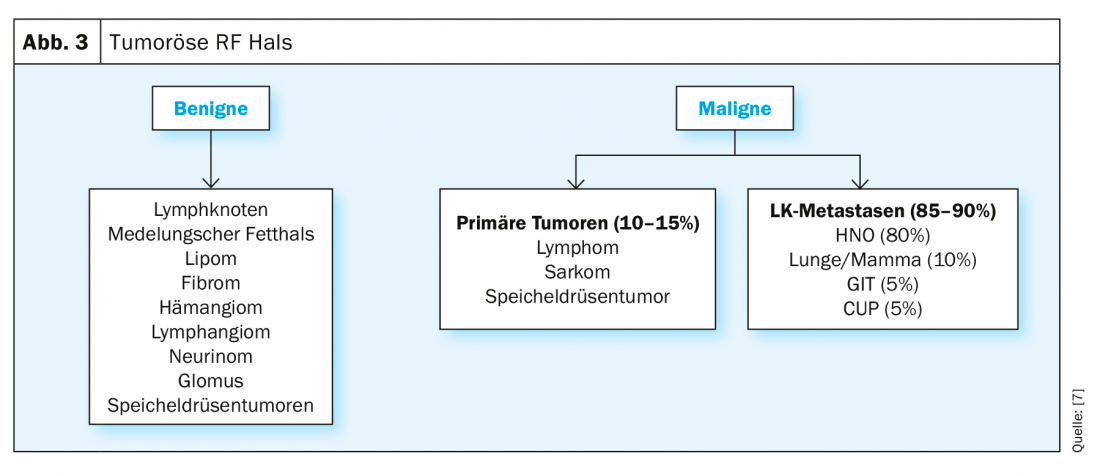
Mediante la anamnesis y el estado, se pregunta por la dinámica y una posible causa de la hinchazón. Las causas más comunes de hinchazón son inflamatorias (ganglios linfáticos reactivos). Son posibles los tumores benignos (lipomas, fibromas, neurinomas, tumores glómicos, tumores de las glándulas salivales) y en pacientes mayores de 40 años las metástasis y los tumores malignos primarios (Fig. 3). Entre los tumores malignos, las metástasis son significativamente más frecuentes que los tumores malignos primarios. Las metástasis en la zona del cuello tienen el tumor primario en la zona ORL en un 80%. Por lo tanto, es muy importante que se realice un estado de las mucosas completas para cada masa poco clara en el cuello.
Presentación del caso
Un hombre de 46 años presenta una inflamación cervical indurada y dolorosa en el lado izquierdo (Fig. 4) desde hace 2 semanas. Nunca antes había tenido quejas similares. No se pudo determinar ninguna causa anamnésica clara (ni foco de infección, ni síntomas B, ni estancia en el extranjero, ni animales domésticos, ni noxas, ni otras enfermedades). Excepto por la inflamación indurada dolorosa, el estado sólo muestra una alteración cariosa del diente. El resto del estado otorrinolaringológico no presentaba complicaciones.
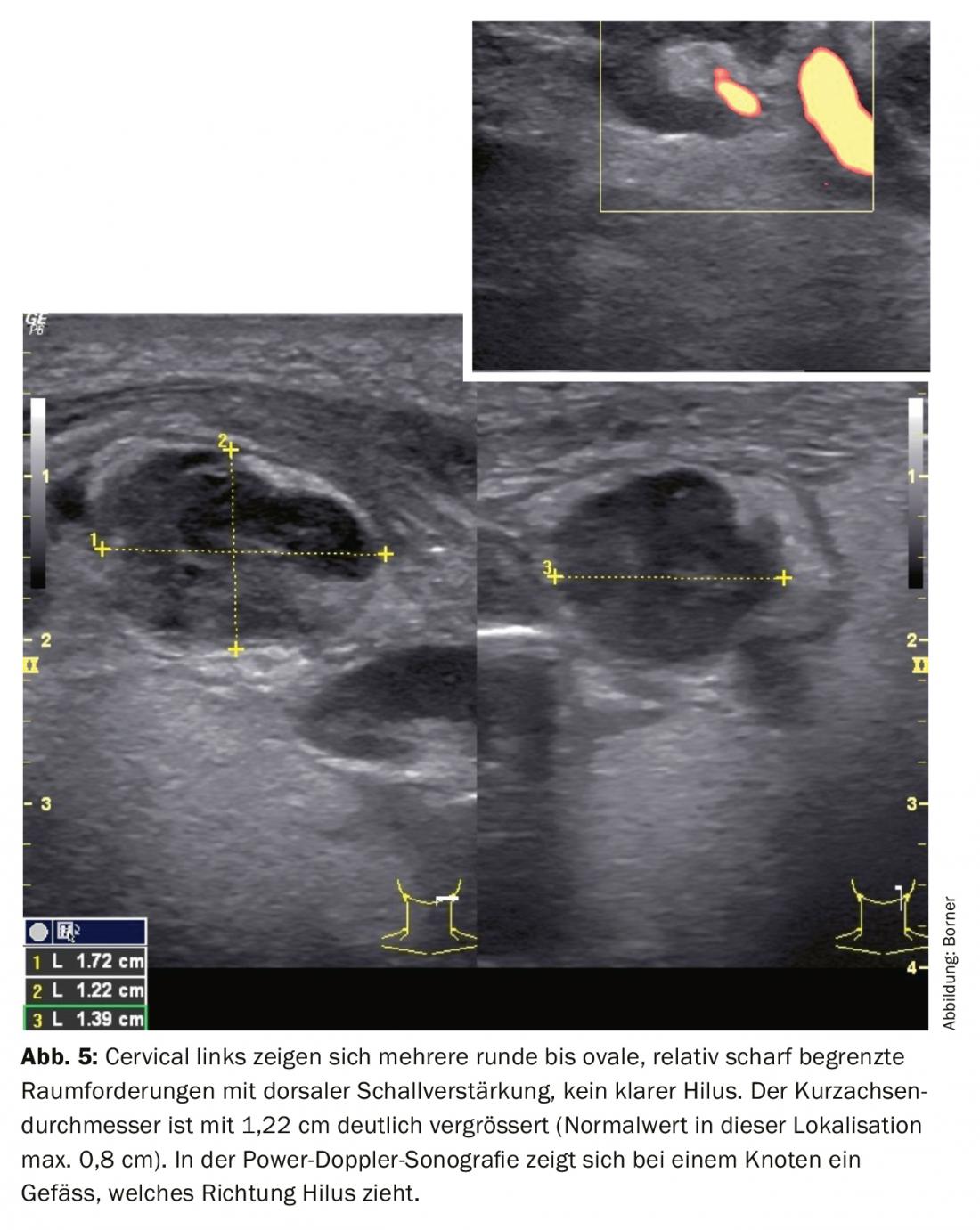
La ecografía muestra varios FR relativamente bien delimitados, hipoecogénicos, redondos a ovales, no homogéneos, con realce acústico dorsal. El diámetro del eje corto está claramente aumentado con 1,22 cm (valor normal en esta localización máximo 0,8 cm). No hay aumento del flujo sanguíneo central ni periférico (Fig. 5).

Para acotar los diagnósticos diferenciales, nos planteamos sistemáticamente las tres preguntas siguientes:
1. ¿podría ser un ganglio linfático?
2. si se trata de un ganglio linfático, ¿está patológicamente modificado?
3. si está patológicamente alterado, ¿cuál es la patología?
a. Hiperplasia
b. Inflamatorio
c. Neoplásico
Concretamente, esto significaría para la lesión de la figura 5:
1. Podría tratarse de un ganglio linfático.
2. está patológicamente alterado.
3. basándose en la anamnesis y la amplificación del sonido dorsal podría tratarse de un ganglio linfático abscesado.
Para confirmar el diagnóstico, se realizó una FNP, que mostró pus. Se examinó el pus y mostró una infección por Actinomyces. Iniciamos una terapia antibiótica con co-amoxicilina i.v. Después de 3 días no hubo mejoría, por lo que tuvimos que realizar un drenaje externo del absceso. El curso postoperatorio fue muy agradable.
La evaluación ultrasonográfica de los ganglios linfáticos es difícil porque existen varios criterios que no pueden considerarse individualmente, sino sólo en su contexto [4]. La evaluación incluye:
- Tamaño del ganglio linfático; especialmente el diámetro del eje corto
- la homogeneidad
- el límite
- la circulación sanguínea
- la evaluación del hilio y la corteza
- la forma
Cabe mencionar específicamente que los ganglios linfáticos redondos también pueden ser normales en la zona del cuello (en el nivel I, IIA y en la glándula parótida). Para evaluar el tamaño, el método más sencillo consiste en determinar el diámetro del eje corto.
- El diámetro del eje corto puede ser de un máximo de 8 mm en los niveles IB y II
- En el resto de regiones puede ser de un máximo de 5 mm.
Esta norma simplifica enormemente la evaluación, ya que no es necesario calcular ningún índice. También simplifica el seguimiento de los ganglios linfáticos alterados.
Patologías de las glándulas salivales
Los humanos tenemos seis glándulas salivales grandes (gl. parotis, gl. submandibularis, gl. sublingualis), cada una de ellas dispuesta en pares, y entre 600 y 800 glándulas salivales pequeñas, que se encuentran en las mucosas. Sonomorfológicamente, las glándulas salivales grandes son homogéneas e hiperecogénicas. Las glándulas salivales pequeñas y el sistema ductal no pueden visualizarse normalmente. Dado que las glándulas salivales grandes están emparejadas, merece la pena compararlas, sobre todo si existe patología. Existen lesiones circunscritas (tumores) y cambios difusos (por ejemplo, inflamaciones, enfermedades sistémicas).
En las patologías de las glándulas salivales, la cuestión de la dependencia alimentaria es central. Todas las patologías (cálculos salivales, estenosis, tumores) que afectan o constriñen el sistema ductal provocan molestias relacionadas con la alimentación.
Los cambios difusos agudos suelen ser infecciones víricas (por ejemplo, paperas) o bacterianas. Sonomorfológicamente, no pueden distinguirse. Las inflamaciones víricas afectan más a menudo a varias glándulas y las bacterianas a una sola. Sin embargo, se puede descartar un absceso mediante ecografía.
En los cambios crónicos difusos, la enfermedad de Sjögren primaria y secundaria son las causas más comunes. Éstas provocan la cicatrización de todo el tejido. Sonomorfológicamente, el tejido está hipoecogénicamente alterado. Dependiendo del estadio, presenta cambios quísticos, que pueden ser de diferentes tamaños. También puede tener cambios cicatriciales que se presentan de forma hiperecogénica. Suelen verse afectadas varias glándulas. Si el sistema ductal está afectado, el paciente presenta molestias adicionales relacionadas con la alimentación. En este caso, el sistema de conductos suele poder representarse también sonomorfológicamente.
Los cambios circunscritos son casi siempre neoplasias. En la glándula parótida el 80% de las masas circunscritas son benignas, en la glándula del glande el 80% son benignas. submandibular 50%, y en las glándulas salivales menores sólo el 20% de las masas son benignas.
Regla: Como principio básico, cuanto más pequeña es la glándula, mayor es la probabilidad de que una masa circunscrita sea maligna.
Como patología especial, los cálculos salivales pueden aparecer en las glándulas salivales. Los cálculos salivales se dan en el 1% de la población. Los cálculos salivales son más frecuentes en la gl. submandibular. Sin embargo, sólo muy raramente son sintomáticos.
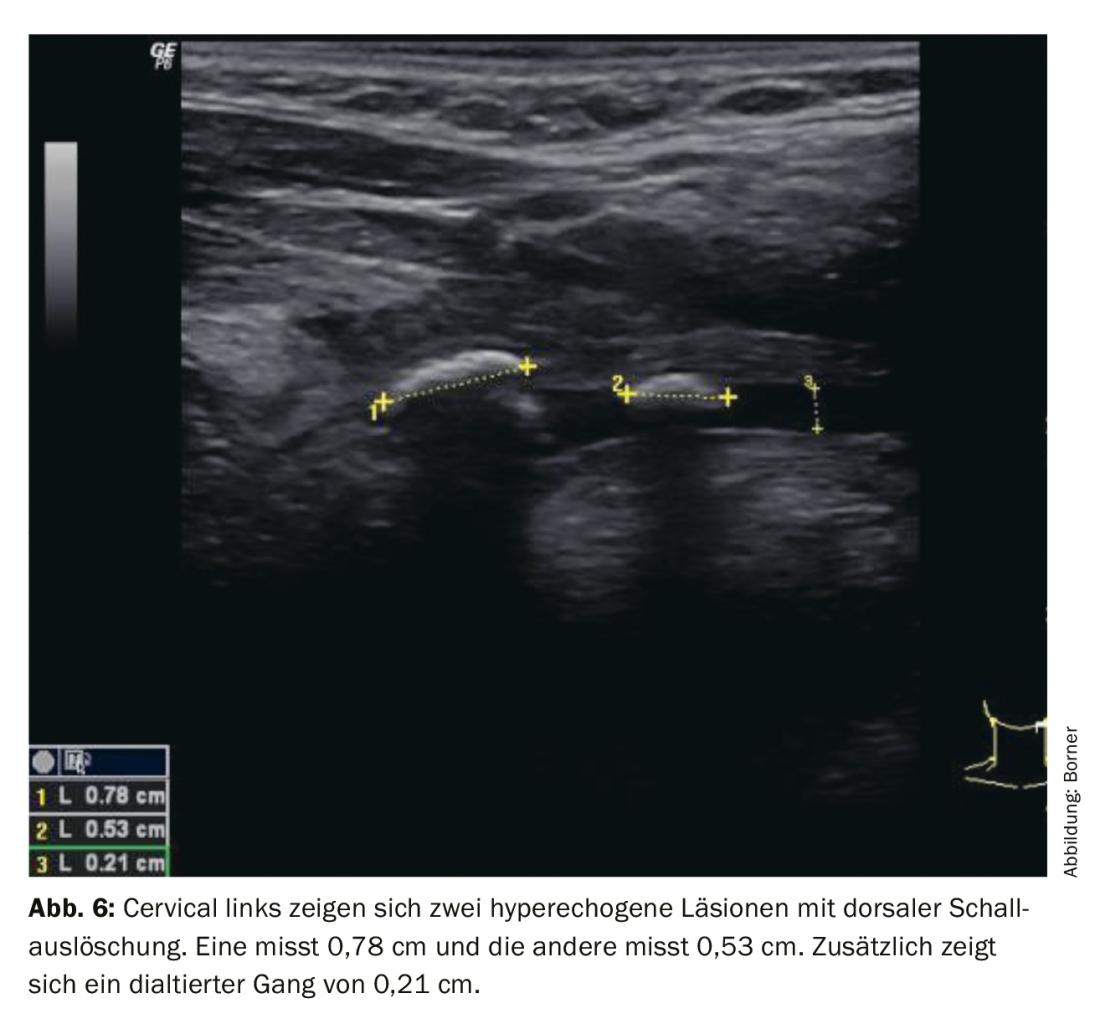
Cálculos salivales en el Gl. submandibularis se localizan muy a menudo en la zona del hilio de la glándula. Ecográficamente, existen signos directos (superficie hiperecogénica) e indirectos (extinción del sonido dorsal y sistema de conductos dilatado). Para una mejor visualización, puede ayudar que el paciente tome sustancias productoras de saliva (caramelos, vitamina C) antes o durante el examen. Esto facilita la visualización del sistema de conductos dilatado (Fig. 6). También es importante no aplicar demasiada presión con la sonda. Los conductos salivales son muy finos y ya pueden comprimirse con poca presión hasta que dejen de ser visibles. Recomendamos utilizar mucho gel para que haya una capa de gel entre el transductor y la piel. Esto garantiza que no se ejerza demasiada presión.
Patologías en el suelo de la boca
Las lesiones espaciales en la zona del suelo de la boca suelen influir pronto en la movilidad de la lengua al hablar y comer. Es importante realizar un examen clínico detallado del suelo de la boca, la lengua y los dientes. El examen bimanual en particular puede ser útil. Ecográficamente, es importante distinguir si la lesión está por debajo o por encima del músculo milohioideo.
Los diagnósticos diferenciales de las lesiones ocupantes de espacio en el suelo de la boca dependen en gran medida de la edad. En los pacientes más jóvenes, puede tratarse de una ránula, un dermoide, un teratoma, una malformación vascular o un quiste mediano del cuello. En raras ocasiones, también puede tratarse de tejido tiroideo ectópico. En pacientes mayores, debe excluirse un cambio tumoral. La ránula puede aparecer a cualquier edad. Una ránula es un diagnóstico clínico. La ecografía puede utilizarse para evaluar la extensión.
Si la causa de la inflamación no está clara clínica y ecográficamente, debe realizarse una aspiración con aguja fina para confirmar el diagnóstico.
Mensajes para llevarse a casa
- La ecografía es muy útil para evaluar inflamaciones poco claras en el cuello, ya que casi todas las estructuras son fácilmente accesibles. El examen es barato, sin exposición a la radiación y puede realizarse rápidamente.
- Es importante ajustar bien la estación de trabajo y la unidad para que se den las condiciones básicas para sonorizar con precisión y placer.
- Por debajo de los 40 años, los cambios inflamatorios y congénitos son las causas más comunes de hinchazón.
- A partir de los 40 años, las neoplasias malignas primarias y especialmente las metástasis son significativamente más frecuentes.
- Los nódulos tiroideos son un hallazgo incidental frecuente. Los nodos deben ser evaluados y documentados individualmente. En función del riesgo de malignidad y del tamaño, se pinchan o se controlan.
Literatura:
- Iro H, Bozzato A, Zenk J: Altas de Ultasonido de Cabeza y Cuello; Thiema
- Müller T, et al: Recomendaciones DEGUM sobre la prevención de infecciones en la ecografía y la ecografía endoscópica. Ultrasonido en Med 2018; 39: 284-303.
- Directrices de manejo de la Amercian Thyroid Association para pacientes adultos con nódulos tiroideos y cáncer diferenciado de tiroides 2015.
- Rettenbacher T: Sonografía de los ganglios linfáticos periféricos Parte 1: Hallazgos normales y criterios de B-scan, Ultrasound in Med 2010; 31: 344-362.
- Leenhardt L, et al: Directrices de la Asociación Europea de Tiroides para la ecografía cervical y las técnicas guiadas por ecografía en el tratamiento postoperatorio de pacientes con cáncer de tiroides. Eur Thyroid J 2013; 2: 147-159.
- Evaluación de las masas cervicales en adultos; American Family Physician. 2015 Mayo 15; 91(10): 698-706.
- Raza Pasha R, Golub JS: Libro; Otorrinolaringología Cirugía de cabeza y cuello, Guía de referencia clínica,4ª edición.
PRÁCTICA GP 2020; 15(1): 16-21