Basándose en los datos de grandes ensayos clínicos, actualmente se recomienda que todos los pacientes con diabetes e insuficiencia cardiaca crónica -independientemente de la fracción de eyección del ventrículo izquierdo- sean tratados con un inhibidor de SGLT-2 como complemento. Como resultado, los estudios han demostrado una reducción significativa de la hospitalización relacionada con la insuficiencia cardiaca y de la mortalidad cardiovascular. Los SGLT-i deben utilizarse como parte de una terapia multimodal.
Alrededor de un tercio de todos los pacientes con diabetes padecen insuficiencia cardiaca (Tabla 1). El riesgo de insuficiencia cardiaca es entre 2 y 5 veces mayor en los diabéticos que en la población general, explicó la Dra. Amadea Erben, del Centro cardiaco alemán de Múnich [1]. “Tenemos que examinar regularmente a los pacientes diabéticos”, dijo el ponente, preguntándoles por síntomas como la disminución del rendimiento, la disnea o los edemas en las piernas. Por el contrario, los pacientes con insuficiencia cardiaca tienen un mayor riesgo de desarrollar diabetes. El 30-40% de los pacientes con insuficiencia cardiaca padecen diabetes o prediabetes. Por lo tanto, todos los pacientes a los que se ha diagnosticado insuficiencia cardiaca por primera vez deben someterse a un cribado para detectar la presencia de diabetes. Para los pacientes mayores de 45 años con resultados negativos, las directrices recomiendan repetir este cribado cada tres años, informó el Dr. Erben [1].
Empagliflozina y dapagliflozina útiles para la HFpEF, HFmrEF y HFrEF
Hasta hace poco, no se podía ofrecer a los pacientes con IC-FEM ninguna terapia que mejorara la mortalidad. Las recomendaciones de la directriz de la ESC de 2021 para este subgrupo de pacientes con insuficiencia cardiaca se limitaban al uso de diuréticos y al mejor tratamiento posible de las comorbilidades. “Esto ha cambiado entretanto”, admitió el ponente [1]. Basándose en los resultados del estudio EMPA-PRESERVED sobre la empagliflozina y del estudio DELIVER sobre la dapagliflozina, se postuló una recomendación de clase I para estos inhibidores de SGLT-2 (SGLT-2-i) en la insuficiencia cardiaca pulmonar crónica en la actualización de 2023 de la directriz de la ESC [8,9]. “Ambos estudios mostraron que la adición de un SGLT-2-i reducía significativamente la muerte cardiovascular y la hospitalización relacionada con la insuficiencia cardiaca. Con empagliflozina en un 21% y con dapagliflozina en un 18%”, afirmó el Dr. Erben de [1,8,9].
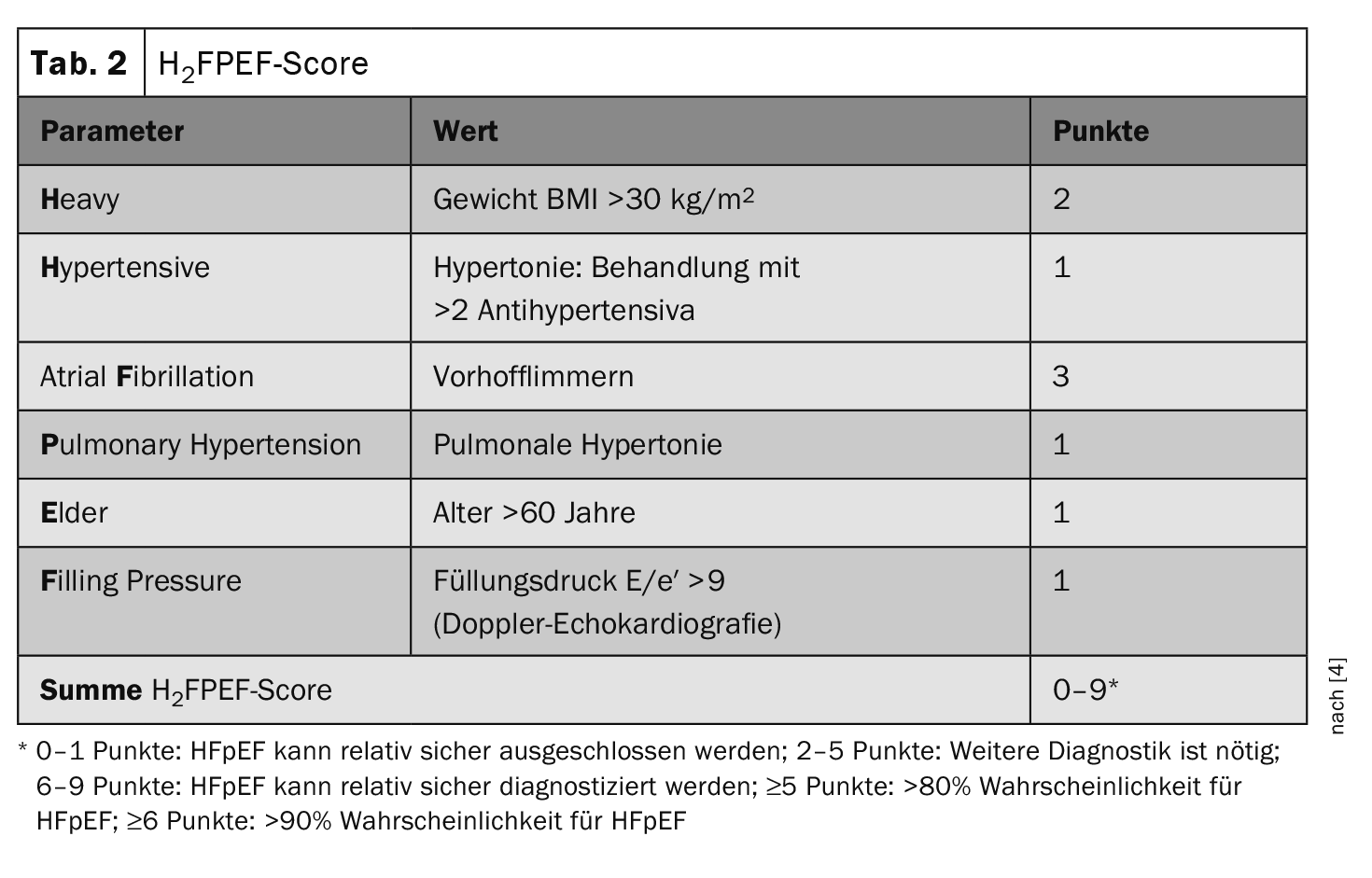
La puntuación H2FPEFcomo ayuda al diagnóstico
“Las comorbilidades desempeñan un papel importante en el desarrollo de la IC-FEM”, subrayó el ponente [1]. Los síntomas concomitantes comórbidos, como la hipertensión arterial, la obesidad o la carencia de hierro, se incluyen en la puntuación H2FPEF. Esta puntuación recomendada en las directrices de la ESC (tabla 2 ) se desarrolló en 2018 y se validó utilizando datos retrospectivos de personas remitidas para una medición invasiva de la presión arterial debido a una disnea inexplicable. La presencia o no de IC-FEP se evalúa en la puntuación H2FPEF mediante 6 parámetros de diferentes ámbitos (factores de riesgo, enfermedades previas y ecocardiografía) [2,3]. En el estudio de validación, esta puntuación permitió diferenciar bien a los pacientes con IC-FEM de aquellos con causas no cardiacas de disnea (p<0,0001).
¿Qué terapia combinada es mejor para la IC-FEr?
Para el tratamiento de la IC-FEr (FEVI ≤40%), desde 2021 existe una recomendación de clase I para el uso de los “cuatro fantásticos”: inhibidor de la ECA o IRA, SGLT-2-i, betabloqueante y antagonista de los receptores de mineralocorticoides. Los dos estudios de referencia DAPA-HF y EMPEROR-Reduced demostraron que el SGLT-2-i como complemento reducía significativamente el criterio de valoración combinado de muerte y hospitalización relacionada con la insuficiencia cardiaca [10,11]. El Dr. Erben señaló que estos efectos de mejora del pronóstico demostrados en los estudios sólo se aplican a los pacientes con diabetes de tipo 2, mientras que no existe ninguna recomendación sobre el uso de SGLT-2-i para los diabéticos de tipo 1 [1]. También es importante informar a los pacientes no sólo sobre los beneficios del SGLT-2-i, sino también sobre los posibles efectos secundarios. Por ejemplo, puede haber un aumento de las ganas de orinar y una reducción de la tensión arterial, y se ha demostrado que una ingesta suficiente de líquidos es útil para prevenir las infecciones urogenitales, informó el ponente [1]. También debe seguir las “reglas del día de enfermedad” para prevenir la cetoacidosis. En concreto, esto significa que el SGLT-2-i debe interrumpirse si falta la ingesta de alimentos y líquidos y reanudarse sólo cuando se haya normalizado el comportamiento alimentario. Esto se refiere, por ejemplo, a las fases de enfermedad con fiebre, diarrea y vómitos, pero también al tiempo previo o posterior a operaciones importantes o estancias en cuidados intensivos [4].
Con respecto a la aplicación y titulación de los “cuatro fantásticos”, se recomienda que las cuatro clases de sustancias se inicien rápidamente a dosis bajas y se titulen lentamente en función del perfil subyacente del paciente [4]. Existen opiniones controvertidas sobre si debe darse preferencia a un inhibidor de la ECA o a un IRA en la combinación cuádruple. La directriz europea se decanta por los IECA; según la estadounidense, debe utilizarse primero un IRA. Según los conocimientos actuales, los “cuatro fantásticos” son una terapia de por vida. Esto puede deducirse del estudio TRED-HF (“Retirada de la terapia en la miocardiopatía dilatada – insuficiencia cardiaca”): en todos los casos se produjo una recaída tras la interrupción gradual [5]. Por otro lado, deben suspenderse fármacos como la saxagliptina o la pioglitazona con efectos potencialmente negativos sobre la insuficiencia cardiaca. Y, por supuesto, son importantes los controles regulares, especialmente de los valores de HbA1c.
Enfoque terapéutico holístico que incluya las comorbilidades
“El tratamiento de la insuficiencia cardiaca requiere un equipo interdisciplinar”, subraya el Dr. Erben [1]. Las comorbilidades son desfavorables desde el punto de vista pronóstico no sólo en la IC-FEp, sino también en los pacientes con IC-FEr o IC-FEm y deben tratarse adecuadamente. “Cuantas más comorbilidades haya, peor será el pronóstico del paciente y más se nos exigirá que tengamos en cuenta estas comorbilidades”, resumió el ponente [1]. La carencia de hierro es una comorbilidad importante y frecuente en la insuficiencia cardiaca. Hasta dos tercios de los pacientes se ven afectados. Si se detecta una carencia de hierro (saturación de transferrina inferior al 20% o ferritina sérica inferior a 100 ng/ml), debe administrarse un tratamiento con hierro intravenoso. El ponente señaló que esta recomendación se aplica a pesar de que en el estudio IRONMAN [6] no se pudo demostrar ningún beneficio significativo sobre la mortalidad. Sin embargo, se ha demostrado que corregir la carencia de hierro puede mejorar los síntomas y la calidad de vida de los pacientes. Los resultados del gran estudio aleatorizado de resultados FAIR-HF2 aún están pendientes [12]. Por último, pero no por ello menos importante, los componentes del tratamiento no farmacológico, como la educación del paciente, el entrenamiento físico y la nutrición, también son factores importantes en el tratamiento de la insuficiencia cardiaca. Si los pacientes siguen sintomáticos, debe considerarse la terapia con dispositivos (por ejemplo, DAI).
Congreso: Diabetologie grenzenlos
Literatura:
- “Insuficiencia cardíaca”, Dra. Amadea Erben, Diabetología grenzenlos, Múnich, 2 – 3 de febrero de 2024.
- “En 3 sencillos pasos hacia la probabilidad de HFpEF”, https://herzmedizin.de,(última consulta: 27/02/2024).
- Reddy YNV, et al: Un enfoque simple y basado en la evidencia para ayudar a guiar el diagnóstico de insuficiencia cardíaca con fracción de eyección preservada. Circulation 2018; 138(9): 861-870.
- Schütt K, et al: Documento de posición insuficiencia cardiaca y diabetes, Cardiología 2022; 16: 358-371.
- Halliday BP, et al: Retirada del tratamiento farmacológico para la insuficiencia cardíaca en pacientes con miocardiopatía dilatada recuperada (TRED-HF): un ensayo abierto, piloto y aleatorizado. Lancet 2019; 393(10166): 61-73.
- Kalra PR, et al: Grupo de estudio IRONMAN. Derisomaltosa férrica intravenosa en pacientes con insuficiencia cardíaca y ferropenia en el Reino Unido (IRONMAN): un ensayo prospectivo, aleatorizado, abierto, ciego, iniciado por el investigador. Lancet 2022; 400(10369): 2199-2209.
- Sun Y, et al: Valor predictivo de la puntuación H2FPEFen pacientes con insuficiencia cardiaca con fracción de eyección preservada. ESC Heart Fail 2021; 8(2): 1244-1252.
- Anker SD, et al: Investigadores del ensayo EMPEROR-Preserved. Empagliflozina en la insuficiencia cardíaca con fracción de eyección preservada. NEJM 2021; 385(16): 1451-1461.
- Solomon SD, et al: en nombre de los comités e investigadores del ensayo DELIVER. Dapagliflozina en la Insuficiencia Cardíaca con Fracción de Eyección Leve Reducida o Preservada. NEJM 2022; 387: 1089-1098.
- McMurray JJV, et al: Comités e investigadores del ensayo DAPA-HF. Dapagliflozina en pacientes con insuficiencia cardíaca y fracción de eyección reducida. NEJM 2019; 381(21): 1995-2008.
- Packer M, et al: Investigadores del ensayo EMPEROR-Reduced. Resultados cardiovasculares y renales con empagliflozina en la insuficiencia cardíaca. NEJM 2020; 383(15): 1413-1424.
- FAIR-HF2-DZHK5, https://fair-hf2.dzhk.de,(última consulta: 28/02/2024).
HAUSARZT PRAXIS 2024; 19(3): 34-35 (publicado el 20.3.24, antes de impresión)