El dolor torácico es una causa frecuente de consulta en la consulta del médico generalista. Si se sospecha un síndrome coronario agudo, los hallazgos del ECG son decisivos para la adopción de nuevas medidas, además de la presentación clínica y la determinación de troponina. No reperfundir a los pacientes con infarto de miocardio con elevación del segmento ST (IAMCEST) en un plazo de 3-4 horas puede tener consecuencias potencialmente mortales.
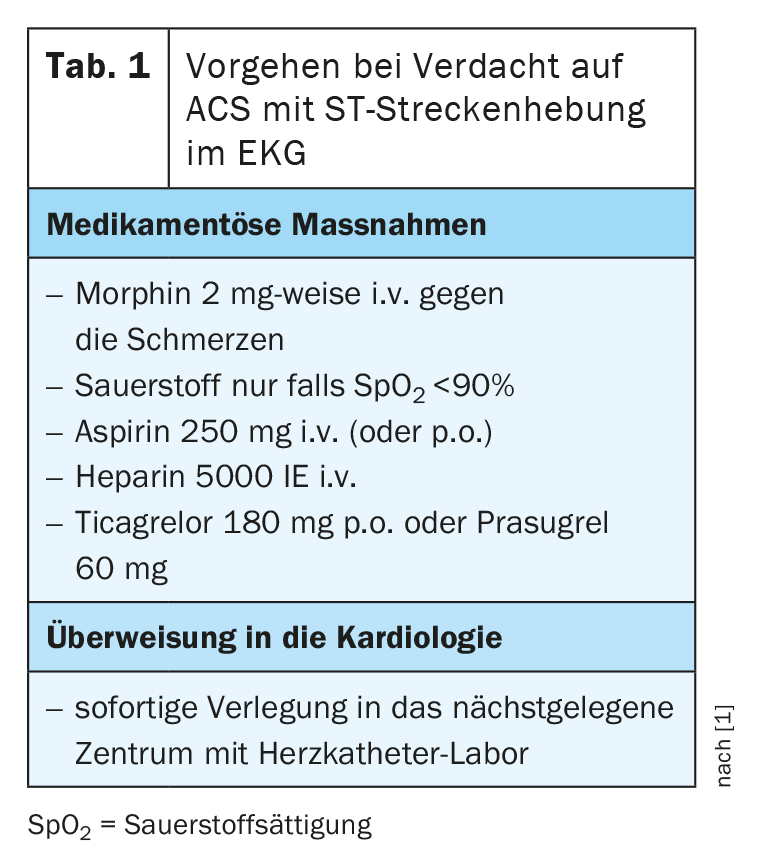
“Síndrome coronario agudo” es un término colectivo para designar una enfermedad cardiaca potencialmente aguda y potencialmente mortal causada por una deficiencia del flujo sanguíneo al miocardio”, afirma el Prof. Christoph Kaiser, MD, Jefe de Cardiología Intervencionista del Hospital Universitario de Basilea [1]. El síntoma principal es el dolor torácico. Las consecuencias de la obstrucción aguda de una arteria coronaria dependen, entre otras cosas, del grado de estrechamiento y van desde la angina inestable hasta el infarto de miocardio sin elevación del segmento ST (IMSEST) o el infarto de miocardio con elevación del segmento ST (IAMCEST). Si este último es el caso, se requiere una urgencia especial (Tabla 1).
¿Cuáles son las “señales de alarma” en los pacientes con dolor torácico?
Por definición, el dolor torácico intenso del síndrome coronario agudo (SCA) persiste durante más de veinte minutos y puede irradiarse al brazo izquierdo, el cuello, la garganta y la mandíbula. A los pacientes afectados se les debe preguntar específicamente sobre enfermedades cardiovasculares previas (cardiopatía coronaria, infarto de miocardio posterior, AIT o insulto isquémico, PAOD). También es importante evaluar los factores de riesgo como la hipertensión, la diabetes, la dislipidemia, el abuso de nicotina y los antecedentes familiares positivos. Son sospechosos de SCA con dolor torácico los síntomas nuevos en un plazo de cuatro semanas, que ya aparecen con un esfuerzo físico ligero como vestirse y desvestirse, caminar normalmente o realizar tareas domésticas ligeras, así como la angina in crescendo en la cardiopatía coronaria conocida con empeoramiento de los síntomas preexistentes en términos de duración, intensidad y frecuencia. Hasta un 20% de todos los infartos de miocardio son silentes o se presentan con síntomas atípicos como sensación de presión en el epigastrio, náuseas o disnea [2]. Indicativos de una amenaza vital inmediata con necesidad de una estrecha vigilancia son [2]:
- Aumento de la agitación o alteración de la conciencia (síncope, colapso)
- Insuficiencia respiratoria (SpO2 <90%), disnea de reposo
- Signos de insuficiencia circulatoria aguda:
–> Índice de choque positivo: frecuencia cardiaca/BD sistólica >1
–> Disregulación grave de la presión arterial, hipotensión <90 mmHg (fallo de avance en infarto de miocardio anterior grande o infarto de miocardio derecho)
–> Arritmias cardiacas (arritmias ventriculares , bloqueos AV)
- Sudoración fría
- Dolor refractario a la terapia
Elevación del ST en el ECG: alta probabilidad de IAMCEST
“El tiempo es absolutamente crítico en el IAMCEST”, afirma el profesor Kaiser. “En las primeras 3-4 horas, existe un gran beneficio pronóstico de la revascularización. Ya después de 6-7 horas, el beneficio de tal intervención es sólo insignificante” [1]. Si se sospecha que un paciente padece un síndrome coronario agudo, debe realizarse primero un ECG. Si el ECG muestra una elevación del segmento ST, es urgente actuar. Con dolor torácico agudo y elevación del ST en el ECG, la especificidad para la presencia de infarto con elevación del ST es superior al 95% y no hay tiempo que perder. Los pacientes afectados deben ser reperfundidos porque un vaso coronario principal está ocluido. Si los hallazgos son normales o sin cambios específicos, es decir, sin elevación del ST, es importante comprobar la posible existencia de necrosis y realizar una estratificación del riesgo con respecto al IAMSEST con necrosis frente a la angina de pecho inestable sin necrosis.
Las directrices recomiendan ensayos de troponina de alta sensibilidad
La incidencia del IAMCEST ha disminuido en los últimos años gracias a las mejoras en las medidas profilácticas. Esto también se aplica a la angina de pecho inestable, pero la prevalencia del IAMSEST ha aumentado. El Prof. Kaiser cita como motivo la alta sensibilidad de la troponina, que también registra casos que se habían pasado por alto anteriormente. El IAMSEST y el IAMCEST se asocian a una elevación de la troponina, mientras que la angina de pecho no. Según las directrices ESC NSTEMI actualizadas en 2020, debe preferirse el uso de pruebas de troponina de alta sensibilidad (hsTn; hscTnI) (recomendación de clase I). Si la medición inicial es muy baja, puede descartarse un IAMSEST. El algoritmo 0/1h Rule-Out/In es el algoritmo de diagnóstico elegido para el ESC. Como alternativa, se puede utilizar el algoritmo 0/2h Rule-Out/In. Los valores de corte varían ligeramente en función del fabricante, los valores de referencia según las directrices de la ESC se muestran en la tabla 2 [3].
Congreso: digMedArt21
Literatura:
- Kaiser Ch: Síndrome coronario agudo, Prof. Christoph Kaiser, MD, digMedArt, 24.06.2021
- Rosemann A: Síndrome coronario agudo (SCA), mediX-Guideline, 09/2020, www.medix.ch/wissen/guidelines (última consulta: 16.07.2021).
- 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation de la Sociedad Europea de Cardiología (ESC). European Heart Journal 2020, en línea el 29 de agosto de 2020
- https://doi.org/10.1093/eurheartj/ehaa575
- www.laborchemnitz.de/leistungen/leistungsverzeichnis/detail/leistung/troponin-t-hoch-sensitiv (última consulta: 16.07.2021)
HAUSARZT PRAXIS 2021; 16(8): 28-29 (publicado el 18.8.21, antes de impresión).
CARDIOVASC 2021; 20(3): 34-35












