Los objetivos de la detección precoz incluyen prevenir o retrasar la transición a una enfermedad manifiesta y reducir los síntomas o las deficiencias cotidianas ya presentes. Un riesgo de psicosis incluye al menos un síntoma psicótico atenuado o al menos dos síntomas cognitivos experimentados subjetivamente o al menos un síntoma psicótico transitorio. Una larga duración de la psicosis no tratada tiene un impacto negativo en el desarrollo de los síntomas y en el funcionamiento cotidiano. La creación de redes proactivas y transversales de proveedores de servicios es necesaria para un tratamiento óptimo de los pacientes con psicosis de primer episodio.
Las psicosis son enfermedades mentales graves que suelen ir acompañadas de una pérdida permanente de la calidad de vida y de las funciones cotidianas [1]. Una primera psicosis suele producirse en los primeros años de la edad adulta, cuando la persona afectada se encuentra en la transición a una vida independiente. En la mayoría de los casos, los síntomas menos específicos aparecen incluso antes de la aparición de la primera psicosis manifiesta (Fig. 1) . Los síntomas se manifiestan individualmente, a menudo se asocian con angustia y suelen malinterpretarse al principio como una reacción al estrés o como un desarrollo normal durante la adolescencia.
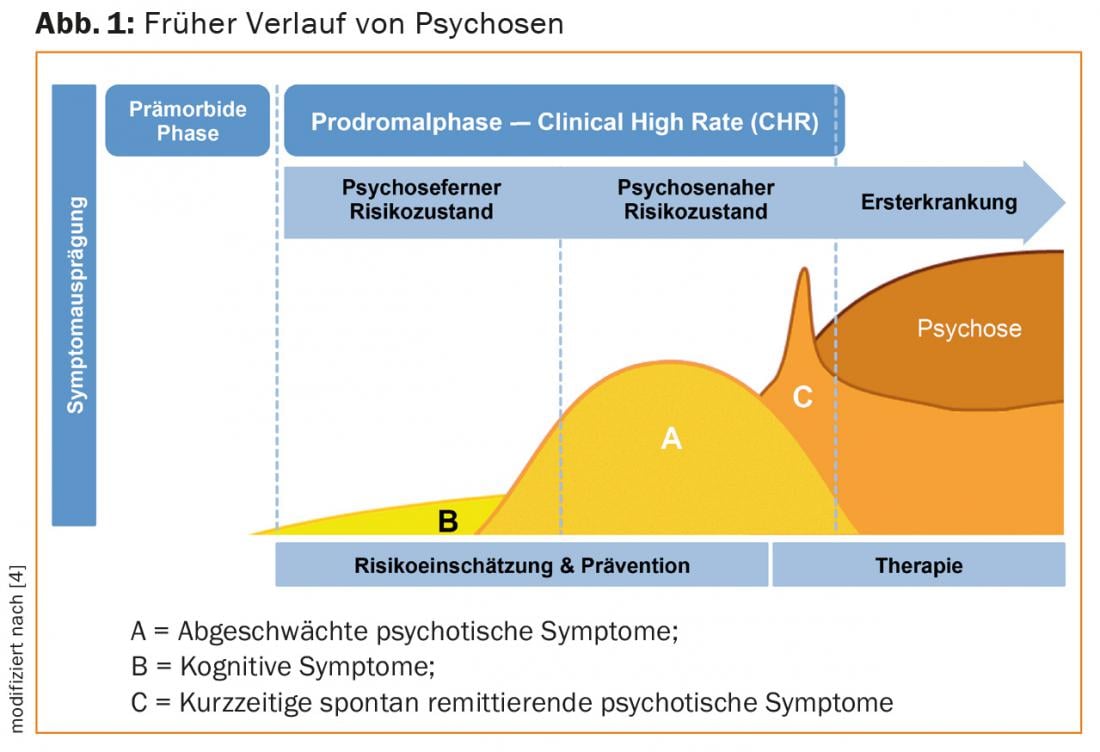
En el periodo poco anterior a la primera fase psicótica y en el transcurso de la misma pueden marcarse rumbos decisivos para el desarrollo posterior de la enfermedad [2]. Aquí es donde entra en juego la detección precoz de las psicosis en el sentido de la prevención secundaria. Está dirigido a personas que ya están agobiadas por los síntomas y buscan asesoramiento y ayuda por ello. Los objetivos de la detección precoz incluyen prevenir o retrasar la transición a una enfermedad manifiesta y reducir los síntomas o las deficiencias cotidianas ya presentes.
Evaluación de riesgos
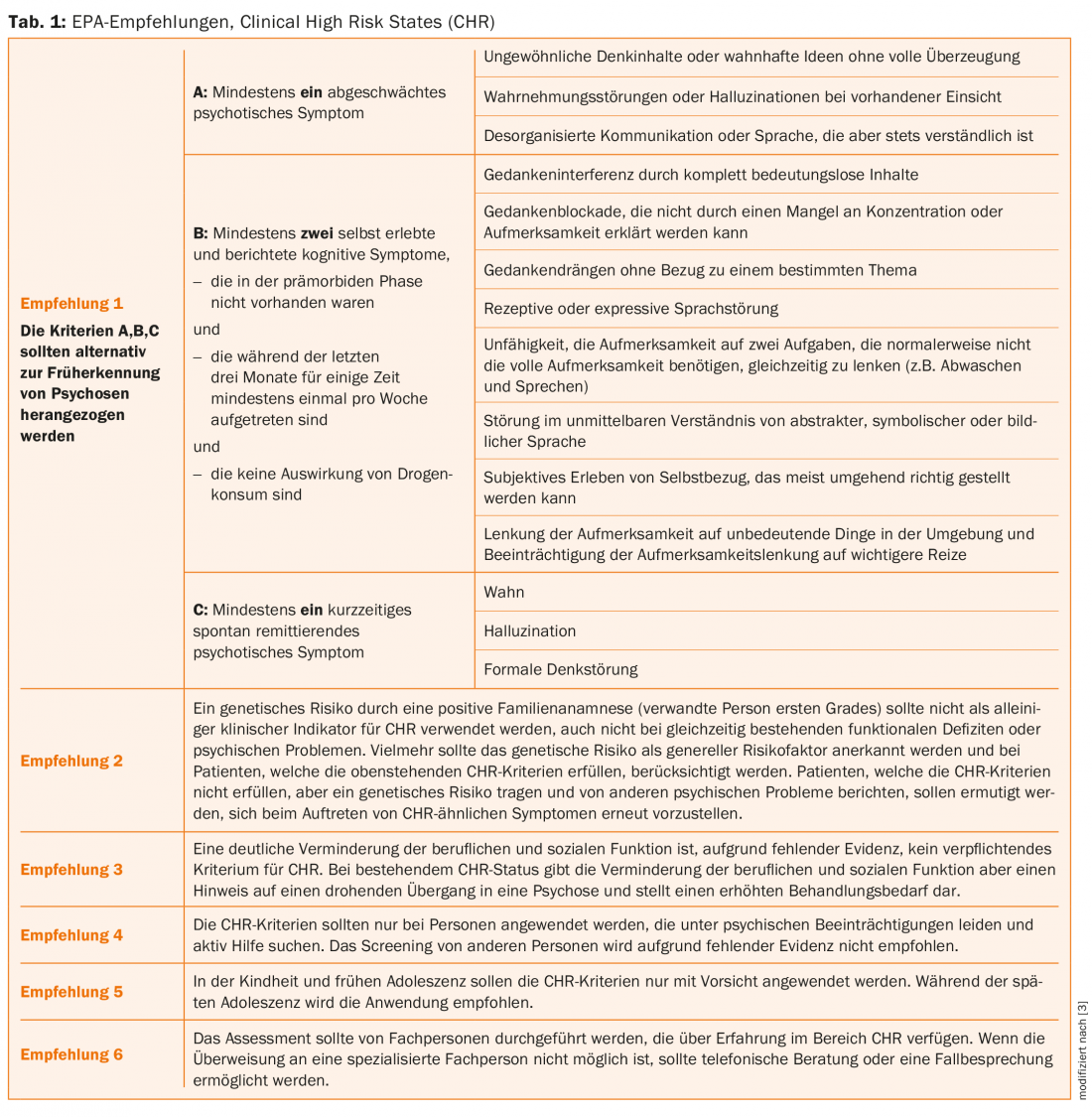
Existen diferentes enfoques para evaluar el riesgo de psicosis, el llamado Estado Clínico de Alto Riesgo (CHR, por sus siglas en inglés). Un metaanálisis reciente [3] ofrece una visión general de las herramientas de evaluación existentes. Los autores han elaborado seis recomendaciones en nombre de la Asociación Europea de Psiquiatría (EPA) (Tab. 1).
Si se cumplen los criterios de riesgo de psicosis, los afectados tienen un riesgo de hasta el 32% de pasar a una psicosis manifiesta en los tres años siguientes [4]. Esto significa que aproximadamente dos tercios de las personas en estado de riesgo no desarrollan una psicosis manifiesta en esos tres años. Sin embargo, los estudios individuales mostraron una amplia dispersión de las tasas de transición. Curiosamente, las tasas de transición fueron más bajas en los estudios más recientes, lo que por un lado se debe a los efectos de dilución (inclusión de personas con menor riesgo), pero por otro también puede interpretarse como una indicación del éxito del tratamiento de las personas de riesgo [4].
Como muestran las tasas de transición, la presencia de un estado de riesgo no es necesariamente un síntoma prodrómico de psicosis. Existe un gran solapamiento con otras enfermedades. Alrededor del 40% de las personas con riesgo de padecer una enfermedad psicótica cumplían simultáneamente los criterios diagnósticos de un episodio depresivo y alrededor del 15% los de un trastorno de ansiedad [5]. En el sentido de la reducción deseada de los síntomas, otras enfermedades deben tratarse de forma adecuada, por ejemplo mediante psicoterapia.
Posibilidades de prevención
La bibliografía actual suele recomendar un enfoque escalonado para las personas en situación de riesgo, dando prioridad a la medida menos restrictiva en cada caso [6,7]. La terapia de apoyo centrada en las necesidades individuales también debe tener en cuenta las comorbilidades. Si al mismo tiempo existen problemas de adicción, se debe motivar a los afectados a la abstinencia o al menos a reducir el consumo. Además, se evalúa como útil el uso de métodos de terapia cognitiva, con o sin la participación de la familia. Existen hallazgos prometedores sobre la suplementación dietética con ácidos grasos omega-3, que se están probando actualmente en ensayos clínicos.
[6,7]La medicación antipsicótica no se recomienda actualmente como primera opción en el estado de riesgo, ya que los estudios actuales no muestran ninguna ventaja en comparación con otros tratamientos que tienen menos probabilidades de causar efectos secundarios . En casos individuales, sin embargo, el uso a corto plazo de antipsicóticos puede conducir a una reducción de la carga sintomática incluso en un estado de riesgo. El tratamiento farmacológico debe considerarse siempre cuidadosamente y no debe administrarse sólo porque se cumplan los criterios de riesgo de psicosis. No se recomienda una medicación permanente a largo plazo de carácter preventivo [7].
Una intervención precoz esencial es el seguimiento regular de los resultados de salud mental para poder iniciar sin demora el tratamiento adecuado en los casos en que no pueda prevenirse la aparición de una enfermedad manifiesta. Esto es especialmente importante porque una mayor duración de la psicosis no tratada tiene un impacto negativo en el desarrollo posterior de los síntomas y en el funcionamiento cotidiano [2].
Primer episodio psicótico
En caso de enfermedad psicótica manifiesta, el tratamiento está indicado lo antes posible. Uno de los objetivos es el diagnóstico exhaustivo, así como una información comprensible y precisa. En cuanto a los objetivos del tratamiento, hoy en día ya no se centran sólo en el control de los síntomas y la profilaxis de las recaídas, sino en la “recuperación” en el sentido de funcionamiento cotidiano y calidad de vida subjetiva. El concepto central de “capacitación”, es decir, la promoción del control y la influencia de la persona afectada sobre los servicios psiquiátricos y sobre su propia vida, así como la inclusión del modelo explicativo individual de la enfermedad deben entenderse como piedras angulares del tratamiento. Esto va de la mano del desarrollo de enfoques terapéuticos integrados que hacen gran hincapié en los procedimientos psicoterapéuticos, psicosociales y de rehabilitación, además del tratamiento antipsicótico.
Tratamiento farmacológico lo antes posible
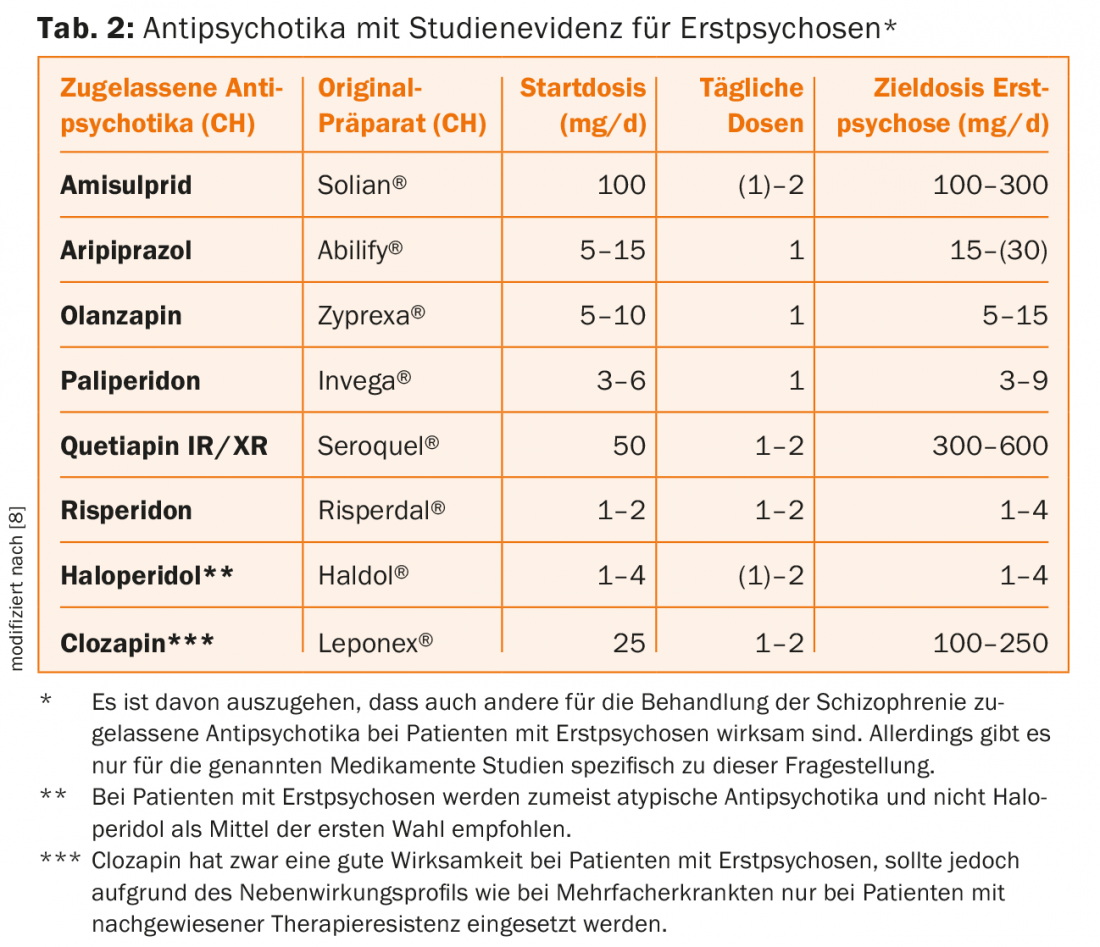
Con respecto a la farmacoterapia, existe consenso en que la terapia antipsicótica debe iniciarse lo antes posible en la psicosis manifiesta. Las características especiales en los enfermos primerizos son unas tasas de respuesta más elevadas incluso a dosis bajas, pero también una mayor sensibilidad a los efectos secundarios. Las distintas directrices internacionales no adoptan una postura uniforme respecto a la preferencia de los antipsicóticos atípicos sobre los típicos, siendo los atípicos los preferidos en Suiza. Las diferencias de eficacia parecen ser menos pronunciadas de lo que se suponía en un principio [6]. Los antipsicóticos típicos provocan más a menudo efectos secundarios motores extrapiramidales, mientras que los atípicos provocan más a menudo un aumento de peso. Al mismo tiempo, hay que señalar que los antipsicóticos atípicos representan un grupo heterogéneo de fármacos. Si es posible, deben tenerse en cuenta los estudios realizados específicamente en pacientes con la primera enfermedad (Tab. 2) [8].
Intervenciones psicosociales
Las intervenciones psicosociales para pacientes con primeras manifestaciones de psicosis incluyen enfoques muy diferentes [6,9]. Un elemento esencial es la psicoeducación, cuyos objetivos incluyen el desarrollo de un concepto individual de la enfermedad, el fomento del compromiso con el tratamiento, el afrontamiento de los efectos de la enfermedad y, en última instancia, también el desarrollo de una perspectiva positiva de la vida a pesar de la enfermedad. La psicoeducación se ofrece en formas y entornos muy diferentes, en los que un formato de grupo ofrece ventajas a la hora de trabajar los temas conjuntamente.
Otro pilar eficaz es el trabajo con los familiares. Aquí existen enfoques muy diferentes, desde proporcionar información hasta trabajar la comunicación intrafamiliar o el apoyo familiar a largo plazo. Actualmente existen pruebas de buenas a muy buenas para trabajar con los familiares. Sin embargo, seleccionar intervenciones específicas dentro de estos enfoques es todo un reto en la situación cotidiana e individual de cada paciente.
Además de la psicoeducación y el trabajo con los familiares, en la actualidad existen buenas pruebas de las intervenciones psicoterapéuticas en sentido estricto, en las que se han estudiado casi exclusivamente enfoques basados en la terapia cognitivo-conductual. Además de la forma y el entorno, los estudios realizados también difieren en sus objetivos, que incluyen la prevención de recaídas, el tratamiento de los síntomas persistentes, la mejora del funcionamiento cotidiano y el afrontamiento de la experiencia de la psicosis. La mayoría de estos estudios se han realizado en entornos individuales, pero también en grupo, y suelen durar entre 16 y 20 horas.
Con la creciente atención prestada a la función diaria de los pacientes, los procedimientos de rehabilitación están cobrando importancia. Hay que señalar aquí que sólo se han realizado unos pocos estudios empíricos para el grupo de pacientes primerizos con psicosis. Una excepción es el enfoque del “Empleo con Apoyo”, en el que los pacientes son acompañados por un preparador laboral en su búsqueda directa de trabajo en el mercado laboral primario y después en el lugar de trabajo [10]. En Suiza, existen otros muchos servicios de rehabilitación profesional y cotidiana que se utilizan con provecho en la práctica. En este sentido, sería deseable una mayor evaluación empírica con respecto a los pacientes primerizos para poder seleccionar ofertas específicas de forma más selectiva.
Conexión en red
En general, existe un desarrollo dinámico en el campo del diagnóstico precoz y el tratamiento de las psicosis, lo que da lugar a la esperanza justificada de que nuestros pacientes tengan menos restricciones gravosas debido a las consecuencias de estas enfermedades en el futuro. Sin embargo, este rápido desarrollo en el diagnóstico y el tratamiento también plantea un nuevo reto difícil de gestionar para los distintos agentes del sistema sanitario. El trabajo en red también es esencial para reducir la elevadísima proporción de pacientes con psicosis primerizas (más del 40%) que rompen todo contacto con el sistema sanitario en el plazo de un año. Una atención óptima a los pacientes en esta fase crítica requiere, por tanto, una red activa de proveedores de servicios para aprovechar las sinergias y optimizar las interfaces en la atención.
Literatura:
- Mueser KT, et al: Esquizofrenia. Lancet 2004; 363(9426): 2063-2072.
- Perkins DO, et al: Relación entre la duración de la psicosis no tratada y el resultado en el primer episodio de esquizofrenia: una revisión crítica y metaanálisis. Am J Psychiatry 2005; 162(10): 1785-1804.
- Schultze-Lutter F, et al: Guía de la EPA para la detección precoz de estados clínicos de alto riesgo de psicosis. Eur Psychiatry 2015; 30(3): 405-416.
- Fusar-Poli P, et al: Predicción de la psicosis: metaanálisis de los resultados de la transición en individuos de alto riesgo clínico. Arch Gen Psychiatry 2012a; 69(3): 220-229.
- Fusar-Poli P, et al: Trastornos depresivos y de ansiedad comórbidos en 509 individuos con un estado mental de riesgo: Impacto en la psicopatología y la transición a la psicosis. Schizophr Bull 2012b; doi: 10.1093/schbul/sbs136.
- Instituto Nacional para la Excelencia Clínica (NICE). Psicosis y esquizofrenia en adultos: tratamiento y gestión 2014, http://guidance.nice.org.uk/CG178/NICEGuidance/pdf/English.
- Schmidt SJ, et al: Guía EPA de la intervención precoz en estados clínicos de alto riesgo de psicosis. Eur Psychiatry 2015; 30(3): 388-404.
- Hasan A, et al: Directrices de la Federación Mundial de Sociedades de Psiquiatría Biológica (WFSBP) para el tratamiento biológico de la esquizofrenia, parte 1: actualización de 2012 sobre el tratamiento agudo de la esquizofrenia y la gestión de la resistencia al tratamiento. World J Biol Psychiatry 2012; 13: 318-378.
- Mueser KT, et al: Tratamientos psicosociales para la esquizofrenia. Annu Rev Clin Psychol 2013; 9: 465-497.
- Killackey E, et al: Intervención vocacional en el primer episodio de psicosis: colocación y apoyo individual frente al tratamiento habitual. Br J Psychiatry 2008; 193(2): 114-120.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2015; 13(4): 18-22











