Las fístulas colecistocólicas (FCC) son la segunda forma más común de fístula colecistoentérica (FCE). Las FCC pueden presentarse de forma atípica y provocar una elevada morbilidad y mortalidad si no se diagnostican inmediatamente. Médicos estadounidenses presentaron un caso de FCC y cálculo biliar obstructivo en un anciano que carecía de muchos de los signos, síntomas y factores de riesgo esperados.
Una fístula colecistoentérica (FCE) es un conducto espontáneo que se forma entre una vesícula biliar inflamada y una o más partes del tracto gastrointestinal circundante. A menudo se debe a una colelitiasis de larga duración. Las fístulas colecistocolónicas (FCC) son el segundo tipo más frecuente de FEC después de las fístulas colecistoduodenales. Aunque en general son raras, las fístulas colecistocolónicas deben tenerse en cuenta en el diagnóstico diferencial de los ancianos con síntomas de obstrucción intestinal.
Un hombre de 75 años con antecedentes de cálculos biliares, enfermedad por reflujo gastroesofágico, insuficiencia cardiaca congestiva, fibrilación auricular, diabetes mellitus, hipertensión, hiperlipidemia y una historia de cinco días de estreñimiento y pérdida de apetito se presentó al equipo del Dr. James S Barnett en el Centro de Ciencias de la Salud de la Universidad de Texas en Houston [1]. No refirió dolor abdominal, fiebre, pérdida de peso, náuseas ni vómitos, ni cirugía gastrointestinal o endoscopia previas.
Su abdomen era blando y no sensible con ruidos intestinales normales sin engrosamiento ni organomegalia. Las constantes vitales eran normales excepto por una hipertensión leve. Las pruebas de laboratorio revelaron una aspartato aminotransferasa ligeramente elevada (0,82 µkat/l), una alanina aminotransferasa normal (0,45 µkat/l), una fosfatasa alcalina ligeramente elevada (1,82 µkat/l), una bilirrubina total normal (18,81 µmol/l) y un hemograma completo normal.
Se diagnosticó CCF mediante CPRM y un cálculo biliar obstructivo
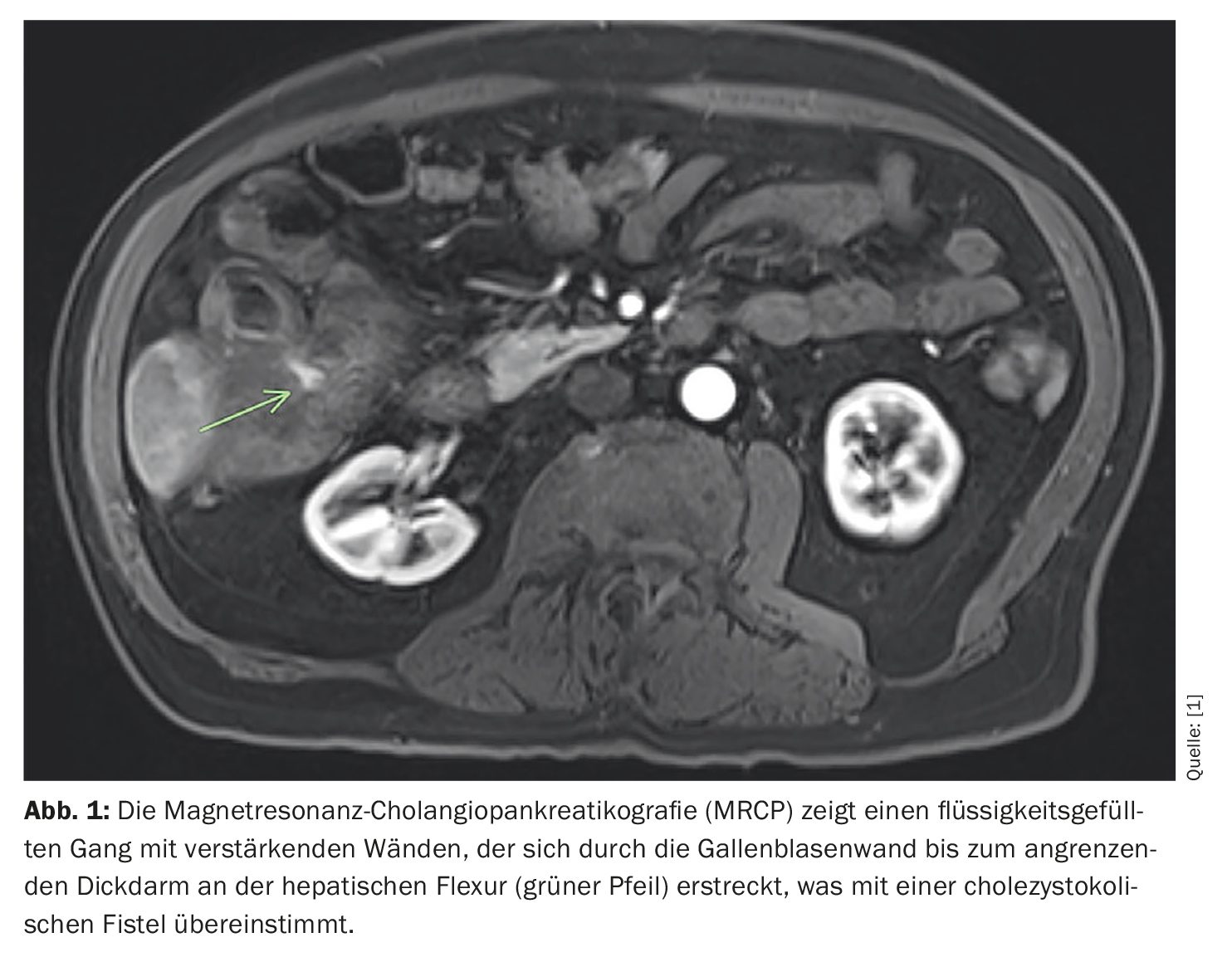
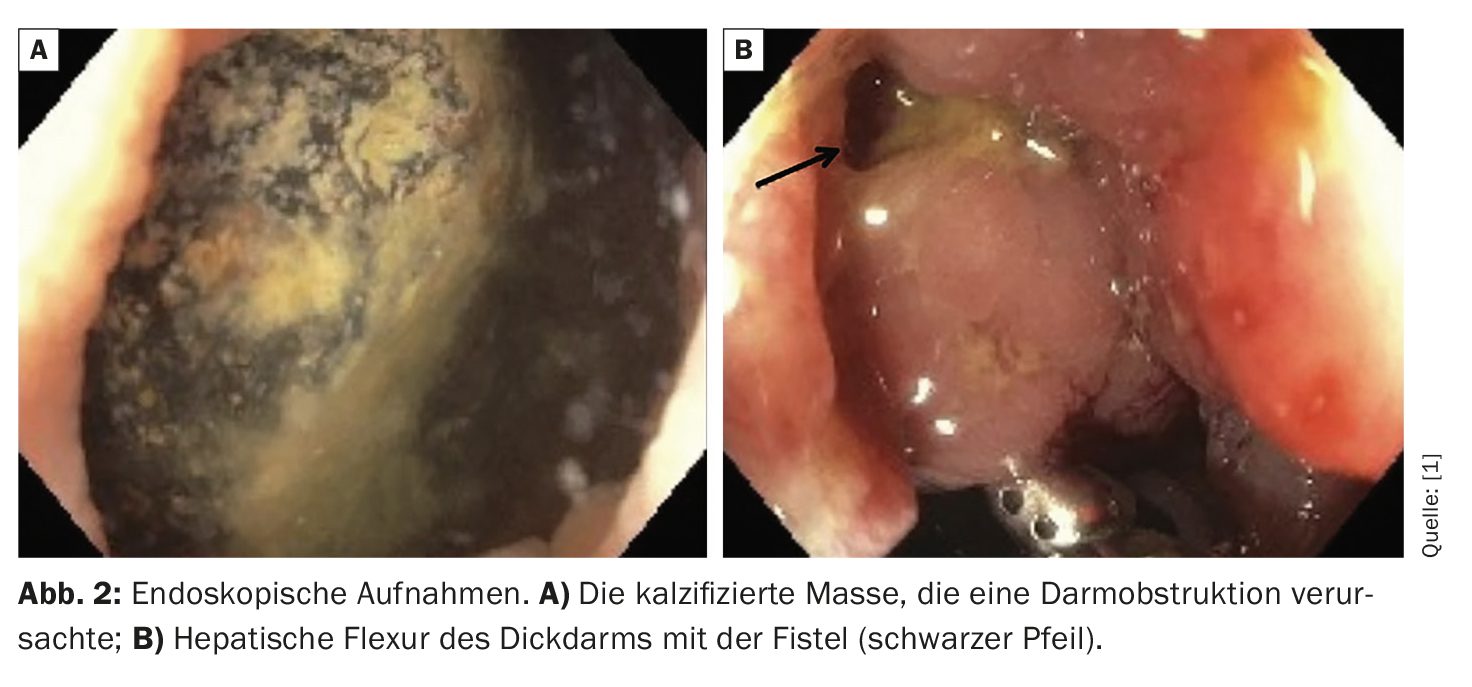
Una tomografía computarizada (TC) del abdomen y la pelvis con contraste mostró una pared de la vesícula biliar realzada y engrosada, líquido pericolecístico, neumobilia intra y extrahepática y una masa de 4,2 cm × 3,7 cm × 5,8 cm en el colon sigmoide sin indicios de dilatación intestinal. Por el contrario, un TAC realizado 12 años antes mostraba un cálculo calcificado periférico de 3 cm en la vesícula biliar que se parecía a la masa calcificada recién encontrada en el colon sigmoide, sin evidencia de la masa colónica actual en las imágenes previas. La paciente se sometió entonces a una colangiopancreatografía por resonancia magnética (CPRM), que mostró una conexión fistulosa entre la vesícula biliar y el colon adyacente en la flexura hepática (Fig. 1). A continuación se realizó una colonoscopia, que reveló la masa obstructiva en el colon sigmoide (Fig. 2).
Los médicos intentaron varias veces aplastar mecánicamente la masa utilizando hondas de 26 mm y 33 mm y una pinza de ratán, pero sin éxito, ya que la masa era demasiado dura y no era posible recuperarla utilizando una cesta de recuperación. Como no se disponía de litotricia en el centro donde estaba hospitalizada la paciente y no se podían realizar otros procedimientos endoscópicos, la masa se extirpó quirúrgicamente de forma manual bajo anestesia. Tras la extirpación de la masa, se repitió la colonoscopia a la paciente, durante la cual se detectó endoscópicamente una fístula (Fig. 2). Además, se encontró tejido granular que provocaba un estrechamiento en el mismo lugar que la fístula. Se realizó una biopsia y resultó negativa para displasia, pero mostró inflamación activa focal. La patología de la masa confirmó que se trataba de un cálculo biliar, explican el Dr. Barnett y sus colegas.
La función intestinal del paciente se restableció y fue dado de alta con el plan de extirpar posiblemente la fístula en el futuro. El paciente fue examinado posteriormente por un cirujano de la clínica para abordar la extirpación de la fístula. Se solicitó una nueva tomografía computarizada del abdomen y la pelvis para planificar el procedimiento quirúrgico, que según los médicos no se ha finalizado hasta la fecha.
Posibilidad de complicaciones graves
La fístula colecistoentérica es una secuela de la colecistitis crónica y se produce entre el 0,5% y el 0,9% de los pacientes sometidos a colecistectomía laparoscópica. Las fístulas colecistocólicas representan entre el 8% y el 26,5% de todas las FEC. Los episodios repetidos de colecistitis o una historia prolongada de colelitiasis, especialmente durante un periodo de más de 5 años, pueden ser un factor de riesgo para el desarrollo de CEF, escriben los autores. La obstrucción del intestino delgado debida a íleo biliar es una complicación frecuente del CEF y la causa de hasta el 25% de las obstrucciones no estranguladas del intestino delgado en pacientes mayores de 65 años.
Los síntomas más comunes del CEF incluyen dolor abdominal, náuseas, vómitos y diarrea, ninguno de los cuales estaba presente en esta paciente, subrayaron el Dr. Barnett y sus colegas. En este caso, la paciente presentó estreñimiento de nueva aparición sin los síntomas esperados de íleo biliar. En este caso, el diagnóstico se basó en el diagnóstico por imagen para revelar la neumobilia, la CCF y el cálculo biliar obstructivo en el colon. También fue útil una revisión de las imágenes previas, ya que el cálculo biliar afectado en el sigmoides se había identificado 12 años antes en la vesícula biliar. El paciente había estado asintomático hasta su presentación con obstrucción intestinal subaguda. Los autores concluyen que es crucial reconocer rápidamente la FCC y sus complicaciones, ya que las consecuencias de una FCC no diagnosticada pueden poner en peligro la vida del paciente, como obstrucción intestinal, necrosis intestinal, perforación, colangitis, sepsis, absceso hepático y hemorragia masiva. Por lo tanto, en pacientes de edad avanzada con antecedentes de cálculos biliares y estreñimiento nuevo, es importante incluir la FCC en el diagnóstico diferencial.
Literatura:
- Barnett JS, et al: Una presentación inusual de fístula colecistocolónica y obstrucción colónica subaguda. AIM Clinical Cases 2024; 3: e240249; doi: 10.7326/aimcc.2024.0249.
PRÁCTICA DE LA GASTROENTEROLOGÍA 2024; 2(2): 20-21