Las opciones de tratamiento para los pacientes con diabetes y enfermedad renal crónica (ERC) han mejorado significativamente gracias a las nuevas opciones terapéuticas de las clases de fármacos SGLT-2-i, GLP-1-RA y ARM. Las nuevas directrices publicadas el año pasado por KDIGO (Kidney Disease: Improving Global Outcomes) pretenden ofrecer una orientación práctica para su uso en la práctica clínica diaria. En el congreso de este año de la Asociación Renal Europea (ERA) se debatió cómo superar las barreras que dificultan la aplicación de estas recomendaciones.
Los diabéticos de tipo 2 constituyen una gran proporción de la población de pacientes con enfermedad renal crónica (ERC): hasta un 40% padece esta enfermedad [3]. Esto no sólo es desfavorable desde el punto de vista pronóstico con respecto a las complicaciones microvasculares, sino que también se asocia a un mayor riesgo de eventos cardiovasculares**. Dado que los ensayos controlados aleatorizados han demostrado que la atención multifactorial mejora el pronóstico, la directriz KDIGO sugiere una estrategia múltiple que aborde diferentes niveles [1,4–7]. En la última versión de las directrices KDIGO, se ha añadido la base de pruebas sobre los inhibidores del cotransportador de sodio-glucosa-2 (SGLT-2-i) y los agonistas del receptor del péptido-1 similar al glucagón (GLP-1-RA) en comparación con la versión anterior, y se ha añadido una nueva sección sobre los antagonistas mineralocorticoides ( ARM) (recuadro) [1]. Si estos fármacos, disponibles hoy en día, se utilizan a tiempo, se puede conseguir una ralentización significativa de la pérdida de función renal y mejorar el pronóstico general, explicó el Dr. Frederik Persson, investigador principal del Centro Steno de Diabetes de Copenhague (Dinamarca) [2]. Como en directrices anteriores, las recomendaciones no se limitan a medidas medicinales, sino que los factores relacionados con el estilo de vida y la autogestión vuelven a propagarse como componentes importantes dentro de la gestión multimodal de la enfermedad.
** por ejemplo, infarto de miocardio, arritmia cardiaca o insuficiencia cardiaca
| T2D y ERC: recomendaciones clave de las Directrices KDIGO 2022 |
| ¿En qué condiciones se recomienda un SGLT-2-i como complemento? En términos de control glucémico, la metformina se sigue considerando terapia de primera línea en la diabetes tipo 2 (T2D) cuando la tasa de filtración glomerular estimada (TFGe) es ≥30 ml/min por 1,73 m2 pero se recomienda la adición temprana de un SGLT-2-i: a una TFGe de ≥20 ml/min por 1,73 m2 El SGLT-2-i puede iniciarse y, dependiendo de la tolerabilidad, continuarse hasta que se inicie la diálisis o el trasplante. En la versión anterior de la directriz, el umbral de TFGe seguía siendo de 30 ml/min por 1,73m2. |
| ¿Cuál es la situación del GLP-1 RA? Cuando los SGLT2-i y la metformina no son suficientes para alcanzar los objetivos de glucemia, o cuando no pueden utilizarse los SGLT2-i o la metformina, los AR GLP-1 son los fármacos preferidos para reducir la glucemia. |
| ¿Cuándo debe prescribirse una ARM? Un ARM selectivo no esteroideo (finerenona) puede añadirse a la terapia de primera línea para la T2D y un alto riesgo residual de progresión de la enfermedad renal y eventos cardiovasculares. En concreto, con una TFGe ≥25 ml/min por 1,73m2, una concentración sérica de potasio normal y albuminuria (≥30 mg/g [≥3 mg/mmol]) a pesar de la dosis máxima tolerada de un inhibidor del SRA (se recomienda la inhibición del SRA en pacientes con albuminuria e hipertensión). |
| ¿Qué dice la directriz sobre el tratamiento con estatinas? Se recomienda considerar la prescripción de una estatina en todos los pacientes con T2D y ERC. |
| a [1,2] |
Detectar la ERC en pacientes con T2D
A diferencia del cáncer, no existen programas de cribado estructurados para enfermedades metabólicas crónicas como la diabetes, señaló el Dr. Persson [2]. Sin embargo, teniendo en cuenta que la diabetes es la causa más frecuente de enfermedad renal crónica (ERC), es aconsejable evaluar periódicamente los factores de riesgo para el desarrollo de nefropatía en los diabéticos de tipo 2 que reciben atención primaria, señaló el ponente [2]. La directriz KDIGO aconseja que la eGFR y el cociente albúmina creatinina (ACR) se determinen a intervalos regulares como requisito previo para la aplicación de las recomendaciones de tratamiento [8]. La albuminuria es un parámetro muy sensible para el diagnóstico de la insuficiencia renal crónica [9].
El ponente informó de que el enfoque holístico de la atención diabética y la importancia del cribado de los pacientes con riesgo de ERC propagado en las directrices está dando sus frutos, como demuestra el ejemplo de un estudio de Dinamarca, donde se han intensificado los esfuerzos correspondientes en los últimos años [2]. Los investigadores analizaron un amplio conjunto de datos de tres estudios transversales de diabéticos de tipo 2 (n=5592) realizados entre 2009 y 2017. En él se constató que la tasa de medición anual del ACR en el contexto de la atención médica general aumentó del 57,2% al 82,8% en el periodo 2012-2020 [10]. Dado que la ERC apenas suele ir acompañada de síntomas en las primeras fases, estos cribados son un elemento extremadamente importante en la gestión de la enfermedad.
Atención multidisciplinar integrada
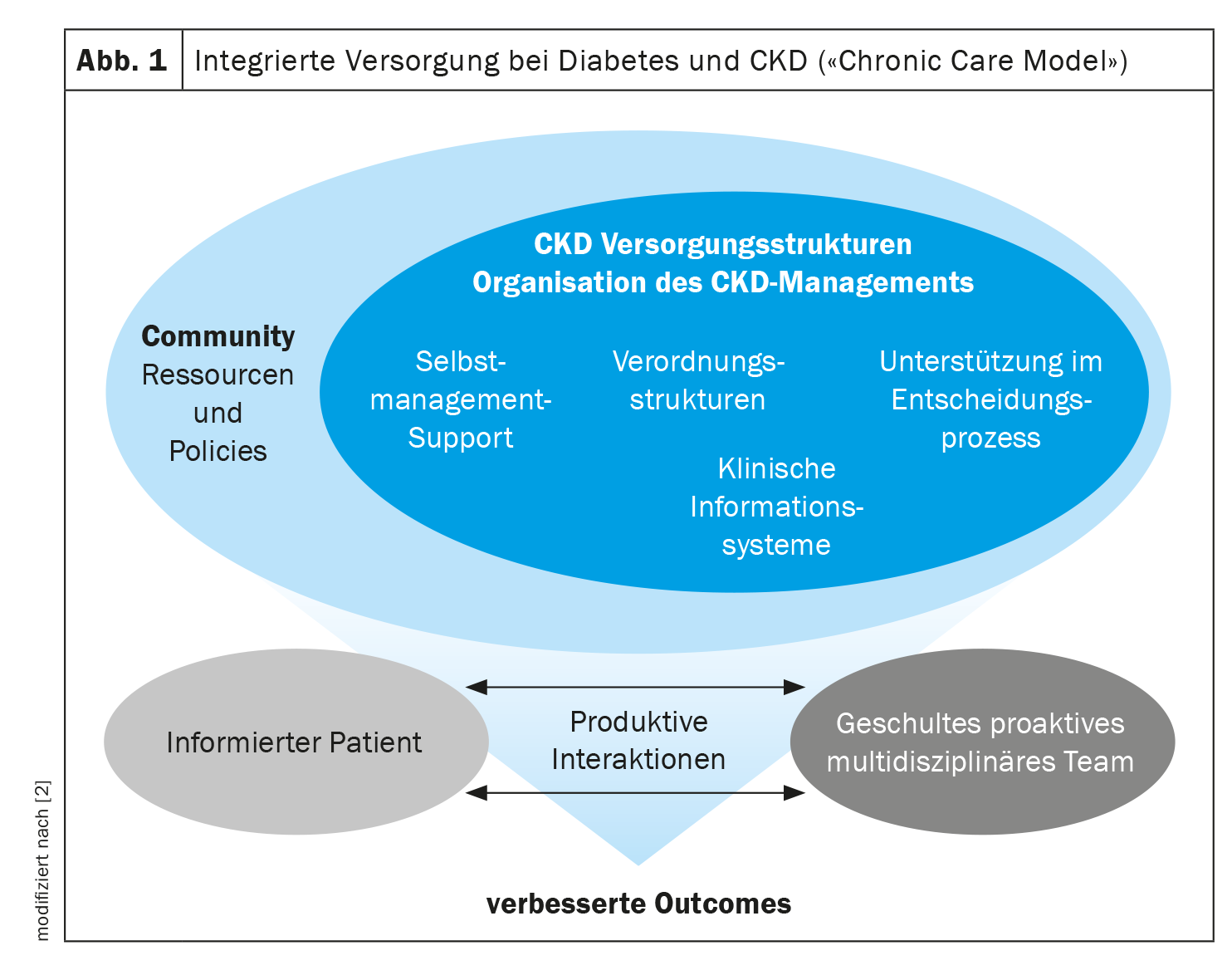
Para identificar la ERC en una fase temprana y aplicar las recomendaciones de las directrices KDIGO, es necesaria la colaboración entre los distintos agentes del sistema sanitario, subrayó el Dr. Persson [2]. Los obstáculos para una aplicación satisfactoria de las recomendaciones de las directrices pueden situarse en distintos niveles. El ponente señaló que es importante reflexionar sobre las formas anticuadas de pensar y crear pruebas de que las nuevas opciones terapéuticas son significativas y sostenibles. Esto también puede restar fuerza al argumento de los elevados costes de los medicamentos. Porque desde el punto de vista de la economía sanitaria, el retraso de los procedimientos de sustitución renal de alto coste mediante farmacoterapias modernas iniciadas a tiempo es una inversión sostenible, según una declaración de las actuales directrices KDIGO [1]. Sin embargo, la aplicación de la estrategia de tratamiento óptima también puede encontrar barreras a nivel del paciente individual. Aquí entran en juego sobre todo los factores de motivación. Por ejemplo, hay pacientes que no entienden por qué deben tomar ahora otro medicamento más [2]. Aquí se requiere educación mostrando los beneficios basados en pruebas del régimen terapéutico respectivo. Además, el Dr. Persson hizo hincapié en la importancia de la cooperación interdisciplinar y dio ejemplos de sistemas de atención integrada aplicados con éxito (Fig. 1 ) en Dinamarca, Suecia y el Reino Unido [2]. En cada caso, se trataba de un enfoque centrado en el paciente que había dado lugar a una elevada satisfacción de los pacientes. Un equipo multidisciplinar proactivo es un requisito importante, dijo el ponente y dio un ejemplo de la rutina clínica del Centro de Diabetes Steno: allí se habían hecho buenas experiencias con el hecho de que en cada segunda cita de un paciente, el examen por parte del médico generalista iba acompañado alternativamente de una consulta con el nefrólogo o el endocrinólogo. Esto no sólo facilita la mejor atención posible al paciente, sino que también promueve el intercambio interdisciplinar de conocimientos.
Congreso: Congreso ERA
Literatura:
- Rossing P, et al.: Executive summary of the KDIGO 2022 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease: an update based on rapidly emerging new evidence. Kidney Int 2022; 102(5): 990–999.
- «Implementation of the KDIGO Diabetes Guideline for the European context», Dr. Frederik Persson, MD, Annual Congress of the European Renal Association Congress (ERA), 18.06.2023.
- Seidu S, et al.: 2022 update to the position statement by Primary Care Diabetes Europe: a disease state approach to the pharmacological management of type 2 diabetes in primary care. Prim Care Diabetes 2022; 16(2): 223–244.
- Chan JC, et al.: Effects of structured versus usual care on renal endpoint in type 2 diabetes: the SURE study: a randomized multicenter translational study. Diabetes Care 2009; 32: 977–982.
- Chan JCN, et al.: Effect of a web-based management guide on risk factors in patients with type 2 diabetes and diabetic kidney disease: a JADE randomized clinical trial. JAMA Netw Open 2022; 5: e223862.
- Gaede P, et al.: Intensified multifactorial intervention in patients with type 2 diabetes mellitus and microalbuminuria: the Steno type 2 randomised study. Lancet 1999; 353: 617–622.
- Ueki K, et al.: Effect of an intensified multifactorial intervention on cardiovascular outcomes and mortality in type 2 diabetes (J-DOIT3): an open-label, randomised controlled trial. Lancet Diabetes Endocrinol 2017; 5: 951–964.
- de Boer IH, et al.: Diabetes management in chronic kidney disease: a consensus report by the American Diabetes Association (ADA) and Kidney Disease: Improving Global Outcomes (KDIGO). Diabetes Care. Published online October 3, 2022. https://doi.org/10.2337/dci22-0027, (última consulta: 31.08.2023).
- Medix, www.medix.ch/wissen/guidelines/chronische-niereninsuffizienz,(última consulta: 31.08.2023)
- Persson F, et al.: Improving frequency of urinary albumin testing in type 2 diabetes in primary care – An analysis of cross-sectional studies in Denmark. Prim Care Diabetes 2021; 15(6): 1007–1011.
HAUSARZT PRAXIS 2023; 18(9): 43–44