El metilfenidato es un fármaco eficaz y seguro en el tratamiento del TDAH. No obstante, el tratamiento debe realizarse siempre en el marco de un plan terapéutico multimodal.
La prevalencia del trastorno por déficit de atención con hiperactividad (TDAH) en la infancia y la adolescencia es comparable a nivel internacional y se sitúa en torno al 3,5-5% desde hace décadas [1,2]. Esto hace que sea uno de los trastornos más frecuentes en psiquiatría infantil y adolescente y un tema habitual en las consultas de médicos de familia y pediatras. Los síntomas y las consecuencias del TDAH afectan al desarrollo escolar, a la interacción social y también a toda la convivencia familiar. No siempre es fácil para los médicos tratantes decidir cuándo está indicado un tratamiento u otro. En el marco de las directrices, que prevén un tratamiento multimodal, se presenta la indicación de los diferentes pasos del tratamiento. El conocimiento de los síntomas y el diagnóstico es crucial para la posible medicación del TDAH.
Cuadro clínico
Los síntomas principales del TDAH son la falta de atención, la hiperactividad y la impulsividad. Dependiendo del sistema de clasificación, los síntomas se presentan todos juntos (CIE-10; [3]) o como una presentación de síntomas centrales predominantes, por ejemplo, predominio de síntomas de inatención o hiperactividad-impulsividad (DSM-5; [4]). Son decisivos para el diagnóstico el impedimento para hacer frente a la vida cotidiana y el sufrimiento causado por los síntomas.
La sintomatología suele dar lugar a discusiones sobre si se trata aún de un comportamiento “animado” propio de su edad. La aclaración siempre debe tener en cuenta varios aspectos. Esto incluye una evaluación externa por parte de padres y profesores, una autoevaluación y pruebas neuropsicológicas. Los síntomas deben haber aparecido antes de los siete años (CIE-10) o antes de los doce (DSM-5) y en diferentes situaciones (escuela, ocio, familia) y haber existido durante al menos seis meses. Deben examinarse la inteligencia y el desarrollo general para descartar un rendimiento insuficiente o excesivo. Deben descartarse causas somáticas como la disfunción tiroidea y los trastornos auditivos y visuales. El proceso de diagnóstico también incluye un estudio de las condiciones ambientales. ¿Los síntomas se ven agravados por peleas crónicas en la familia o acoso escolar? Estos factores deben reducirse antes de decidir una terapia intensiva con medicación [5]. Los trastornos comórbidos o secundarios comunes, como los trastornos de ansiedad, las fases depresivas y el trastorno del comportamiento social, así como los trastornos parciales del rendimiento (por ejemplo, la dislexia) deben registrarse con el fin de crear un plan de tratamiento individual. La aparición de trastornos comórbidos es la regla y no la excepción.
¿Cuándo se utiliza la medicación?
Una vez realizado el diagnóstico, debe informarse detalladamente al niño y a los padres sobre el trastorno y el tratamiento multimodal (resumen 1) – según la edad. Deben discutirse las ventajas y desventajas de todos los tratamientos farmacológicos y no farmacológicos. Los padres y el niño deben tener tiempo para comprender y sopesar la información. Si se espera demasiado tiempo a recibir un asesoramiento tan detallado y sólo se inicia cuando la “presión del sistema” es demasiado grande, los padres suelen tener la sensación de que ya no son libres de decidir porque, por ejemplo, la escuela o la atención extraescolar les amenazan.

La medicación sólo se administra si los síntomas del TDAH son graves y otras medidas no han podido apoyar suficientemente al niño. Esto puede significar que el niño ya no pueda asistir a la escuela ordinaria sin tratamiento o que no alcance los objetivos de la clase a pesar de ser superdotado. Puede significar que los comportamientos perturbadores son tan pronunciados que el niño es socialmente inintegrable. El tratamiento se basa siempre en las directrices actuales [6,7].
Opciones de medicación en un plan de tratamiento multimodal
Si los síntomas son menos pronunciados, pero el niño no es capaz de hacer los deberes en un tiempo razonable a pesar de las buenas condiciones de trabajo, por ejemplo, deben utilizarse primero métodos de terapia conductual (entrenamiento en autoinstrucciones, planes de refuerzo). Cuando el comportamiento hiperactivo se presenta junto con trastornos del comportamiento de oposición y agresivo en el aula, debe buscarse una combinación de intervenciones escolares por parte del profesor, técnicas de autocontrol (especialmente en niños mayores y adolescentes) y farmacoterapia complementaria. Si estos trastornos conductuales externalizantes también se dan en el seno de la familia, deben añadirse intervenciones centradas en la familia. Si las dificultades se producen exclusivamente en el entorno familiar, cabe suponer que son perpetuadas por las condiciones familiares. En este caso, las medidas educativas y psicológicas y, posiblemente, el apoyo profesional en el seno de la familia deben preceder a la farmacoterapia o combinarse con ella. En los casos con deficiencias graves, la medicación es un medio eficaz para reducir de forma rápida y duradera la presión del sufrimiento y permitir la adopción de nuevas medidas educativas y terapéuticas y, sobre todo, un desarrollo educativo y social positivo del niño.
Elección de la medicación para el TDAH
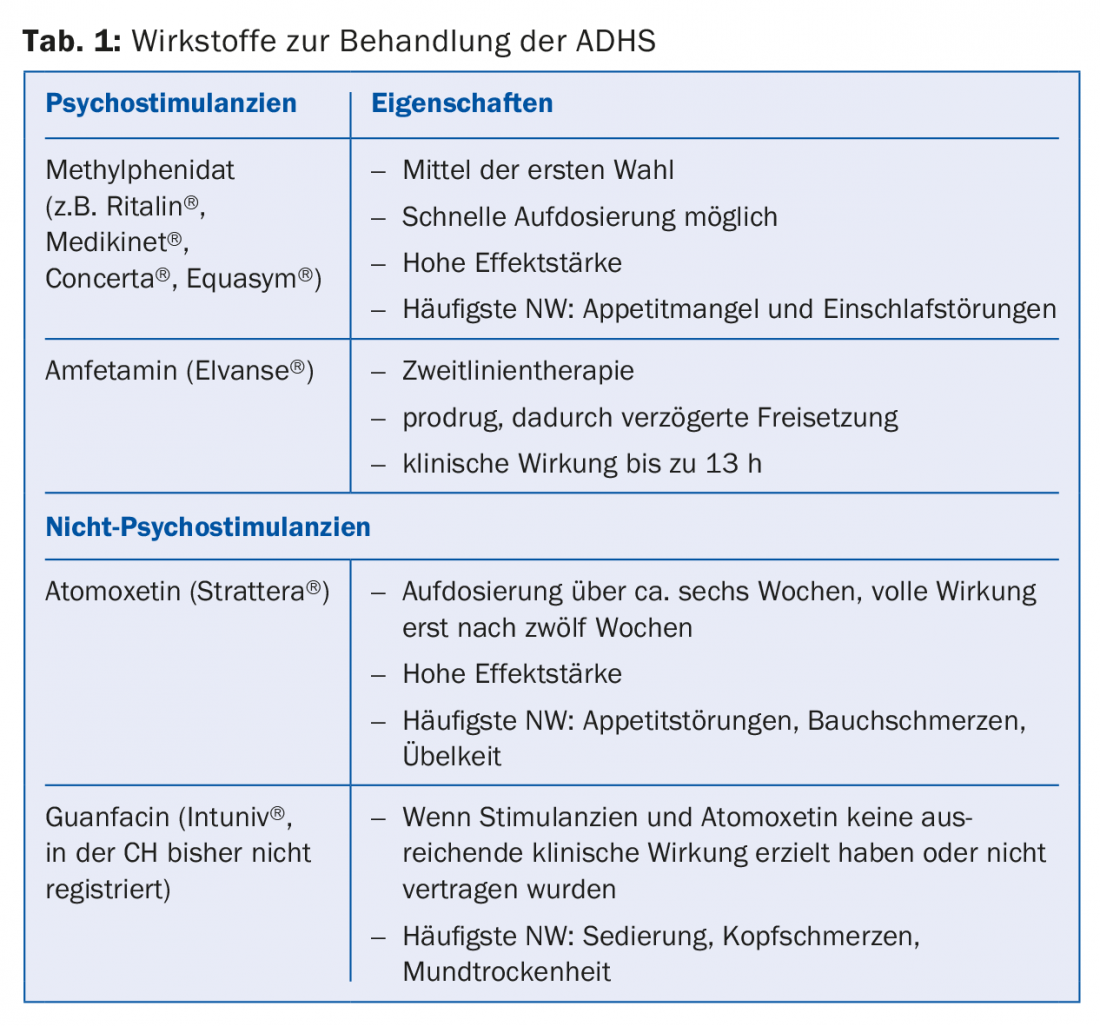
El fármaco de primera elección es el estimulante metilfenidato (MPH), conocido sobre todo como Ritalin® (aprobado para el tratamiento del TDAH a partir de los seis años).
Los fármacos de segunda línea son la lisdexanfetamina, la atomoxetina o la guanfacina si el MPH no es suficientemente eficaz o los efectos secundarios requieren un cambio de fármaco. Los estimulantes, así como la atomoxetina y la lisdexanfetamina, tienen un nivel de evidencia I para el tratamiento del TDAH [8].
El MPH de acción corta (duración de la acción de unas cuatro horas) se dosifica en una o dos semanas y consigue el efecto deseado en aproximadamente el 80% de los pacientes [9,10]. Después de ajustar la dosis individual (0,5-1 mg/kg/KG), normalmente se debe cambiar al paciente a un preparado retardante. Dependiendo del producto, es posible un efecto de ocho a doce horas.
La segunda opción es la atomoxetina no MTB, un inhibidor de la recaptación de norepinefrina que consigue un efecto duradero de 24 horas. Tras una fase de dosificación más larga, el efecto completo se despliega al cabo de unas doce semanas. La lisdexanfetamina también está sujeta al BTM y está aprobada en Suiza desde marzo de 2014 para el tratamiento del TDAH en niños y adolescentes. Es un llamado profármaco que sólo se hidroliza a la sustancia activa en el organismo. Esto da lugar a un retraso significativo de la concentración máxima del fármaco y a una duración clínica de la acción de hasta 13 horas.
Efecto y efecto secundario del MPH
El actual análisis Cochrane [11] confirma básicamente la muy buena eficacia del MPH. Los trastornos del apetito y del sueño son frecuentes, pero los efectos secundarios se consideran poco peligrosos en general. Se critica la calidad de los estudios y metaanálisis disponibles, especialmente en lo que respecta a su diseño. Por su parte, sin embargo, el análisis Cochrane ha provocado muchas críticas.
Gerlach et al. [10] indican que el tratamiento con MPH no sólo ha demostrado tener éxito clínico durante un largo periodo de tiempo, sino que también ha sido capaz de reducir los trastornos comórbidos (por ejemplo, depresión, trastornos de adicción, secuelas de traumatismos). Además, las opciones de tratamiento no farmacológico no han sido suficientemente eficaces en la mayoría de los casos hasta ahora. El peso, el crecimiento, el pulso y la tensión arterial deben controlarse regularmente mientras tome la medicación. Los efectos adversos se producen sobre todo en función de la dosis. La falta de apetito también disminuye a medida que pasa el efecto y los niños suelen volver a tener más apetito por la tarde. Si los padres se adaptan a ello con una merienda adecuada, el peso puede mantenerse estable por lo general. En caso de nueva aparición de dificultad para conciliar el sueño, es aconsejable comprobar la hora de la toma y posiblemente adelantarla.
Nuevas estrategias
Relativamente nuevo es el tratamiento con guanfacina de liberación lenta. La Agencia Europea del Medicamento lo aprobó en septiembre de 2015 para el tratamiento del TDAH en niños a partir de seis años. La guanfacina no es un estimulante. Se desarrolló como antihipertensivo y tiene un efecto reductor de la presión arterial. Puede administrarse si el tratamiento con estimulantes (metilfenidato, anfetamina) no es una opción, fue intolerable o resultó ineficaz. También puede considerarse el tratamiento con guanfacina para los trastornos de tics comórbidos. Además de bajar la tensión arterial, los efectos secundarios son principalmente sedación y sequedad de boca.
¿Cuáles son los límites del tratamiento farmacológico?
Las condiciones escolares y psicosociales desfavorables en la familia, que difícilmente pueden cambiarse, influyen en el éxito de la terapia farmacológica. Sin embargo, no deben desalentarla. No se debe privar al niño de la oportunidad de un desarrollo positivo. Si persisten las reacciones adversas al fármaco (por ejemplo, falta de apetito, dificultad para conciliar el sueño, dolores de cabeza, hipertensión arterial), debe comprobarse y ajustarse la dosis, cambiar el preparado si es necesario e intentar un cambio del principio activo en el siguiente paso. Los efectos secundarios graves que impiden el tratamiento farmacológico son muy raros. Un trastorno de tics preexistente no es una contraindicación; muy raramente puede agravarse con psicoestimulantes, y también puede mejorar, especialmente con atomoxetina y guanfacina.
Si se sabe o sospecha que los adolescentes y/o los padres o las personas que viven en el hogar abusan de sustancias, no deben prescribirse estimulantes que requieran BTM para prevenir el riesgo de abuso. En el caso de los padres que sufren ellos mismos un TDAH no tratado u otros trastornos mentales, también debe comprobarse concienzudamente su cumplimiento.
La tabla 1 resume las sustancias activas para el tratamiento del TDAH.
Mensajes para llevarse a casa
- El metilfenidato es un fármaco eficaz y seguro en el tratamiento de los síntomas principales del TDAH.
- El tratamiento sólo debe llevarse a cabo como parte de un plan de terapia multimodal.
- El diagnóstico del TDAH y de los trastornos comórbidos debe ser realizado o revisado por un psiquiatra o pediatra infantil y adolescente con experiencia.
- Debe evitarse la “medicación de prueba” para verificar el diagnóstico.
Literatura:
- Polanczyk GV, et al: Annual Reaseach Review: Un metaanálisis de la prevalencia mundial de los trastornos mentales en niños y adolescentes. J Psychol Psychiatry Infantil 2015; 56(3): 345-365.
- Polanczyk GV, et al: Estimaciones de la prevalencia del TDAH a lo largo de tres décadas: una revisión sistemática actualizada y un análisis de metarregresión. Int J Epidemiol 2014; 43(2): 434-442.
- Dilling H, et al. (Eds.): Clasificación Internacional de los Trastornos Mentales; CIE-10 Capítulo V (F) – Directrices de diagnóstico clínico. Berna: Huber 2016.
- Asociación Americana de Psiquiatría: DSM-5 Diagnostic and statistical Manual of Mental Dis- orders;4.ª ed., Ginebra, 2005. Washington DC: American Psychiatric Press 2013.
- Walitza S: TDAH en niños. Diagnóstico y terapia. InFo Neurología y Psiquiatría 2012; 10(3): 14-17.
- Sociedad Alemana de Psiquiatría Infantil y del Adolescente: Directrices sobre el diagnóstico y la terapia de los trastornos mentales en la infancia, la niñez y la adolescencia: TDAH en niños, adolescentes y adultos. 2007. revisado en 2014. Se espera una nueva versión en 2017. www.dgpjp.de
- National Institute for Health and Clinical Excellenc (NICE): Metilfenidato, atomoxetina y dexanfetamina para el trastorno por déficit de atención con hiperactividad (TDAH) en niños y adolescentes. Guía de evaluación tecnológica [TA98]. Londres: NICE 2006. www.nice.org.uk
- Walitza S, Berger G: (Nuevos) medicamentos para el TDAH. Pediatras Suiza 2016; (1): 22-23.
- Walitza S, et al.: Psicoestimulantes y otros fármacos utilizados para el tratamiento del trastorno por déficit de atención con hiperactividad (TDAH). En: Gerlach M, et al. (eds.): Neuro-/Psychopharmaka im Kindes- und Jugendalter. 3ª ed. Berlín: Springer 2016; 289-331.
- Gerlach M, et al: ¿Cuáles son los beneficios del metilfenidato como tratamiento para niños y adolescentes con trastorno por déficit de atención con hiperactividad? TDAH Atten Def Hyp Disord 2017; 9: 1-3.
- Storebø OJ, et al: Metilfenidato para el trastorno por déficit de atención con hiperactividad en niños y adolescentes: revisión sistemática Cochrane con metaanálisis y análisis secuenciales de ensayos clínicos aleatorizados. BMJ 2015; 351: h5203.
PRÁCTICA GP 2017; 12(8): 15-18












