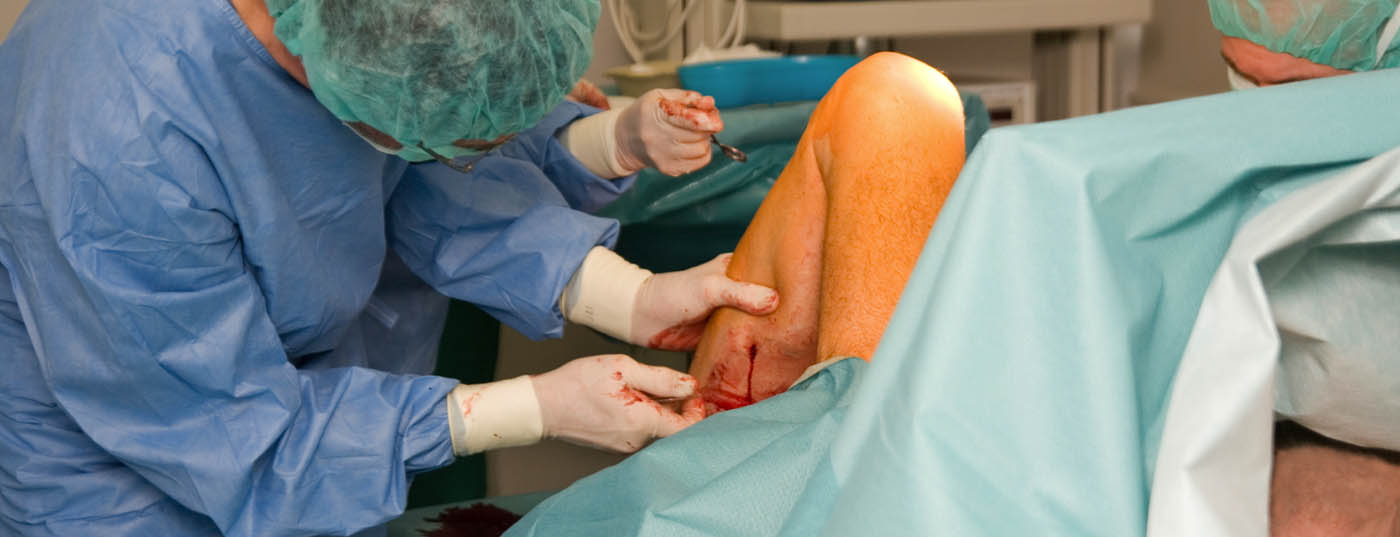
Hoy en día existen varios procedimientos para el tratamiento de las varices. La técnica elegida depende de las condiciones anatómicas y de las características del paciente. Las técnicas endovenosas implican la destrucción térmica, mecánica y/o química de las venas; por lo general, estos procedimientos pueden realizarse de forma ambulatoria. En la actualidad, muchas sociedades profesionales consideran que el tratamiento quirúrgico de las varices es el método de segunda elección debido a la mayor tasa de efectos secundarios.
Las varices son muy comunes en la población general, con una prevalencia del 5-30%. La elección de la terapia adecuada para las varices es polifacética y requiere un conocimiento profundo de los síntomas y necesidades del paciente, así como de sus condiciones anatómicas y médicas. fuente fisiopatológica subyacente de la enfermedad venosa. Debido al curso a menudo crónico y lentamente progresivo, muchos pacientes no relacionan sus dolencias con una posible afección venosa existente, por lo que a menudo se sorprenden aún más de la sustancial ganancia en calidad de vida tras el tratamiento venoso.
Los síntomas de las varices incluyen dolor y tirantez, pesadez en las piernas, picor, quemazón, calambres nocturnos en las pantorrillas, edema, cambios en la piel y parestesia. Estos síntomas pueden exacerbarse durante el ciclo femenino, durante el embarazo y bajo terapia hormonal exógena. A diferencia de los síntomas de la enfermedad arterial periférica, los síntomas asociados a las varices suelen disminuir con la deambulación o la elevación de las piernas.
Una terapia exitosa de las varices suele implicar la eliminación del reflujo venoso superficial, teniendo en cuenta las venas perforantes y el sistema venoso profundo. Un examen ecográfico dúplex detallado y preciso con la documentación correspondiente es obligatorio para un diagnóstico y una planificación terapéutica correctos. La terapia endovenosa suele utilizarse para tratar las venas troncales, es decir, la vena safena magna, la vena safena parval y la vena safena anterior/posterior, pero en casos especiales también se utiliza para venas perforantes, por ejemplo. (Fig. 1). Aparte de los casos individuales, la terapia endovenosa también es posible en pacientes candidatos a la extirpación de las venas tronculares. Las técnicas endovenosas implican la destrucción térmica, mecánica y/o química de las venas y, por lo general, pueden realizarse fácilmente en régimen ambulatorio; también pueden combinarse con miniflebectomía y/o escleroterapia de ramas o venas laterales. Las varices reticulares son posibles.

Terapia quirúrgica (crossectomía/stripping)
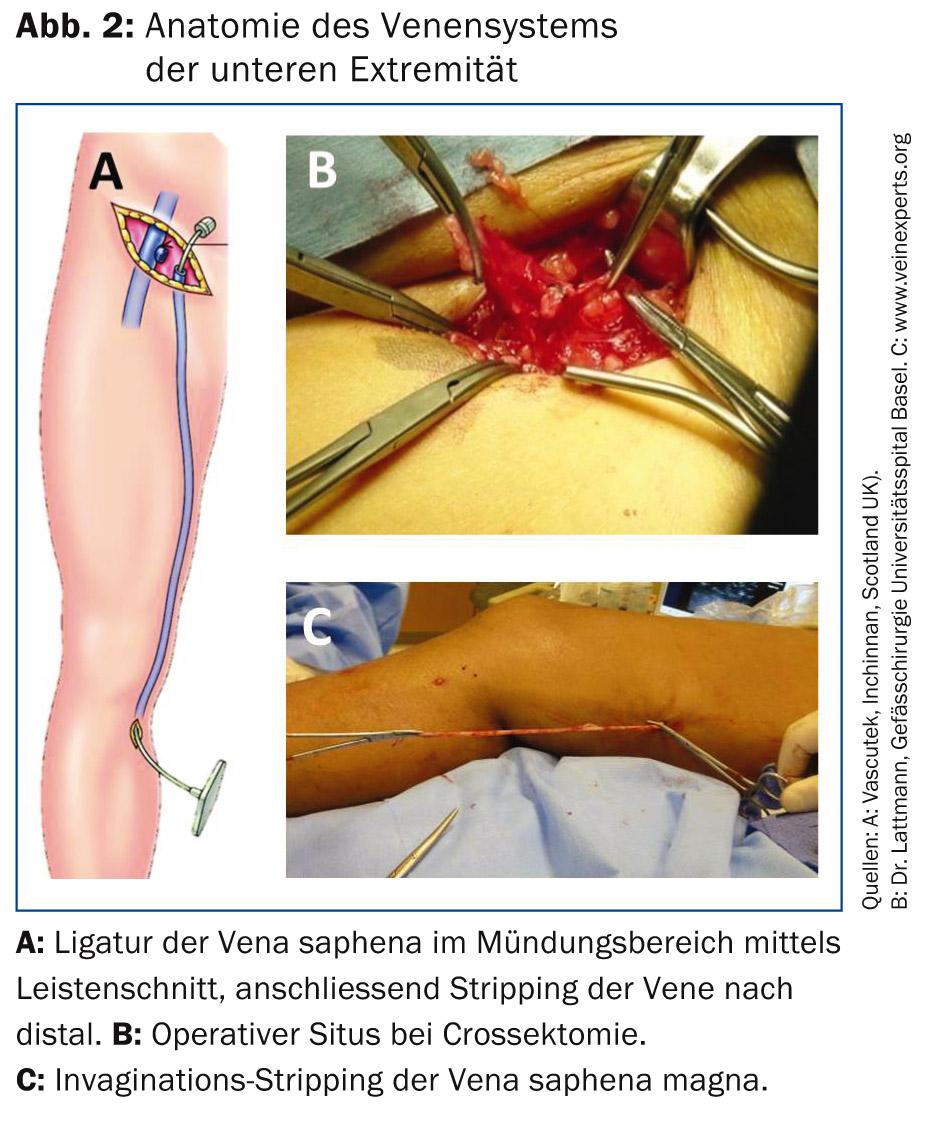
El tratamiento tradicional de las varices consiste en cortar quirúrgicamente las venas tronculares donde se unen al sistema venoso profundo mediante una incisión en la ingle (crossectomía) y el “arrancamiento” mecánico (stripping) de la vena, normalmente bajo anestesia general o raquídea.(Fig. 2). Numerosos estudios han demostrado sin lugar a dudas la eficacia de la terapia quirúrgica en el tratamiento de las varices. En comparación con los procedimientos endovenosos modernos, el stripping es más invasivo y se asocia a una mayor morbilidad (hematomas, lesiones nerviosas, infecciones). Por este motivo, el tratamiento quirúrgico de las varices es considerado actualmente el método de segunda elección por muchas sociedades profesionales [1,2].
Ablación venosa endovenosa térmica (láser o radiofrecuencia)
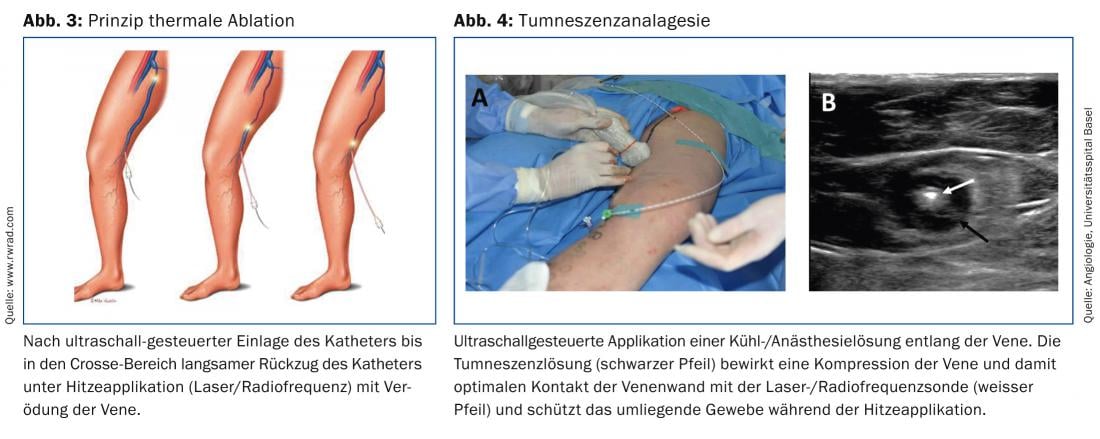
El principio de la ablación venosa endovenosa con láser y radiofrecuencia se basa en la destrucción térmica local de la pared venosa con la consecuente contracción y fibrosis de la vena tratada (Fig. 3 ). A diferencia de la cirugía tradicional de varices (crossectomía/extirpación venosa), estos procedimientos modernos ya no requieren una incisión en la ingle o en la parte posterior de la rodilla bajo anestesia. Tras la punción de la vena guiada por ecografía, se introduce un microcatéter en la vena a través de un acceso de tamaño 1,7 mm (Venflon gris 15G) a 3 mm (7 French lock). Tras la aplicación de una solución local refrigerante y anestésica (tumescencia) a lo largo de la vena (Fig. 4) , el catéter se retira de forma controlada y la vena se esclerosa térmicamente en el curso.
Varios ensayos aleatorizados han demostrado una eficacia al menos igual de la ablación con catéter térmico en comparación con la cirugía convencional, con menos efectos secundarios y un retorno más rápido a las actividades cotidianas normales [3–5]. Con todos los métodos, puede suponerse una tasa de cierre (cierre completo persistente de la vena tratada) del orden de >90-95%. El desarrollo de catéteres más nuevos y la experiencia cada vez mayor hacen que este procedimiento pueda utilizarse ahora también para tratar venas perforantes relevantes y cerrar eficazmente venas muy grandes de hasta 30 mm de diámetro [6,7].
Ablación química (escleroterapia)
La ablación química puede realizarse de muchas formas. En general, se entiende por escleroterapia con espuma guiada por ultrasonidos que utiliza un esclerosante -en Suiza principalmente aetoxisclerol en diversas concentraciones-. Para tratar las venas tronculares, se inyecta una mezcla de aetoxisclerol-aire en la vena, ya sea mediante jeringa o catéter, bajo control ecográfico. Además del vasoespasmo, el esclerosante provoca daños en el endotelio venoso, lo que conduce a la trombosis y, en última instancia, a la fibrosis del segmento venoso tratado. Un efecto secundario relativamente frecuente de la escleroterapia es la tromboflebitis y la hiperpigmentación consecutiva a lo largo de la vena tratada debido al depósito de hemosiderina. La expresión local del trombo 1-3 semanas después del tratamiento puede reducir significativamente la reacción inflamatoria y la hiperpigmentación, que suele ser temporal. Las ventajas de la escleroterapia frente a los demás procedimientos son, además de los costes más bajos, la aplicación relativamente sencilla y rápida. Debido a su eficacia comparativamente menor (tasa de oclusión del ~80%), la escleroterapia no se utiliza como método de primera elección para el tratamiento de las venas tronculares, al menos en nuestro centro, sino por el momento para el tratamiento de las ramas laterales y/o la varicosis recurrente.
Ablación mecanoquímica (MOCA-Clarivein)
El sistema de catéter MOCA es un perfeccionamiento del método de escleroterapia y se basa en un doble principio de acción. Tras la colocación guiada por ecografía, la punta giratoria del catéter provoca daños mecánicos en el endotelio, mientras que el esclerosante inyectado simultáneamente durante la retracción también causa una obliteración química. La eficacia podría así aumentar en comparación con la escleroterapia: En comparación con los procedimientos térmicos, se consigue una tasa de cierre comparativamente alta (>90%) en el tratamiento de las venas tronculares [8]. Como con este método no se aplica calor, no se requiere refrigeración o enfriamiento local. Ya no es necesaria la anestesia a lo largo de la vena y el riesgo de lesiones cutáneas o nerviosas es prácticamente insignificante. Esto también permite el tratamiento de secciones muy distales de la vena safena mayor/parva en la parte inferior de la pierna sin un mayor riesgo de lesión nerviosa. Para los pacientes con asma, foramen oval permeable (sintomático) o migraña, este método no se recomienda debido a la cantidad relativamente grande de esclerosante que se aplica.
Adhesivo tisular de cianoacrilato (VenaSeal)
El método más moderno y menos invasivo para tratar las venas tronculares es la obliteración mediante cianoacrilato, un “superpegamento” especial. Se introduce un catéter especial de teflón en la vena bajo control ecográfico y se utiliza un aplicador para pegar la vena desde el interior a través del catéter con un total de aproximadamente 1 ml del adhesivo tisular.
(Figs. 5 y 6).
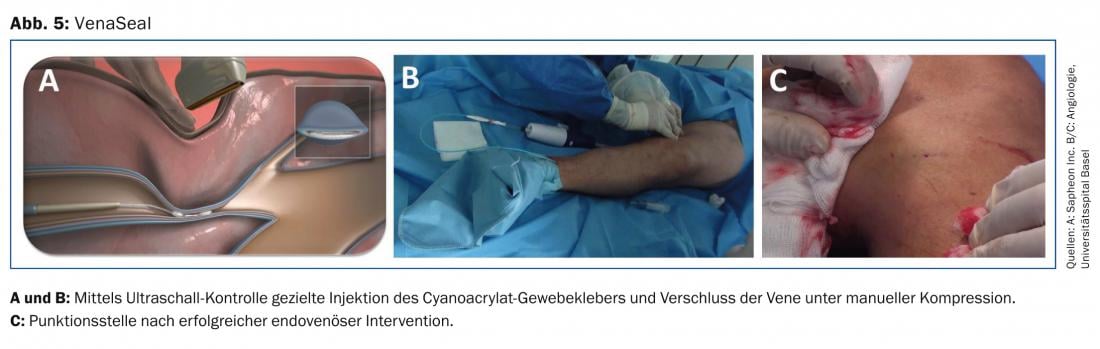
Las claras ventajas del método son que no se requiere anestesia local (tumescencia) y que la vena puede tratarse en todas sus secciones, es decir, hasta distal, sin riesgo de lesión nerviosa. Tampoco es necesario llevar medias de compresión. Por lo general, los pacientes pueden reanudar sus actividades normales inmediatamente después de la intervención .
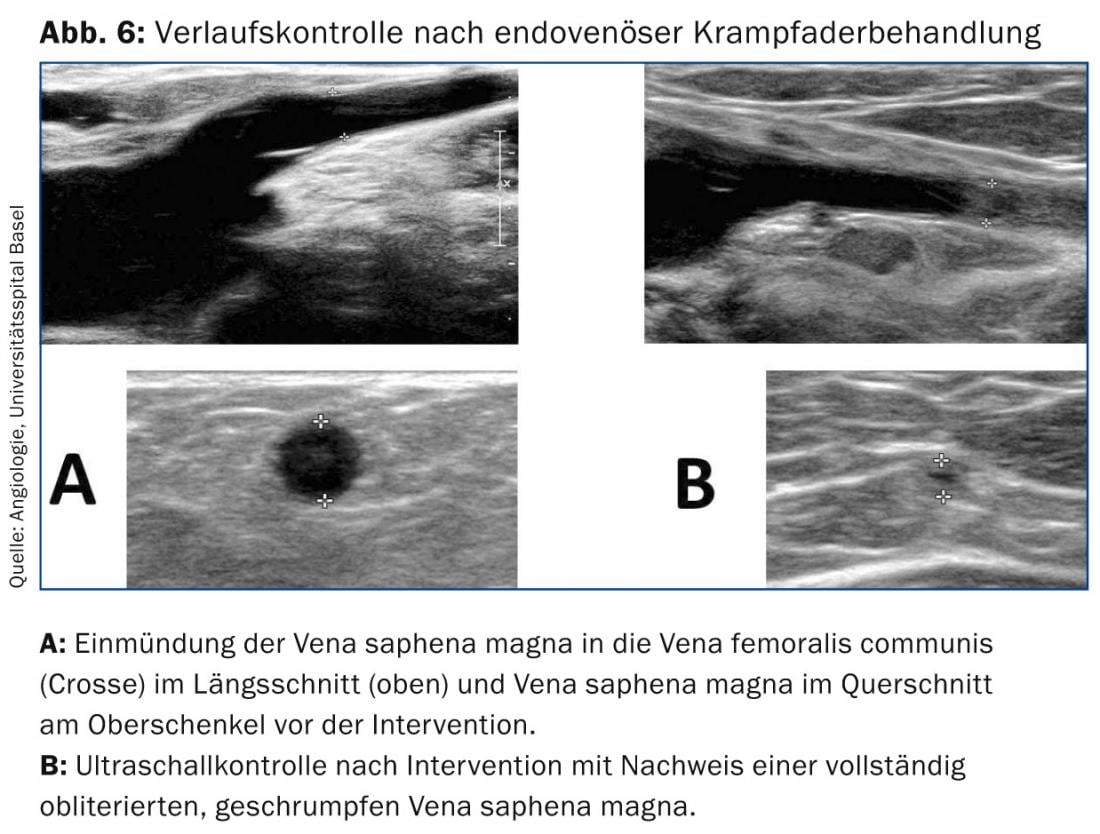
Un primer estudio europeo (eSCOPE) pudo mostrar una tasa de cierre del 92,9% después de doce meses; los últimos datos de un estudio aleatorizado de EE.UU. (VeClose) con 222 pacientes muestran una tasa de cierre aún mayor, del 98,9% después de seis meses [9]. También se ha descrito el éxito del tratamiento mínimamente invasivo de venas perforantes con este método [10]. Debido a los escasos efectos secundarios (reacciones inflamatorias locales temporales por el momento) y a la elevada tasa de éxito, esta forma de terapia es, por tanto, una opción terapéutica cada vez más interesante para los pacientes con varices, a pesar de la (todavía) falta de datos a largo plazo. Debido a su escasa invasividad, este método es el de primera elección en nuestro centro para los pacientes bajo anticoagulación terapéutica.
Conclusión
El tratamiento de las varices ha progresado mucho en los últimos años con el desarrollo de métodos endovenosos eficaces y mínimamente invasivos. Sin embargo, sigue siendo crucial realizar un diagnóstico cuidadoso y preciso, que incluya la ecografía dúplex, para poder seleccionar el método más adecuado para cada paciente en función de la evolución de la enfermedad.
Conclusión para la práctica
- Las dolencias venosas de las piernas son frecuentes, pero a menudo se subestiman.
- La base de todo tratamiento es una historia clínica competente, un examen clínico y una ecografía dúplex.
- Los procedimientos endovenosos ambulatorios, con al menos el mismo nivel de eficacia pero menos efectos secundarios, están sustituyendo cada vez más a los tradicionales
- la cirugía como método de primera elección en el tratamiento de las venas tronculares.
- Ramas laterales resp. Las venas reticulares pueden tratarse en la misma sesión mediante escleroterapia o miniflebectomía.
- Todos los métodos tienen ventajas e inconvenientes o limitaciones; una selección individual basada en los síntomas existentes y los hallazgos anatómicos es elemental para un resultado óptimo y la máxima satisfacción del paciente.
Literatura:
- Gloviczki P, et al: J Vasc Surg 2011; 53: 2S-48S.
- Marsden G, et al: BMJ 2013; 347: f4279.
- Brittenden J, et al: N Engl J Med 2014; 371: 1218-1227.
- Nesbitt C, et al: Base de datos Cochrane. Syst Rev 2014; 7: CD005624.
- Murad MH, et al: J Vasc Surg 2011; 53: 49S-65S.
- Zerweck C, et al: Flebología 2014; 29: 30-36.
- Starodubtsev V, et al: Ablación endovenosa con láser en pacientes con diámetro ancho del segmento proximal de la vena safena magna: Comparación de métodos. Flebología 2014 Oct 10. pii: 0268355514555546. [Epub ahead of print].
- Vun S, et al: Menor dolor y tratamiento más rápido con la ablación endovenosa mecánico-química con ClariVein(R). Flebología 2014 oct 8. pii: 0268355514553693. [Epub ahead of print]
- Almeida JI, et al: Seguimiento a dos años del primer uso en humanos del adhesivo de cianoacrilato para el tratamiento de la incompetencia de la vena safena. Flebología 2014 Abr 30. [Epub ahead of print].
- Toonder IM, et al: Flebología 2014; 29: 49-54.
PD Dr. med. Heiko Uthoff
Dr. Luca Spinedi
Prof. Daniel Staub, MD
PRÁCTICA GP 2015; 10(1): 36-40