La mayoría de los pacientes depresivos buscan primero ayuda en su médico de cabecera. Durante la consulta, a menudo la atención no se centra en los estados de ánimo sino en los trastornos y quejas somáticas. La planificación del tratamiento se basa principalmente en la gravedad de la depresión: la depresión leve puede observarse al principio con una orientación consciente, mientras que la depresión más grave debe tratarse con antidepresivos, así como con procedimientos psicoterapéuticos.
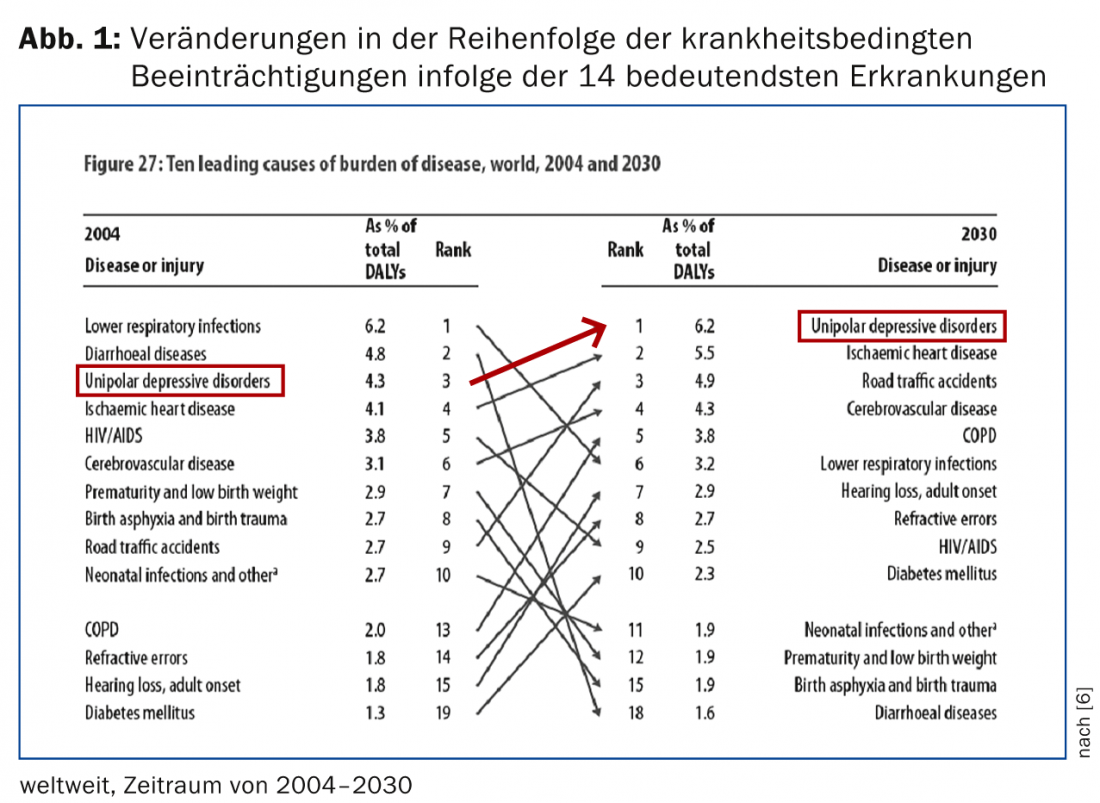
La depresión es uno de los trastornos psiquiátricos más comunes en la sociedad moderna. Según estimaciones de la OMS, en 2020 la depresión ocupará el segundo lugar, justo después de las enfermedades cardiovasculares, en el orden de enfermedades que son la principal causa de años de vida perdidos por discapacidad grave o muerte. (Fig.1). La prevalencia de la depresión a lo largo de la vida oscila entre el 7 y el 18% (la tasa de prevalencia media es de aproximadamente el 10,4%). Las mujeres enferman dos veces más que los hombres. Aproximadamente uno de cada diez pacientes de las consultas de los médicos de cabecera sufre probablemente depresión, que no se reconoce ni se trata adecuadamente en casi la mitad de los casos [1–3]. Los médicos de familia y los médicos generalistas tienen una especial importancia en el diagnóstico y el tratamiento de la depresión.
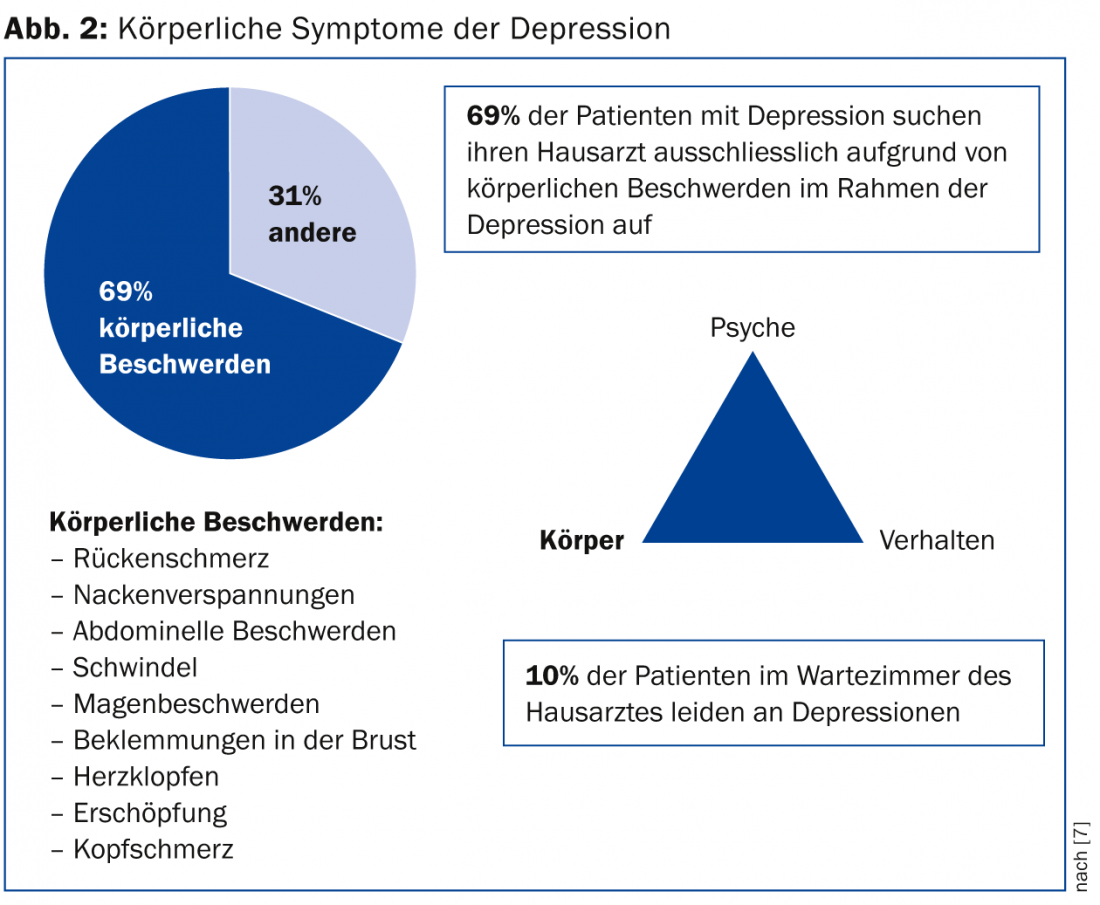
Síntomas múltiples, también somáticos
Cabe suponer que la mayoría de los pacientes depresivos buscan primero ayuda en su médico de cabecera. También hay que tener en cuenta que aún existen prejuicios contra las enfermedades psiquiátricas en la población. Éstos están ligados a inhibiciones y sentimientos de vergüenza, que contribuyen a que los estados de ánimo depresivos no suelan ser abordados directamente por los afectados, sino indirectamente en referencia a los síntomas somáticos y vegetativos presentes de la depresión. (Fig. 2). En los pacientes depresivos, no sólo se altera el estado de ánimo, sino que también se deterioran las funciones motrices, cognitivas y biológicas.
En consecuencia, los principales síntomas de la depresión incluyen el estado de ánimo depresivo, la pérdida de interés o placer (anhedonia) y la disminución del impulso (Tab. 1).

Factores desencadenantes y comorbilidades
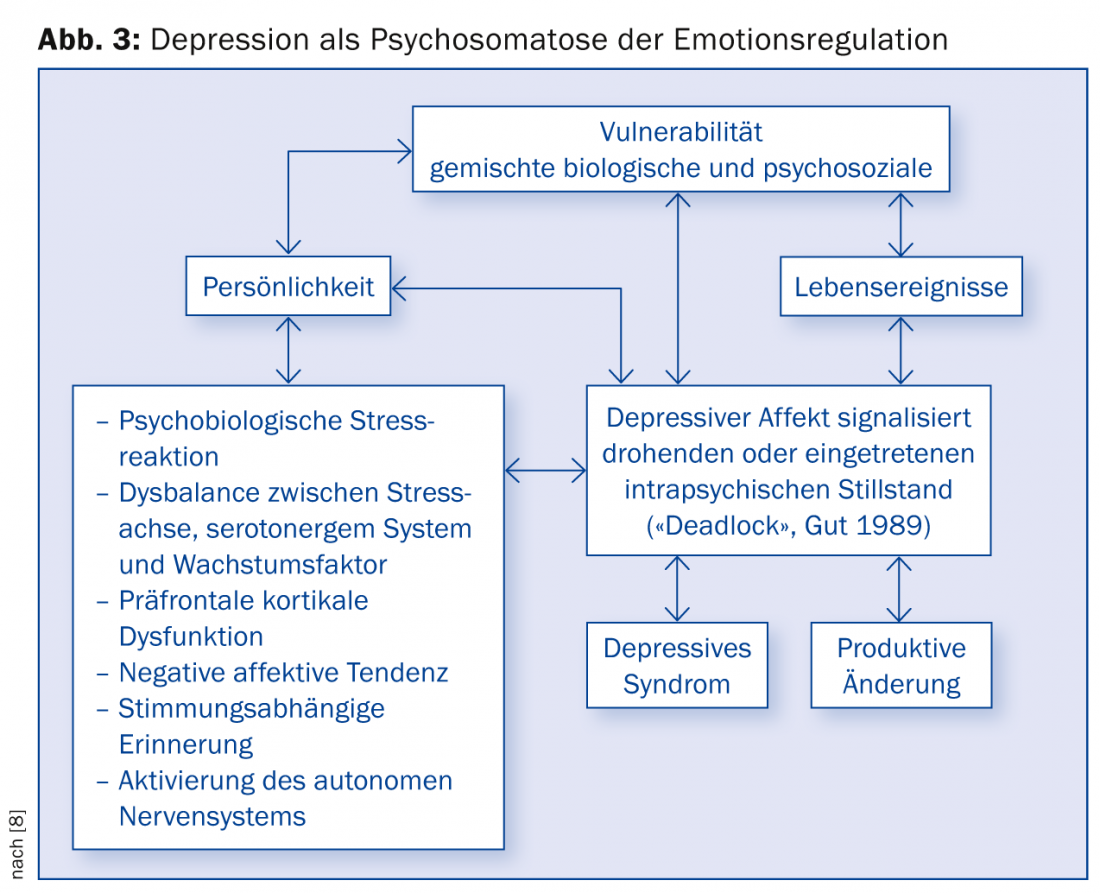
La depresión suele desencadenarse por una situación específica de estrés interno o externo que, dependiendo de la vulnerabilidad genética o biográficamente determinada, provoca una liberación excesiva de cortisol y una alteración del patrón de actividad cerebral, especialmente en los sistemas rostral y límbico. En relación con la autoevaluación de la persona y la situación social, el patrón bio-psico-social básico de la depresión puede verse reforzado o mantenido por una resistencia feroz pero disfuncional por parte de la persona afectada. Por ejemplo, una mujer joven con hijos pequeños por obligación familiar o un hombre autocrítico con una gran ética laboral pueden luchar contra una inhibición depresiva aún leve por convicción interior. Además, también son importantes las influencias biológicas directas, que afectan principalmente al sistema límbico rostral, incluido el cerebro. corteza prefrontal deben tenerse en cuenta en el desarrollo de la depresión (por ejemplo, insultos cerebrovasculares frontales, hipotiroidismo, terapias con esteroides o citostáticos, etc.). En vista de esta multidimensionalidad de los trastornos depresivos, pueden entenderse como psicosomatosis de la regulación de las emociones (Fig. 3).
Un problema importante surge en particular de la elevada comorbilidad con otras enfermedades mentales (por ejemplo, trastornos de ansiedad, trastornos de somatización, adicciones) y somáticas (por ejemplo, cardiopatías coronarias). Esta variabilidad de síntomas (agitación, inhibición del impulso, tendencias suicidas, síntomas corporales, trastornos cognitivos, síntomas psicóticos) debe tenerse en cuenta en el tratamiento de la depresión.
Apoyo atento a los afectados
La planificación del tratamiento en la fase aguda de la enfermedad se basa principalmente en la gravedad de la depresión. En caso de síntomas depresivos leves, se recomienda inicialmente un acompañamiento consciente (educación e información, acompañamiento activo-esperativo en un plazo de 14 días) [4]. Esto debería consistir en el seguimiento de la progresión de los síntomas mediante re-presentaciones a corto plazo, evaluando los mecanismos de afrontamiento existentes en el paciente y el apoyo social en el entorno familiar.
Una base esencial del tratamiento de la depresión es la actitud terapéutica del profesional. Esto permite a los pacientes depresivos sentirse aceptados incluso en su enfermedad. La oportunidad de comunicarse y de experimentar una respuesta por parte de la otra persona es una primera experiencia curativa esencial para el paciente depresivo, que a menudo se ha retraído durante un largo periodo de tiempo por razones de vergüenza y que a menudo no ha incluido a familiares cercanos. Las quejas existentes deben plantearse de la forma más abierta y sobria posible. Puede ser esencial abordar la posibilidad de suicidio. Con relativizaciones de las quejas y falsos consuelos (“la mitad de mal”, “estará bien”), los médicos pueden -sin quererlo- contribuir a aumentar aún más las tendencias ya existentes de los pacientes depresivos a sobrecargarse y/o a experimentarse como fracasados.
Si los síntomas persisten o empeoran, debe considerarse el inicio de psicoterapia o farmacoterapia al cabo de unas dos a cuatro semanas, incluso en casos de depresión leve. Las intervenciones deben tener en cuenta que la comprensión empática de las personas deprimidas se ve dificultada por el hecho de que son menos capaces de resonar afectivamente y también suelen mostrarse como disfóricamente descontentas, por lo que pueden desarrollarse reacciones negativas por parte del médico. Se trata de un fenómeno de interacción no infrecuente con una persona deprimida. Es de gran consecuencia en el curso posterior si este fenómeno de interacción desencadenado por el paciente depresivo conduce al retraimiento o incluso al nihilismo terapéutico. En primer lugar, es aconsejable resumir las quejas y reclamaciones sin comentarios, pero no interpretarlas ni relativizarlas.
Entrevista diagnóstica y terapéutica
En este punto queda claro que la conversación de diagnóstico es ya el comienzo de la terapia. En la práctica, es mejor empezar por los síntomas físicos (trastornos del sueño, pérdida de apetito y de peso, trastornos del impulso, pérdida de concentración y de memoria, mañanas bajas y ritmos diarios) y sólo gradualmente abordar la experiencia interior que es difícil de expresar con palabras (miedos al fracaso y al futuro, autorreproches, delirios de culpabilidad). También hay que tener en cuenta que toda la experiencia temporal de los pacientes depresivos se ralentiza. Si falta el tiempo necesario durante una consulta inicial, los pacientes deben ser citados de nuevo lo antes posible. Siempre es importante evaluar la suicidalidad aguda antes de continuar con la terapia ambulatoria.
La comunicación del diagnóstico y demás información diagnóstica suele tener una función aliviadora para los pacientes, ya que deja claro que padecen una enfermedad médica conocida con un pronóstico favorable. Cualquier baja por enfermedad necesaria puede contrarrestar la sobrecarga compensatoria de las personas deprimidas. En raras ocasiones será necesaria la hospitalización, especialmente en casos de suicidalidad aguda y episodios depresivos graves. En determinadas circunstancias, el efecto terapéutico aliviador se intensifica apartando temporalmente al paciente depresivo de su entorno con tareas cotidianas y domésticas. Sin embargo, no son aconsejables los viajes de vacaciones más largos ni las estancias en un balneario. Suelen ser experimentadas como una carga por los pacientes depresivos, que se sienten abrumados por las expectativas que se depositan en ellos.
Implicar a los familiares
Si hay indicios de que los familiares reaccionan con impotencia, se sienten culpables, son impacientes y exigentes o críticos y rechazantes, también debe consultarse a la pareja con el consentimiento de la persona deprimida e informarle del diagnóstico. A veces es más fácil reunir la paciencia de todos los afectados si – debido a un buen pronóstico del estado depresivo – se les puede dar esperanzas de forma realista. En las relaciones tensas premórbidas, puede ser útil apoyar a la pareja en discusiones individuales y más tarde, cuando la depresión haya remitido, ofrecer discusiones de pareja o familiares.
Principios de farmacoterapia
El tratamiento psicofarmacoterapéutico suele estar indicado para la depresión moderada y grave. Entre los fármacos psicotrópicos, los antidepresivos tradicionales (especialmente los tricíclicos) se asocian a más efectos secundarios -principalmente vegetativos y cardiovasculares- que los modernos inhibidores selectivos de la recaptación de serotonina (ISRS), los inhibidores selectivos de la MAO (MAO-I) y los inhibidores selectivos de la recaptación de serotonina y norepinefrina (ISRSN) [5]. Una nueva estrategia de tratamiento farmacológico es la agomelatina, que también tiene un efecto positivo en la regulación del sueño y no desencadena ningún efecto secundario sexual.
En este momento, cabe suponer que todos los antidepresivos del mercado difieren menos en su eficacia y más en sus efectos secundarios indeseables. A diferencia de los antidepresivos tricíclicos, tetracíclicos y atípicos, los llamados antidepresivos de segunda y tercera generación causan menos efectos secundarios clínicamente relevantes y, por lo tanto, son adecuados para el tratamiento en el ámbito ambulatorio, en casos de comorbilidad o en la vejez. Sin embargo, no se puede prescindir del uso de antidepresivos tricíclicos, tetracíclicos y atípicos en la práctica clínica diaria, ni siquiera en régimen ambulatorio. Teniendo en cuenta las medidas de precaución (por ejemplo, controles del ECG con respecto a los efectos secundarios cardiovasculares), debe recurrirse a los tricíclicos, especialmente en casos de depresión grave, y también debe considerarse el uso de los llamados “antidepresivos”. deben considerarse los inhibidores irreversibles de la MAO.
El antidepresivo debería hacer efecto al cabo de 10-14 días
El principio básico es que cada intento de tratamiento debe realizarse con dosis suficientemente altas y durante una duración suficientemente larga si el paciente lo tolera. La tasa de éxito del primer tratamiento timoléptico es de alrededor del 65% para la depresión leve y de alrededor del 50% para la depresión grave. Es importante informar a los pacientes sobre estas correlaciones para prevenir el procesamiento depresivo-resignativo de un primer intento posiblemente fallido de tratamiento farmacológico.
El objetivo del tratamiento agudo es encontrar lo antes posible un medicamento eficaz que pueda provocar una mejoría y, en última instancia, la liberación de los síntomas. En contraste con los supuestos anteriores de una gran latencia del efecto, hoy en día se puede suponer que un antidepresivo debería mostrar una eficacia deseada al cabo de unos 10-14 días. Si no es así, debe aumentarse la dosis. En ningún caso deben utilizarse antidepresivos durante un largo periodo de tiempo con una estrategia terapéutica invariable si no son eficaces. Deben considerarse estrategias de aumento, es decir, el uso de litio u otros estabilizadores del estado de ánimo como los antiepilépticos, así como fármacos tireostáticos.
En la fase de estabilización, que dura unos seis meses, debe continuarse aproximadamente con la misma dosis. La reducción posterior de la dosis debe hacerse cuidadosamente en pequeños pasos.
Básicamente, con cualquier tratamiento de drogas, la suicidalidad y la capacidad de obtener ayuda en una crisis deben ser bien evaluadas. En caso de duda, los fármacos con un estrecho margen terapéutico o una elevada toxicidad en caso de intoxicación (por ejemplo, litio, ATC) deben evitarse durante el tratamiento agudo o debe buscarse una modalidad de administración adecuada.
Recomendaciones prácticas para elegir un antidepresivo
A la hora de elegir un antidepresivo, las siguientes recomendaciones pueden ser útiles:
- Si un paciente ha respondido bien anteriormente a un antidepresivo concreto, se recomienda probar esa medicación. Se hace una excepción con las contraindicaciones que hayan surgido entretanto, como las arritmias cardiacas, etc.
- En caso de trastornos pronunciados del sueño, puede administrarse por la noche un antidepresivo sedante (posiblemente también en dosis única, por ejemplo, mianserina, trazodona). Si persisten los trastornos del sueño, es útil la administración temporal de un preparado de benzodiacepina de acción más prolongada (por ejemplo, flurazepam). En casos de ansiedad pronunciada o tendencias suicidas, también se recomienda un preparado de benzodiacepina con una semivida más larga durante el día (por ejemplo, diazepam). Los antidepresivos menos sedantes (por ejemplo, paroxetina, citalopram, moclobemida) también pueden combinarse con sustancias sedantes. A largo plazo, hay que tener en cuenta el problema de la dependencia. Si persiste la suicidalidad aguda, considere el uso de litio y/u otros profilácticos de fase (antiepilépticos).
- En la práctica clínica diaria, ha resultado útil seleccionar los antidepresivos también en función de sus perfiles de efectos secundarios. En el tratamiento ambulatorio, los antidepresivos generalmente mejor tolerados de las nuevas generaciones deben considerarse los antidepresivos de primera elección por su falta de efectos secundarios anticolinérgicos, especialmente en lo que respecta al cumplimiento (por ejemplo, la aptitud para conducir). Esto es especialmente cierto en el tratamiento de pacientes ancianos. Los pacientes con disfunción cardiaca, hipertrofia prostática, glaucoma y otras contraindicaciones a la medicación anticolinérgica no deben ser tratados con tricíclicos o maprotilina sin un seguimiento intensivo.
- Los pacientes que sufren una depresión grave, especialmente también delirios depresivos (empobrecimiento, culpabilidad, delirios hipocondríacos y nihilistas), suelen requerir un tratamiento combinado de un antidepresivo con un neuroléptico (por ejemplo, quetiapina).
- Los pacientes deprimidos que también padecen un trastorno obsesivo-compulsivo o bulimia responden especialmente bien a la clomipramina y a los preparados ISRS. Cabe suponer que no puede determinarse definitivamente un espectro de acción específico para los antidepresivos, ya que los fármacos desarrollados recientemente, en particular, dan indicios de que pueden ser eficaces no sólo para los distintos subtipos de síntomas depresivos, sino también para el trastorno de ansiedad generalizada, el trastorno de pánico, los trastornos fóbicos y otras enfermedades mentales (por ejemplo, en el contexto de la comorbilidad de los trastornos somáticos). Además, los neurolépticos atípicos (por ejemplo, la quetiapina) se están introduciendo cada vez más en el tratamiento de la depresión.
El manejo incluso de los antidepresivos más nuevos y mejor tolerados con la administración concomitante de otros medicamentos puede complicarse por las interacciones. Las combinaciones de moclobemida con clomipramina, ISRS y los precursores de la serotonina L-triptófano y L-5-hidroxitriptófano son especialmente peligrosas: existe el riesgo de un síndrome serotoninérgico potencialmente mortal con, entre otras cosas, inquietud, mioclonía, confusión y convulsiones.
Enfoques de tratamiento psicoterapéutico
Un acompañamiento comprensivo y de apoyo en el sentido de un tratamiento psicoterapéutico básico es un componente esencial de cualquier forma de tratamiento de la depresión. Pueden utilizarse métodos psicoterapéuticos específicos para la depresión grave mejorada o para la depresión leve o moderada desde el principio. Todos los métodos psicoterapéuticos de psicoterapia que hasta ahora han demostrado su eficacia en estudios controlados atacan el mismo punto de un modo u otro: La tendencia de las personas deprimidas a cuestionarse a sí mismas y a sentirse indefensas a merced de los demás.
El objetivo del tratamiento psicoterapéutico de la depresión es disolver los círculos viciosos intrapsíquicos y sociales de la depresión: La activación por etapas en el enfoque de la terapia conductual, la superación de los contenidos de pensamiento disfuncionales en el enfoque cognitivo-conductual, el procesamiento de las dudas sobre la autoestima, las autoexigencias infladas, los conceptos ideales así como los sentimientos de culpa y la inclusión del trasfondo biográfico en la psicoterapia psicoanalítica, la superación de los conflictos interpersonales y la superación de las reacciones de duelo patológico y las pérdidas personales en la psicoterapia personal. En los casos de depresión duradera, a menudo crónica, que ha existido desde la adolescencia, debe considerarse el uso del CBASP (“Sistema de Análisis Cognitivo-Conductual de Psicoterapia”).
Outlook
La consulta del médico de cabecera suele ser el primer punto de contacto continuo y, en muchos casos, el más importante para muchos pacientes depresivos en el curso más largo del tratamiento. En la depresión aguda, debe considerarse el inicio tanto de la medicación antidepresiva como de las intervenciones psicoterapéuticas específicas del trastorno, en función de la gravedad (seguimiento atento en la depresión leve). La indicación de formas individuales de terapia depende esencialmente del nivel actual de sufrimiento, la motivación y la capacidad de introspección del paciente. También hay que tener en cuenta la evolución previa de la enfermedad, los factores de personalidad y las condiciones sociales.
A menudo es necesaria la colaboración con psiquiatras para el esclarecimiento de la suicidalidad aguda y con respecto al tratamiento de la depresión moderada y grave. En pacientes con episodios depresivos recurrentes, la medicación profiláctica debe continuarse a la dosis terapéutica de la dosis aguda durante más tiempo. En el caso de la profilaxis antidepresiva a largo plazo, se recomienda un chequeo somático (incl. ECG) anual, especialmente para los pacientes de más edad. Una alternativa al tratamiento a largo plazo con antidepresivos es la profilaxis con litio o el uso de otros estabilizadores del estado de ánimo (fármacos antiepilépticos, como la lamotrigina).
Prof. Dr. med. Heinz Böker
Literatura:
- Jacoby I, et al.: Reentrenamiento de los médicos para la atención primaria. Un estudio sobre las perspectivas de los médicos y el desarrollo de programas. JAMA 1997; 277(19): 1569-1573.
- Üstün TB, Sartorius N (eds): La enfermedad mental en la atención sanitaria general. Un estudio internacional. John Wiley & Sons, Chichester, Nueva York, Brisbane, Toronto, Singapur 1995.
- Wittchen HU: El estudio Depresión 2000. Un estudio nacional de cribado de la depresión en consultas generales. Fortschritte der Medizin 2000; 188: Sonderheft i: 1-3.
- DGPPN, BÄK, KBV, AWMF, AkdÄ, BPtK, BApK, DAGSHG, DEGAM, DGPs, DGRW para el grupo de directrices Depresión unipolar (ed.) (2009): S3-Leitlinie/Nationale VersorgungsLeitlinie Unipolare Depression-Langfassung, 1ª edición. Berlín, Düsseldorf (DGPPN, ÄZQ, AWMF). Internet: www.dgppn.de, www.versorgungsleitlinien.de, www.awmf-leitlinien.de.
- Holsboer-Trachsler E, et al: El tratamiento somático de los trastornos depresivos unipolares. Partes 1 y 2. (Recomendaciones de tratamiento de la Sociedad Suiza para la Ansiedad y la Depresión). Schweiz Med Forum 2010; 10(46): 802-809.
- La carga mundial de morbilidad, actualización de 2004, OMS.
- Simon GE, et al: Un estudio internacional de la relación entre los síntomas somáticos y la depresión. N Engl J Med 1999; 341: 1329-1335.
- Böker H: Psicoterapia de la depresión. Verlag Hans Huber, Hogrefe AG, Berna 2011.
CONCLUSIÓN PARA LA PRÁCTICA
- Los estados de ánimo depresivos no suelen ser abordados directamente por los afectados, sino de forma indirecta en referencia a los síntomas somáticos y vegetativos.
- La planificación del tratamiento en la fase aguda de la enfermedad se basa principalmente en la gravedad de la depresión.
- Si los síntomas persisten o empeoran, debe considerarse el inicio de psicoterapia o farmacoterapia al cabo de unas dos a cuatro semanas, incluso en casos de depresión leve.
- Todos los antidepresivos del mercado difieren menos en su eficacia que en sus efectos secundarios indeseables.
- Un antidepresivo debe mostrar la eficacia deseada al cabo de unos 10-14 días; si no es así, debe aumentarse la dosis.
- Todos los métodos psicoterapéuticos de psicoterapia que hasta ahora han demostrado su eficacia en estudios controlados atacan el mismo punto de un modo u otro: La tendencia de las personas deprimidas a cuestionarse a sí mismas y a sentirse indefensas a merced de los demás.
- A menudo es necesaria la colaboración con psiquiatras para el esclarecimiento de la suicidalidad aguda y con respecto al tratamiento de la depresión moderada y grave.
PRÁCTICA GP 2014; 9(12): 16-20