La osteoporosis conlleva un mayor riesgo de fracturas debido a la pérdida de masa y densidad óseas. La indicación de la terapia se basa esencialmente en las fracturas del historial, la densidad ósea (DXA) y los factores de riesgo individuales. Los valores de corte de la medición DXA decisivos para las medidas de medicación dependen de la edad y del sexo. Los fármacos antirresortivos y osteoanabólicos disponibles en la actualidad pueden reducir eficazmente el riesgo de fractura.
Para la cuestión de qué paciente debe ser diagnosticado y cómo debe ser tratado, existen unas directrices buenas y actualizadas regularmente de la asociación paraguas Osteología (DVO), afirma el Univ.-Prof. Dr. med. Martin Fassnacht, Jefe de Endocrinología y Diabetología del Hospital Universitario de Würzburg [1,2]. La DVO es una asociación interdisciplinar de sociedades científicas de Alemania, Austria y Suiza [2]. La osteoporosis es una enfermedad común que afecta significativamente a la calidad de vida. En cuanto a las medidas profilácticas generales, el ponente dijo que hay que contrarrestar lo mejor posible los factores de riesgo conocidos. Las personas que hacen mucho ejercicio y someten a su esqueleto a esfuerzos promueven procesos que estimulan la acumulación de densidad ósea. Si tiene un peso inferior al normal (a partir de los 65 años con un IMC <20), asegúrese de que su ingesta calórica es suficiente. También es muy importante un aporte suficiente de calcio (100 mg/día) – idealmente cubierto por la dieta – ya que favorece la estabilidad del tejido óseo [1]. También es importante garantizar un aporte adecuado de vitamina D, ya que favorece la absorción del calcio y su incorporación a los huesos. Especialmente en los meses de invierno, la cantidad de vitamina D aportada por la dieta y producida por el propio organismo con ayuda de la luz solar no siempre es suficiente. Si el riesgo de caídas/fracturas es elevado, resulta útil la administración de 800-1000 UI de vitamina D3/día [1]. ¿Qué más se puede hacer profilácticamente además de estas medidas? Dado que el consumo de nicotina tiene un efecto negativo sobre el riesgo de osteoporosis, debe evitarse. Se aconseja a los pacientes que toman fármacos que favorecen las fracturas (por ejemplo, glucocorticoides, antidepresivos, neurolépticos, inhibidores de la bomba de protones) que se sometan a una evaluación periódica de los riesgos y beneficios de estos medicamentos.

¿Cuándo está indicada una medicación específica para la osteoporosis?
Una mujer de 77 años, hasta entonces ágil, tropezó en el jardín hace unas semanas y se rompió el cuello del muslo. Después de la rehabilitación acude a la consulta con la pregunta: “¿Qué puedo hacer ahora para no romperme también el otro muslo? Como parte de una exploración diagnóstica básica (recuadro) , debe realizarse una osteodensitometría para determinar la densidad ósea. Los valores de corte de la densidad ósea (valores T) que son decisivos para la profilaxis primaria con medicación dependen de la edad y del sexo. “La puntuación T es siempre la puntuación comparada con la población de personas de 20 a 40 años, mientras que la puntuación z es la puntuación de los iguales”, explica el profesor Fassnacht. En la fractura proximal de fémur poco traumática, una puntuación T <2,0 es una indicación de medicación específica para la osteoporosis. Lo mismo se aplica a las fracturas múltiples de cuerpos vertebrales poco traumáticas (o fracturas singulares de grado superior) y a la terapia con glucocorticoides a largo plazo en dosis altas (>3 meses, ≥7,5 mg/d equivalente de prednisolona) y una puntuación T < -1,50. Además, los medicamentos específicos para la osteoporosis están indicados en caso de riesgo elevado de fractura a 10 años (>30% para fractura vertebral y de cadera) debido a la densidad ósea y a determinados factores de riesgo (recuadro) .

Agentes antirresortivos y denosumab como primera elección
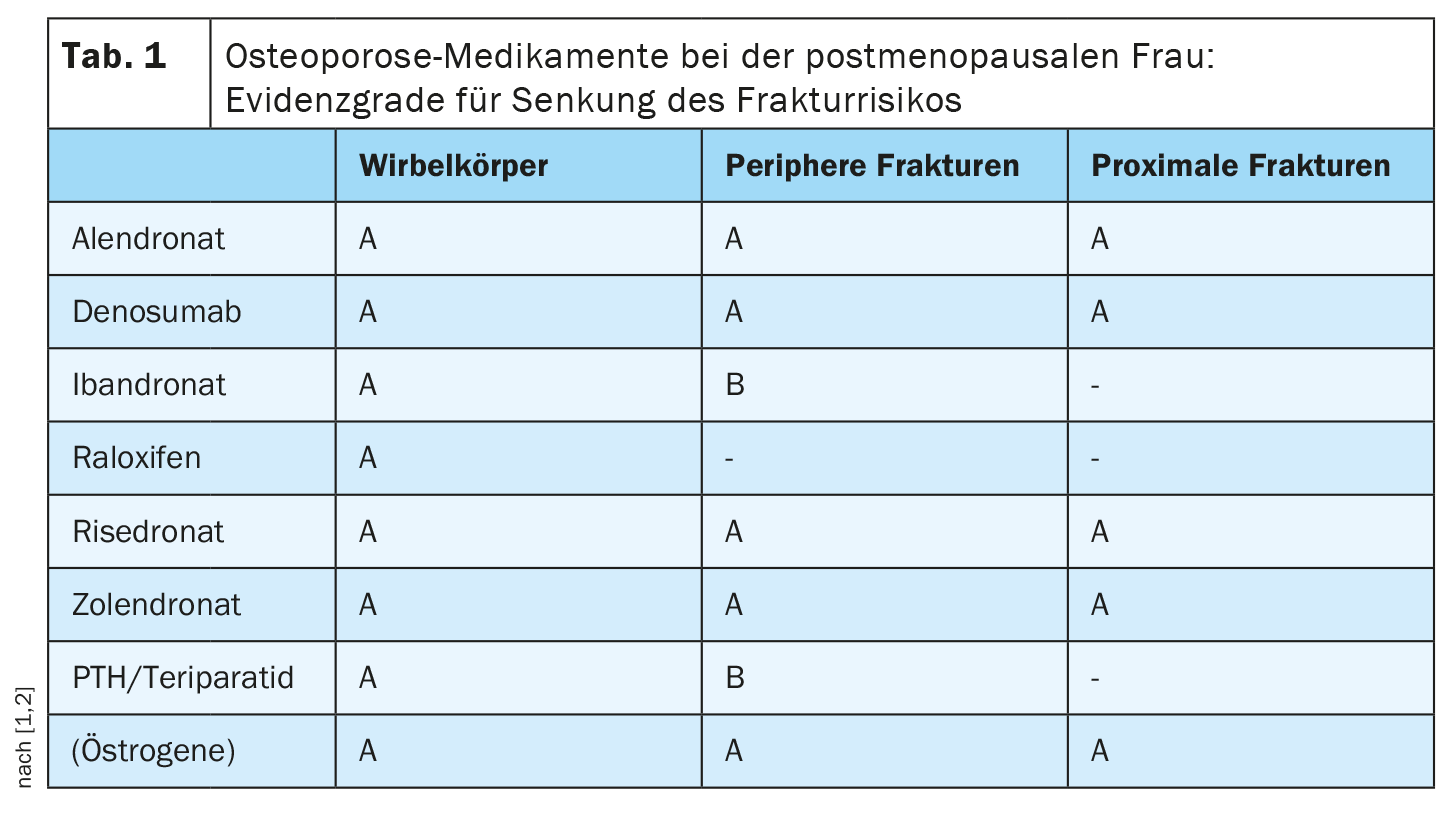
El riesgo de fractura puede reducirse muy eficazmente con medicación específica para la osteoporosis, afirmó el ponente. Las sustancias activas disponibles en la actualidad pueden clasificarse como antirresortivas (inhiben la resorción ósea), osteoanabólicas (promueven la formación ósea) o de doble acción. Los bifosfonatos (alendronato, ibandronato, risedronato, zoledronato) y el denosumab se encuentran entre los antirresortivos y siguen siendo claramente los fármacos de primera elección, explicó el Prof. Fassnacht. Según la directriz, varios agentes activos de diferentes clases de sustancias tienen un nivel de evidencia A para reducir el riesgo de fracturas proximales de fémur y fracturas periféricas (tabla 1).
El número necesario a tratar (NNT) es muy bajo, entre 13 y 22. Es importante discutir con el paciente las opciones de tratamiento y cualquier preocupación sobre los riesgos de efectos secundarios. El riesgo de efectos secundarios gastrointestinales puede reducirse tomando la medicación correctamente. La necrosis mandibular suele preocupar mucho a los médicos, aunque su incidencia (1:100.000) es muy baja. Puede ser aconsejable una revisión dental antes de iniciar la terapia. Además, debe tenerse en cuenta que debe realizarse una evaluación beneficio-riesgo de la medicación específica para la osteoporosis cada 3 a 5 años de terapia.
Literatura:
- “Osteoporosis”, Univ.-Prof. Dr. med. Martin Fassnacht, freshup Medicina Familiar, Endocrinología 1, 16.12.2022.
- S3-Guideline Profilaxis, Diagnóstico y Terapia de la Osteoporosis, Asociación Paraguas de Sociedades Científicas Osteológicas de Habla Alemana, Alemania
Sociedades (DVO), Registro AWMF nº: 183/00, https://dv-osteologie.org/osteoporose-leitlinien,(última consulta: 10.01.2023).
PRÁCTICA GP 2023; 18(1): 24-25