La diabetes de tipo 2 suele desarrollarse gradualmente y durante un largo periodo de tiempo. En personas menores de 50 años, el síndrome metabólico suele estar asociado. Debe prestarse especial atención a la reducción del riesgo cardiovascular en este grupo de edad. El Prof. Dr. Jochen Seufert informó en la DGIM 2019 de lo que esto significa concretamente y de qué otros hallazgos actuales existen al respecto.
El criterio de edad para los diabéticos de tipo 2 “jóvenes” es arbitrario, afirma el Prof. Dr. med. Jochen Seufert, Jefe del Departamento de Endocrinología y Diabetología del Hospital Universitario de Friburgo de Brisgovia (D) [1]. La prevalencia en menores de 50 años se sitúa en torno al 5-10%, dependiendo de la base de datos, y decidió utilizarla como punto de corte en su presentación [1].
El grupo de edad de niños y adolescentes afectados (11-18 años) en Alemania representa sólo una pequeña proporción (según datos del periodo 2014-2016, aproximadamente de 12 a 18 por cada 100.000 personas) [2]. El ponente señaló que las tasas de prevalencia e incidencia relacionadas con la edad de la diabetes de tipo 2 varían regionalmente en todo el mundo [1]. No existe una directriz para el tratamiento de la diabetes de tipo 2 en la infancia y la adolescencia. Aparte de la insulina, no existen fármacos antidiabéticos aprobados para este grupo de edad, por lo que es importante centrarse en intervenciones no farmacológicas individualizadas sobre el estilo de vida (dieta, ejercicio, reducción de peso, etc.). En los diabéticos de tipo 2 mayores de 18 años se dispone de todo el espectro de fármacos antidiabéticos, aunque hay que tener en cuenta algunas características especiales en comparación con los pacientes de más edad.
A menudo un desarrollo gradual
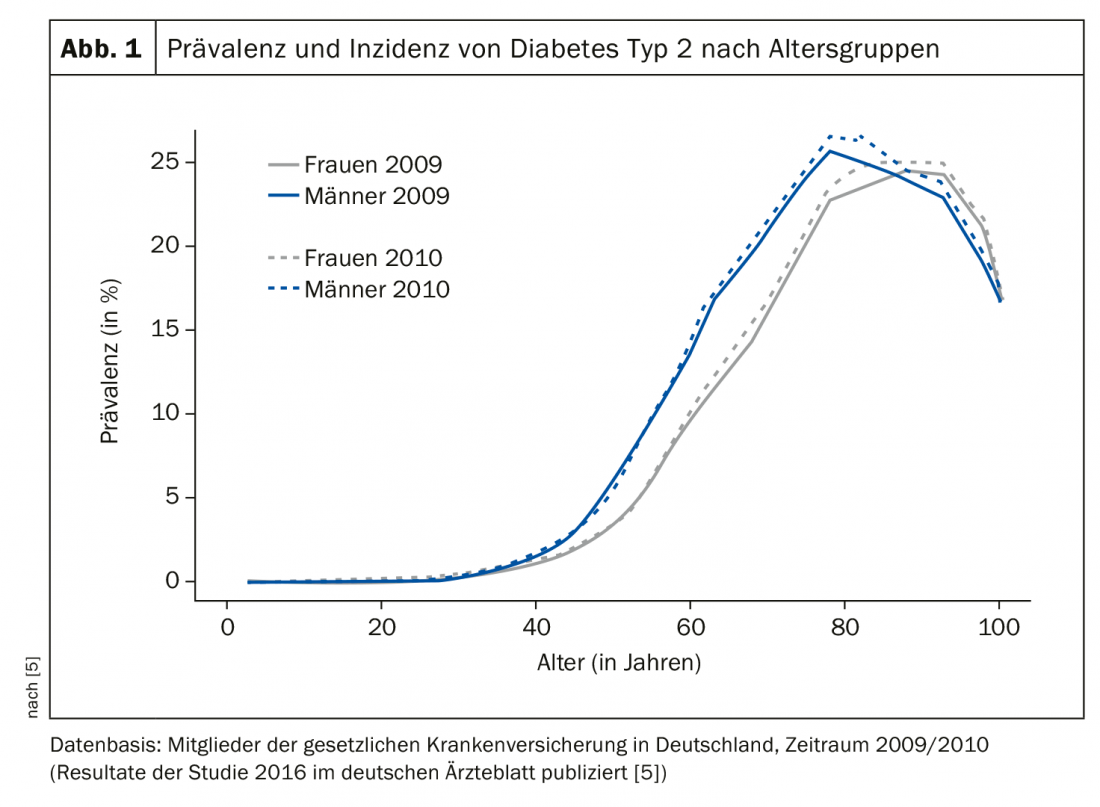
Es frecuente que los niveles de glucosa sean elevados durante un periodo de tiempo pero no se diagnostiquen clínicamente. Esta fase puede prolongarse durante un periodo de unos 3-7 años [3]. A nivel mundial, por término medio, alrededor del 50% de los casos de diabetes de tipo 2 en el grupo de edad de 20 a 79 años no están diagnosticados, siendo esta proporción de aproximadamente un tercio en los países altamente industrializados [3,4]. La mayoría de los enfermos de diabetes de tipo 2 se encuentran en el grupo de edad de 70-90 años, dijo el ponente. La evaluación de un conjunto de datos publicado en 2016 sobre la prevalencia y la incidencia de la diabetes de tipo 2 en Alemania con información de 65 millones de asegurados de las cajas de enfermedad obligatorias de los años 2009 y 2010 muestra lo siguiente (Fig. 1) [5]: un fuerte aumento de la prevalencia a partir de los 50 años, con un pico en torno a los 80 años (alrededor del 25%). Después de los 80 años, la prevalencia era de aproximadamente el 20-25% y disminuía hasta el 16,5% y el 17,7%, respectivamente, en el grupo de edad de 100 años o más.
Según la FID y la OMS, los criterios de diagnóstico de la diabetes de tipo 2 incluyen síntomas como la fatiga, una fuerte sensación de sed, micción frecuente más un valor de ≥11,1 mmol/l (≥200 mg/dl) dos horas después de tomar 75 g de glucosa en una prueba de tolerancia oral a la glucosa (PTGO) o un valor de glucosa en ayunas ≥126 mg/dl (≥7,0 mmol/l) o un nivel de glucemia posprandial de 11,1 mmol/l (≥200 mg/dl) o un nivel de HbA1c ≥6,5% (48 mmol/mol) [7]. Una de las ventajas de la medición de la HbA1c es su alto grado de estandarización, es una prueba independiente de la hora del día y los costes son relativamente bajos. Al interpretar el valor de HbA1c, también deben tenerse en cuenta las afecciones preexistentes como la anemia, la insuficiencia renal y las hemoglobinopatías [3].
Según la IDF y la ADA, la intolerancia a la glucosa se define como niveles de glucosa en sangre en ayunas entre 100 mg/dl-125 mg/dl (5,6 mmol/l-6,9 mmol/l) y/o HbA1c 5,7-6,4% (39-47 mmol/mol) [7,8]. Esta afección también se conoce como prediabetes y se supone que el número de casos sin diagnosticar es incluso mayor que en el caso de la diabetes de tipo 2 [9]. La prediabetes es una afección considerada un factor de riesgo para el desarrollo de diabetes y enfermedades cardiovasculares, y suele estar asociada a obesidad, dislipidemia y niveles elevados de triglicéridos y/o bajos de colesterol HDL e hipertensión [8]. Cuanto menor sea el valor de HbA1c, menor será el riesgo de sufrir eventos cardiovasculares (infarto de miocardio, apoplejía, PAVK, insuficiencia cardiaca) [10].

Centrarse en la reducción del riesgo cardiovascular
Los criterios del síndrome metabólico (cardiovascular) según la ADA 2019 son: Resistencia a la insulina y diabetes de tipo 2, obesidad visceral, dislipoproteinemia, hipertensión arterial, inflamación de bajo grado. Es importante reconocer esta constelación de riesgos, sobre todo en los diabéticos de tipo 2 más jóvenes, porque es la principal causa de enfermedad cardiovascular y mortalidad en nuestras latitudes. Los diabéticos más jóvenes (corte de 50 años) también tienen una esperanza de vida limitada debido a la diabetes y la causa principal es la muerte cardiovascular, como muestran los estudios pertinentes [11]. Los esfuerzos para reducir el riesgo cardiovascular son importantes en este grupo de riesgo. Debe aspirarse a una terapia a largo plazo centrada en la prevención de las complicaciones a largo plazo, lo que también va de la mano de un aumento de la esperanza de vida, explica el ponente [6].
En comparación con los pacientes mayores, los más jóvenes suelen tener menos comorbilidades, lo que puede tener un efecto positivo en las opciones de tratamiento farmacológico. Por ejemplo, en la paciente del estudio de caso (recuadro), los valores de la función renal estaban dentro del rango normal, por lo que no es necesario considerar las contraindicaciones de ciertos fármacos antidiabéticos en relación con la disfunción renal. Los criterios para la selección de opciones terapéuticas en los diabéticos tipo 2 más jóvenes son principalmente la reducción probada de los criterios de valoración clínicamente relevantes y la reducción de la mortalidad. Esto puede lograrse mediante una terapia multifactorial orientada a objetivos (Fig. 2).
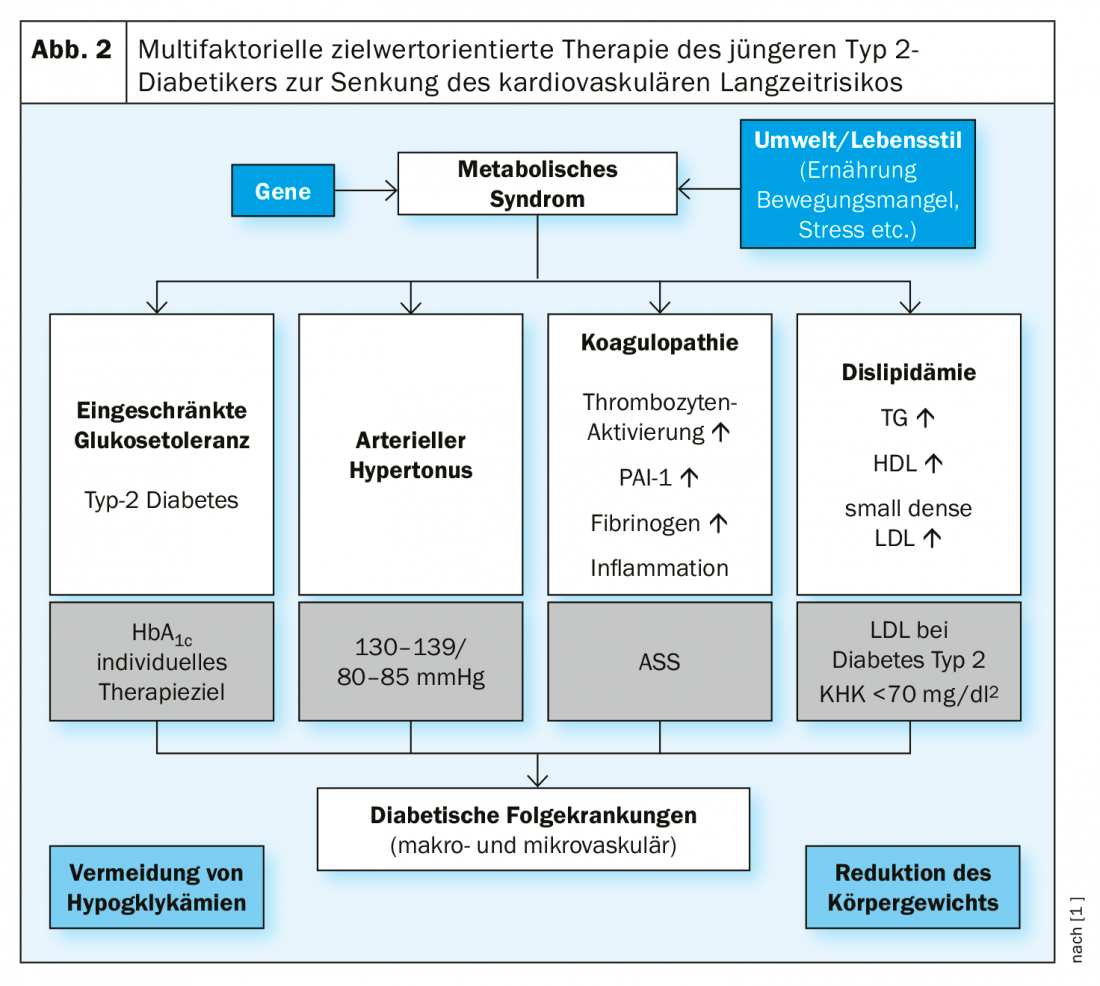
El tratamiento se centra en alcanzar los valores objetivo para todos los síntomas del síndrome metabólico, así como en reducir el peso corporal y dejar de fumar. Como muestran los datos del estudio longitudinal danés Steno-2, esta estrategia de tratamiento consiguió reducir la mortalidad y las complicaciones micro y macrovasculares [12–14].
Mensajes para llevarse a casa
- La diabetes de tipo 2 suele desarrollarse gradualmente durante un largo periodo de tiempo.
- Muchas personas menores de 50 años padecen un síndrome metabólico con riesgos cardiovasculares asociados.
- La terapia multifactorial dirigida a objetivos puede ayudar a reducir el riesgo cardiovascular y la mortalidad a largo plazo en los diabéticos de tipo 2 menores de 50 años [1,12–14].
- Un régimen terapéutico intensivo adecuado debe centrarse en el tratamiento de los síntomas del síndrome metabólico: Control del azúcar en sangre, terapia de la dislipidemia, reducción de la presión arterial, inhibición de la agregación plaquetaria.
Fuente: DGIM 2019, Wiesbaden (D)
Literatura:
- DGIM: Prof. Dr. med. Jochen Seufert, Jefe del Departamento de Endocrinología y Diabetología, Clínica de Medicina Interna II, Hospital Universitario de Friburgo de Brisgovia (D), Presentación de diapositivas: Terapia del diabético tipo 2 más joven, Simposio clínico. 125. Congreso de la Sociedad Alemana de Medicina Interna, Wiesbaden, 5 de mayo de 2019.
- Rosenbauer J: Revista de vigilancia de la salud 2019; 4(2) DOI 10.25646/5981
- Forouhi NG, et al: Medicina 2019; 47(1): 22-27.
- Federación Internacional de Diabetes: Atlas de la Diabetes de la FID 2017, www.idf.org/diabetesatlas
- Tamayo T, et al: Dtsch Arztebl Int 2016; 113(11): 177-182; DOI: 10.3238/arztebl.2016.0177.
- Asociación Americana de Diabetes: Diabetes Care 2019; 42(Suppl. 1): S13-S28. https://doi.org/10.2337/dc19-S002
- FID: Recomendaciones de práctica clínica para el manejo de la diabetes tipo 2 en Atención Primaria 2017, www.idf.org
- Asociación Americana de Diabetes (ADA): Diabetes Care 42(Suppl. 1): S13-S28. https://doi.org/10.2337/dc19-S002
- Greenberg R, Brookshier T: https://diabetesvoice.org
- Stratton IM, et al: BMJ 2000; 321(7258): 405-412.
- La colaboración de los factores de riesgo emergentes: N Engl J Med 2011; 364: 829-841. DOI: 10.1056/NEJMoa1008862
- Gaede P, et al: N Engl J Med 2003; 348: 383-393.
- Gaede P, Lund-Andersen H, Parving HH, Pedersen O: N Engl J Med 2008; 358: 580-591.
- Gaede P, et al: Diabetologia 2016; 59: 2298-2307.
HAUSARZT PRAXIS 2019; 14(10): 25-26 (publicado el 24.10.19, antes de impresión).