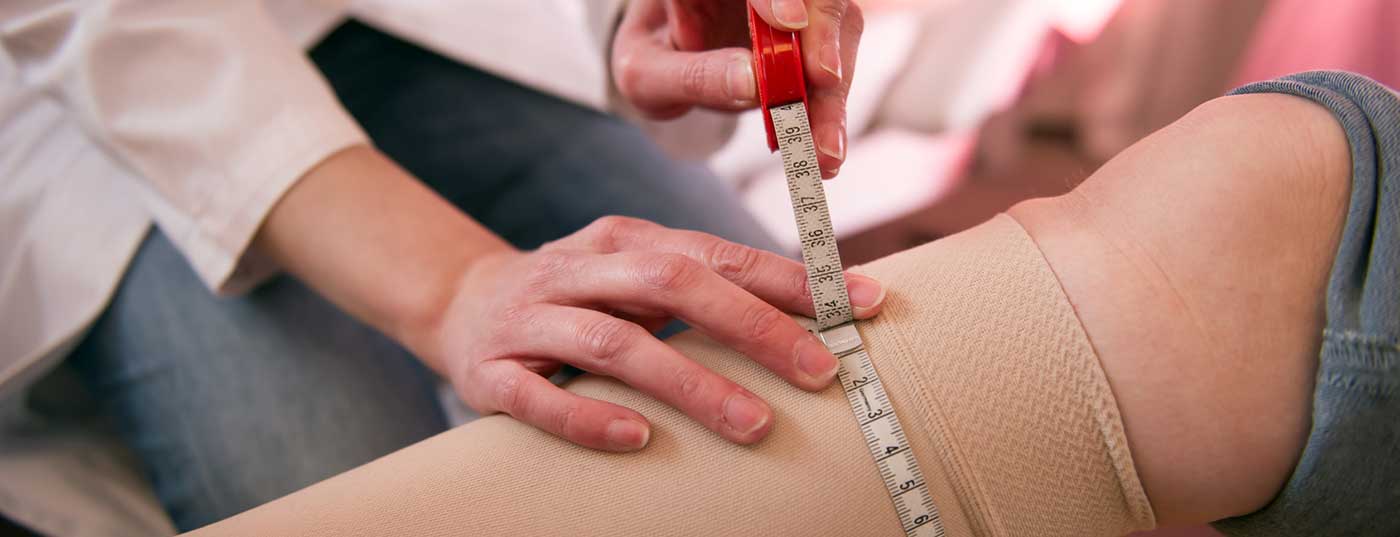
En Europa, la insuficiencia venosa crónica es una de las causas más frecuentes de heridas crónicas. Además de los procedimientos quirúrgicos e invasivos, la terapia de compresión es un pilar importante en el tratamiento. Entre otras cosas, la clase de compresión correcta y las propiedades adecuadas del material son decisivas para el éxito de la terapia, por lo que deben tenerse en cuenta las circunstancias individuales. Esta es la conclusión de la directriz s2k elaborada bajo los auspicios de la Sociedad Alemana de Flebología.
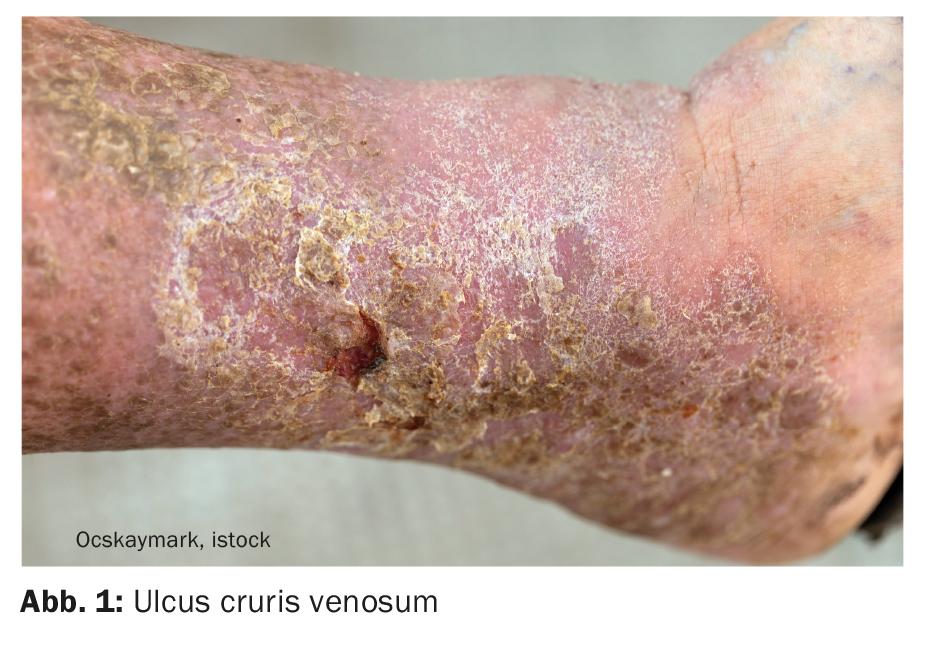
La úlcera venosa de la pierna (Fig. 1), también llamada pierna abierta, es una herida crónica causada por una enfermedad venosa. Cuando se realiza adecuadamente, la terapia de compresión provoca un aumento del retorno venoso, una reducción del edema y una eliminación de metabolitos a través de la constricción de los vasos venosos inducida por la presión. Al reducir la sobrecarga de presión y volumen en el sistema venoso, se alivia el dolor [1,2]. La piel inicialmente seca, escamosa, endurecida y descolorida de color amarillo-marrón vuelve a estar más suave y flexible. Además, la terapia de compresión crea un soporte estable para los músculos de la pierna, de modo que se intensifica el trabajo de la bomba muscular del tobillo y la pared en particular. Así, la terapia de compresión puede lograr inicialmente la descongestión periférica y, en el curso posterior, la curación de las ulceraciones.
Reducción de las molestias y mejora de la calidad de vida
Con un tratamiento de compresión continua con vendas elásticas o con medias de compresión, la tasa de cicatrización de las heridas de tamaño medio con un diámetro de 1-5 cm es del 50-70% a los tres meses y del 80-85% a los seis meses [3]. La directriz S2k sobre terapia de compresión médica, publicada en 2019 bajo los auspicios de la Sociedad Alemana de Flebología y válida hasta 2023, resume las recomendaciones actuales basadas en la evidencia [4]. Se utilizan medias de compresión médica (MKS), vendas de compresión flebológica (PKV) y sistemas de compresión médica adaptativa (MAK) [4]. La directriz hace gran hincapié en la mejora de la calidad de vida de los pacientes que reciben compresión. Sólo un dispositivo de compresión cuidadosamente seleccionado y ajustado individualmente puede desarrollar todo su efecto y contribuir a mejorar el bienestar del paciente, esto también se aplica a la selección de la clase de compresión (caja) .

Fase de descongestión frente a fase de mantenimiento: ¿Qué debe tenerse en cuenta?
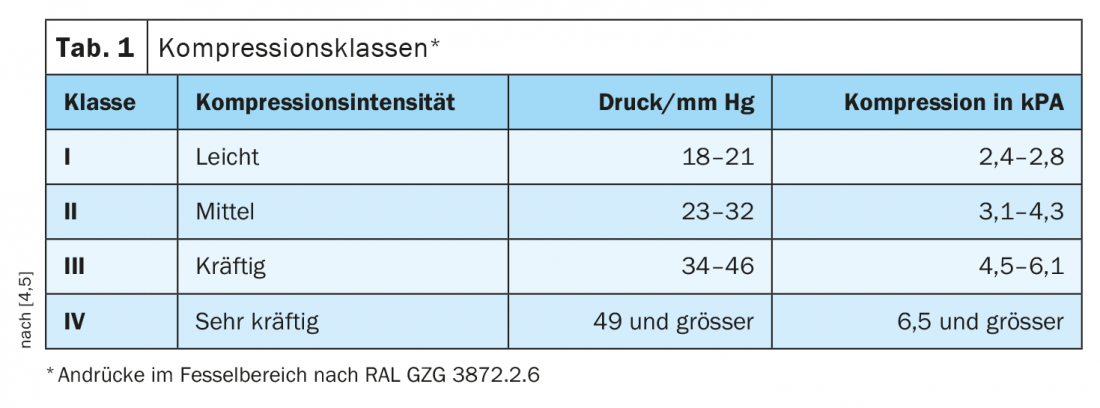
Durante la fase de descongestión, deben proporcionarse cuidados de compresión fuerte para reducir el edema y favorecer la cicatrización de la úlcera [5]. El vendaje de compresión flebológico (caja) debe aplicarse con una presión alta. Especialmente para los pacientes con úlceras venosas de la pierna, la directriz hace hincapié en los sistemas multicomponentes en la fase de descongestión. A diferencia de los vendajes de corta elasticidad, los sistemas multicomponente son capaces de mantener la presión de contacto relativamente constante durante muchas horas o días. Los nuevos sistemas de compresión disponibles desde hace unos años minimizan los problemas de aplicación para el paciente o el profesional sanitario, lo que aumenta la adherencia. Debido a su aplicación más sencilla, estos sistemas ahorran más tiempo y son menos propensos a errores en comparación con los complejos vendajes de compresión [5].

Tras la fase inicial de descongestión, se recomienda pasar de los vendajes de compresión flebológica a las medias de compresión de doble capa para úlceras en los casos apropiados. El consejo de utilizar medias de compresión de dos capas para los pacientes con úlceras venosas de la pierna se justifica por su mayor practicidad y su mayor rigidez. La mayor rigidez conduce a una cicatrización más rápida y mejor.
¿Materiales de punto plano o de punto circular?
Según la directriz, el criterio para prescribir tejidos de punto planos como alternativa a los circulares no se basa principalmente en un diagnóstico concreto, sino en los hallazgos específicos del paciente. La diferencia decisiva entre el tejido de punto plano y el tejido de punto circular radica en los tres puntos siguientes: mayor rigidez (mayor relación entre la presión de trabajo y la presión de reposo, especialmente importante en caso de edema resistente a la terapia), mayor rigidez a la flexión (más dificultad para que el tejido de punto plano se pliegue, por lo que hay menos puntos de cordón), los puntos del tejido de punto plano pueden aumentarse o reducirse individualmente (por lo que es posible la adaptación a circunferencias inusuales de piernas, brazos o cuerpo). [4,5]. Por ejemplo, la directriz recomienda prescribir una calidad de punto plano para cambios circunferenciales relativamente grandes en una extremidad o para extremidades de forma cónica, así como para pliegues tisulares profundos, ya que el material de punto redondo no es adecuado para el ajuste en determinadas condiciones anatómicas [4].
Evite las incompatibilidades inducidas mecánicamente
Más a menudo que reacciones alérgicas, existen intolerancias inducidas mecánicamente a los materiales de compresión. No se ha demostrado que una técnica de vendaje concreta, por ejemplo según Pütter, Sigg o Fischer, sea superior a otra [5]. La directriz señala los siguientes aspectos relativos al vendaje compresivo:
- Un vendaje tubular de algodón, que se coloca por debajo de la rodilla, sirve para proteger la piel.
- El acolchado interior puede ayudar a prevenir las úlceras por presión.
- Las almohadillas y los cojines de presión pueden aumentar aún más la eficacia.
- Las tiras de fijación de yeso son adecuadas para fijar el extremo de la venda, los clips de fijación suponen un riesgo de lesión.
- La anchura del vendaje se basa en la forma y el diámetro de la parte del cuerpo correspondiente.
- Normalmente se necesitan al menos dos vendajes para un cuidado adecuado de la compresión.
- El pie está siempre en posición funcional (extensión dorsal).
- Ya desde el principio, hay que garantizar una buena presión inversora. Los recorridos demasiado holgados, por ejemplo en el antepié, pueden provocar la formación de edemas.
- El rollo de venda se desenrolla directamente sobre la piel bajo una tensión permanente, de modo que la venda se amolda uniformemente a la pierna.
- Si se aprietan demasiado los bucles de unión individuales, se altera el gradiente de presión. Por ejemplo, las constricciones pueden provocar congestión venosa (e incluso aumentar el riesgo de trombosis), daños por presión nerviosa o necrosis.
- En caso de edema pronunciado del antepié o de linfedema, también deben comprimirse los dedos de los pies para evitar la influencia del edema.
¿Existen contraindicaciones o riesgos?
Antes de la terapia de compresión, es importante determinar los riesgos y contraindicaciones y ajustar la terapia en consecuencia. Según la directriz, deben tenerse en cuenta los siguientes riesgos y contraindicaciones para la terapia de compresión médica [4]:
Contraindicaciones:
- Enfermedad arterial periférica avanzada si se aplica alguno de estos parámetros: ABPI <0,5, presión arterial en el tobillo <60 mmHg, presión en los dedos <30 mmHg o TcPO2 <20 mmHg dorso del pie Si se utilizan materiales inelásticos, aún puede intentarse la protetización por compresión con una presión arterial en el tobillo de entre 50 -60 mmHg bajo una estrecha supervisión clínica.
- Insuficiencia cardíaca descompensada (NYHA III + IV)
- Flebitis séptica
- Phlegmasia coerulea dolens
Riesgos:
- Dermatosis exudativas pronunciadas
- Intolerancia al material de compresión
- Trastornos graves de la sensibilidad de la extremidad
- Neuropatía periférica avanzada (por ejemplo, en la diabetes mellitus)
- Poliartritis crónica primaria
En estos casos, la decisión sobre el tratamiento debe tomarse sopesando los beneficios y los riesgos y seleccionando el dispositivo de compresión más adecuado. Un vendaje inadecuado (presiones de contacto excesivas, estrangulamiento) causa dolor y puede provocar daños en los tejidos e incluso necrosis y daños por presión en los nervios periféricos, especialmente en las prominencias óseas (advertencia: cabezas de peroné) [7,8].
Los efectos secundarios y los riesgos de la terapia de compresión pueden evitarse siguiendo las normas de una aplicación adecuada. Esto incluye el acolchado de las zonas con riesgo de presión y el cuidado regular de la piel. Los siguientes síntomas deben llevar a la retirada inmediata del accesorio de compresión y al control de los hallazgos clínicos: Coloración azul o blanca de los dedos de los pies, parestesia y entumecimiento, aumento del dolor, dificultad respiratoria y sudoración, restricción aguda del movimiento.
Literatura:
- Dissemond J, et al: Terapia de compresión de las úlceras venosas de la pierna en la fase descongestiva. Med Klin Intensivmed Notfmed DOI 10.1007/s00063-016-0254-9
- Dissemond J, et al: Terapia de compresión de las úlceras de pierna. Der Hautarzt 2016; 67: 311-325.
- Hospital Universitario de Zúrich: La pierna abierta (Ulcus cruris venosum), www.usz.ch/app/uploads/2020/07/M_Broschuere_Ulcus-2016_A5_INTERNET_TW.pdf
- Rabe E, et al.: s2k-Leitlinie: Medizinische Kompressionstherapie der Extremitäten mit Medizinischem Kompressionsstrumpf (MKS), Phlebologischem Kompressionsverband (PKV) und Medizinischen adaptiven Kompressionssystemen (MAK), www.awmf.org/leitlinien/detail/ll/037-005.html
- Stücker M, Rabe E : La nueva directriz S2k: Terapia de compresión médica de las extremidades con medias de compresión médica (MCS), vendajes de compresión flebológica (PKV) y sistemas de compresión médica adaptable (MAK). Flebología 2019; 48: 321-324
- Mosti G, Iabichella ML, Partsch H: La terapia de compresión en úlceras mixtas aumenta el flujo venoso y la perfusión arterial. J Vasc Surg 2012; 55: 122-128.
- Chan CLH, et al: Ulceración del dedo del pie con vendaje compresivo: estudio observacional. BMJ 2001; 323: 1099.
- Usmani N, Baxter KF, Sheehan-Daze R: Pulso del nervio peroneo común parcialmente reversible secundario a la compresión con vendaje de cuatro capas en un caso crónico de ulceración venosa. Br J Derm 2004; 150: 1224-1225.
PRÁCTICA DERMATOLÓGICA 2021; 31(6): 16-18