La cetoacidosis diabética (CAD) es una complicación hiperglucémica grave en personas con diabetes. Médicos del África subsahariana realizaron un estudio prospectivo de cohortes de adultos recién diagnosticados de diabetes que desarrollaron CAD y en los que se describió el fenotipo. Se trata de uno de los pocos estudios en todo el mundo en los que se ensayó sistemáticamente la retirada de la insulina.
En la mayoría de los casos, la cetoacidosis diabética es el primer síntoma de la diabetes de tipo 1. Sin embargo, la CAD también puede desarrollarse en personas con diabetes tipo 2 en condiciones de estrés como una infección, tras una intervención quirúrgica o un traumatismo. Además, la CAD también puede aparecer en personas a las que se les ha diagnosticado recientemente diabetes de tipo 2 sin una causa desencadenante. Lo típico de este grupo de personas, cuyo cuadro clínico con hiperglucemia grave y cetosis es similar al de la diabetes tipo 1 clásica, es que son capaces de interrumpir el tratamiento con insulina y controlar los niveles de glucosa en sangre con una dieta y/o medicación oral hipoglucemiante durante un tiempo.
No hay consenso sobre cómo clasificar a las personas con esta forma de presentación clínica, con argumentos diversos sobre si deben clasificarse como una variante de la diabetes tipo 1 o tipo 2, o como una subcategoría denominada diabetes tipo 2 propensa a la cetosis (KPT2D). En la clasificación de la OMS de 2019, este tipo de enfermedad se clasifica como “diabetes híbrida”. La heterogeneidad de los pacientes con CAD es considerable y existe una falta de normalización en el fenotipado de los participantes en los estudios de seguimiento a largo plazo. Sin embargo, las personas con KPT2D suelen tener un riesgo bajo de cetoacidosis recurrente, y el curso clínico tras la primera CAD es similar al de las personas con diabetes tipo 2 y no representa un subtipo distinto.
El “sistema Aβ” como mejor esquema de predicción
La clasificación de los individuos que presentan CAD es útil para planificar futuras estrategias de tratamiento, pero puede resultar difícil en la presentación inicial debido a la creciente prevalencia de obesidad en individuos diagnosticados de diabetes tipo 1 y al reconocimiento de que en algunas poblaciones la KPT2D puede ser la forma más común de diabetes en adultos con CAD. El mejor esquema para predecir el fenotipo de la futura independencia de la insulina es el “sistema Aβ”. Este régimen no se ha evaluado ampliamente y puede ser menos fiable en otras poblaciones; además, es posible que una prueba de este tipo no esté disponible en muchos países de bajos ingresos de todo el mundo.
El profesor asociado Peter J. Raubenheimer, de la División de Endocrinología del Departamento de Medicina de la Universidad de Ciudad del Cabo (Sudáfrica), y sus colegas realizaron un estudio de cohortes prospectivo y descriptivo de todos los individuos de 18 años o más que se presentaban por primera vez con CAD en cuatro hospitales públicos del Complejo Académico de Salud Groote Schuur [1]. Al inicio del estudio se recogieron datos clínicos, bioquímicos y de laboratorio, incluidos los anticuerpos GAD y el estado del péptido C. La insulina se redujo sistemáticamente y se suspendió en los pacientes que alcanzaron la normoglucemia a los pocos meses de la CAD. Se realizó un seguimiento de los pacientes durante 12 meses y luego anualmente hasta cinco años después de la primera aparición de la cetoacidosis.
KPT2D como fenotipo predominante
De las 118 personas que acudieron por primera vez a las clínicas con CAD, 88 pacientes a los que se les había diagnosticado diabetes recientemente en el momento de la CAD fueron finalmente incluidos en el estudio y se les realizó un seguimiento durante cinco años. En esta cohorte de adultos, el fenotipo más común fue la diabetes tipo 2 o el fenotipo A-β+ (anticuerpo negativo, péptido C positivo) en la clasificación Aβ. La mayoría tenía sobrepeso, la mediana (IQR) del IMC en el momento del diagnóstico era de 28,5 (23,3-33,4) kg/m2, y no existían factores predisponentes evidentes para la CAD. Los cuatro grupos Aβ diferían significativamente entre sí desde el punto de vista fenotípico en cuanto al IMC, la presencia de acantosis nigricans, la gravedad de la acidosis en la primera presentación con CAD y el perfil lipídico (colesterol HDL y triglicéridos). En general, el 46% de los participantes no necesitó insulina 12 meses después del diagnóstico y el 26% seguía sin necesitar insulina 5 años después del diagnóstico; en el grupo A-β+, el 68% no necesitó insulina a los 12 meses en comparación con ninguno de los participantes del grupo A+β-, nueve (41%) del grupo A-β- y tres (33%) del grupo A+β-. La ausencia de insulina seguía siendo del 37% en el grupo A-β+ al cabo de 5 años.
Los predictores de la ausencia de insulina a los 12 meses incluían la edad avanzada, la presencia de acantosis nigricans y la ausencia de anticuerpos anti-GAD. Sólo la presencia de acantosis nigricans seguía siendo un predictor útil de la no necesidad de insulina 5 años después del diagnóstico. Sin embargo, tras suspender la insulina se produjo un deterioro gradual del control de la glucemia, como es de esperar en personas con diabetes de tipo 2.
Durante el periodo de seguimiento de 12 meses, los valores de HbA1c de los participantes en los que se pudo suspender la insulina (grupo sin insulina) y de aquellos en los que no se pudo suspender la insulina (grupo con insulina) difirieron entre sí a los 3 meses y siguieron siendo significativamente diferentes (fig. 1); no hubo diferencias entre los grupos Aβ a los 12 meses.
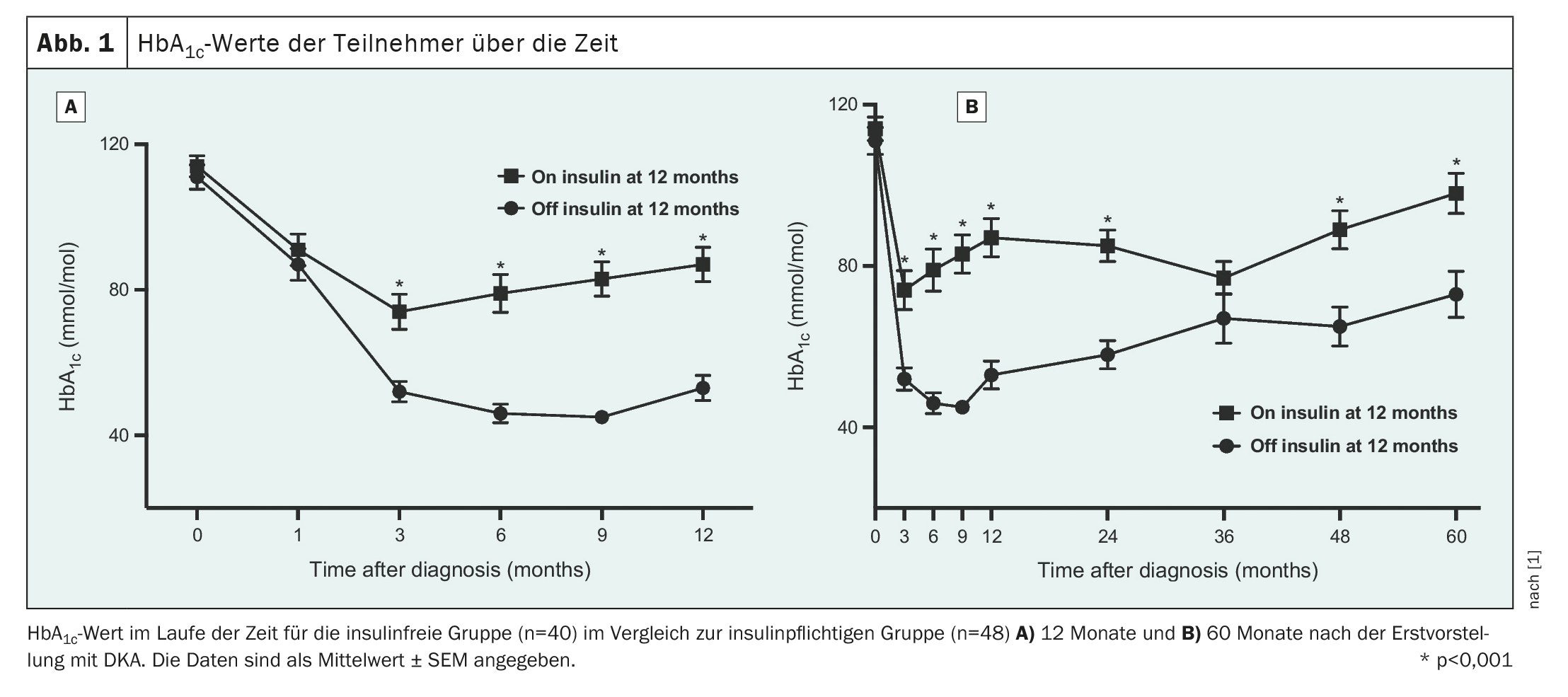
Los resultados pueden no ser transferibles a otras poblaciones
Assoc. El profesor Raubenheimer y sus colegas señalan que el estudio tiene varias limitaciones y que es importante validarlo en otras poblaciones. Por lo tanto, las cohortes se reclutaron únicamente en el área metropolitana de Ciudad del Cabo, y los resultados pueden no ser transferibles a zonas rurales o a otras zonas de África con una gran variabilidad genética y fenotípica en la diabetes tipo 2. Además, en este estudio no se reclutó a personas de raza blanca, por lo que no fue posible determinar si el origen étnico era un factor predictivo importante de la independencia de la insulina. Los autores explican que no tuvieron acceso a la prueba de anticuerpos del transportador de zinc 8, que podría haber identificado a algunas personas más con diabetes tipo 1. Sin embargo, subrayan que la tasa de positividad en Sudáfrica es probablemente mucho más baja que en una población europea.
El fenotipo predominante de los adultos que presentaron un primer episodio de CAD en Ciudad del Cabo (Sudáfrica) fue la diabetes tipo 2 propensa a la cetosis, resumen los científicos. Por consiguiente, muchos adultos con diabetes diagnosticada al inicio de la CAD (“diabetes de inicio de cetosis”), especialmente aquellos con el fenotipo de obesidad con acantosis nigricans y sin anticuerpos anti-GAD, podrían ser destetados de la insulina de forma segura utilizando un protocolo estandarizado. Casi un tercio de estas personas podrían ser tratadas sin insulina durante 5 años, evitando la carga adicional, los riesgos potenciales y los costes de la terapia con insulina, al menos durante algún tiempo. La diabetes tipo 1 clásica (menor peso, positividad de anticuerpos, niveles de péptido C bajos o indetectables y dependencia de la insulina a largo plazo) era menos frecuente. El simple signo clínico de la acantosis nigricans es un fuerte predictor de la independencia de la insulina 12 meses y 5 años después de la presentación inicial. En el futuro, los sistemas de clasificación fenotípica y genotípica podrían permitir un mejor diagnóstico etiológico de la diabetes y mejores estrategias para un tratamiento individualizado óptimo.
Mensajes para llevar a casa
- El subtipo de diabetes más común en las personas que padecen DKD en el momento del diagnóstico es la diabetes propensa a la cetosis.
- En el 46% de estas personas, se pudo suspender la insulina en 12 meses; el 26% de los pacientes seguían sin insulina 5 años después.
- La presencia de acantosis nigricans fue el factor predictivo más importante de la independencia de la insulina a corto y largo plazo.
- Una mayor concienciación podría conducir a una mejor evaluación de los pacientes en el futuro, de modo que posiblemente pueda evitarse el uso prolongado de insulina.
Literatura:
- Raubenheimer PJ, Skelton J, Peya B, et al: Fenotipo y factores predictivos de la independencia de la insulina en adultos que presentan cetoacidosis diabética: un estudio prospectivo de cohortes. Diabetologia 2024; 67: 494-505; doi: 10.1007/s00125-023-06067-3.
InFo DIABETOLOGÍA Y ENDOCRINOLOGÍA 2024; 2(1): 18-19











