El síndrome de las piernas inquietas es un trastorno del sistema nervioso que provoca inquietud de movimiento y molestias en las piernas, que se presentan principalmente al atardecer y por la noche y mejoran con el movimiento. La reducción de la eficacia del sueño y las interrupciones del sueño pueden provocar restricciones relevantes en la calidad de vida. Por lo tanto, una terapia eficaz es crucial.
El síndrome de las piernas inquietas (SPI) es un trastorno neurológico crónico que se acompaña de una necesidad intensa y desagradable de mover las piernas (rara vez también otras partes del cuerpo) y suele ir acompañado de sensaciones desagradables difíciles de describir. Los síntomas son especialmente notables por la noche o durante los momentos de descanso. Los síntomas se describieron por primera vez a mediados del siglo XVII y luego se etiquetaron como SPI, el “síndrome de las piernas inquietas”, en 1945. Tumbarse cómodamente en el sofá o dormir resulta difícil o incluso imposible para los afectados a medida que aumenta la gravedad. Muchos pacientes pasean por la casa varias veces por la noche para aliviar los síntomas. Esto tiene un enorme impacto físico y psicológico en los afectados. Se calcula que entre el 5 y el 10% de la población está afectada, las mujeres con más frecuencia que los hombres. Los síntomas suelen aparecer por primera vez alrededor de los 30 años. Al principio sólo ocasionalmente, luego con la edad a intervalos cada vez más cortos.
Aún no se conocen en detalle las causas subyacentes del SPI. Las teorías se centran en un metabolismo alterado del hierro en el cerebro o en el sistema opioide endógeno. También hay indicios de que un trastorno del metabolismo de la dopamina en el cerebro podría estar relacionado con la enfermedad. Esto se ve respaldado por el hecho de que los síntomas a menudo pueden aliviarse con L-dopa o agonistas de la dopamina. Además de la forma idiopática, también puede darse el síndrome de las piernas inquietas secundario o sintomático. Entonces se produce en relación con otras enfermedades o determinadas circunstancias, como el embarazo. Mientras tanto, sin embargo, cada vez está más claro que esta distinción no es apropiada. Porque las transiciones suelen ser fluidas. Los pacientes con SPI suelen padecer también polineuropatía, por ejemplo. Las enfermedades clasificadas originalmente como causales, como la deficiencia de hierro o la insuficiencia renal, deben considerarse por tanto comórbidas. Es posible que exista una predisposición genética al SPI, pero que ésta sólo entre en juego porque interviene otro factor desencadenante, como una enfermedad comórbida.
Criterios mínimos para el SPI
Los criterios mínimos para la sospecha de SPI son los siguientes:
- Alteraciones sensoriales y una marcada necesidad de mover las extremidades, sobre todo las piernas, pero también los brazos y otras partes del cuerpo,
- los síntomas aparecen cuando el cuerpo entra en reposo,
- Ejercicios como ponerse de pie, caminar o estirarse pueden provocar una mejora parcial o completa de los síntomas,
- los síntomas son más graves por la tarde o por la noche que durante el día o se producen exclusivamente por la tarde o por la noche,
- la aparición de los signos no puede considerarse principalmente como un síntoma de otra causa médica o conductual.
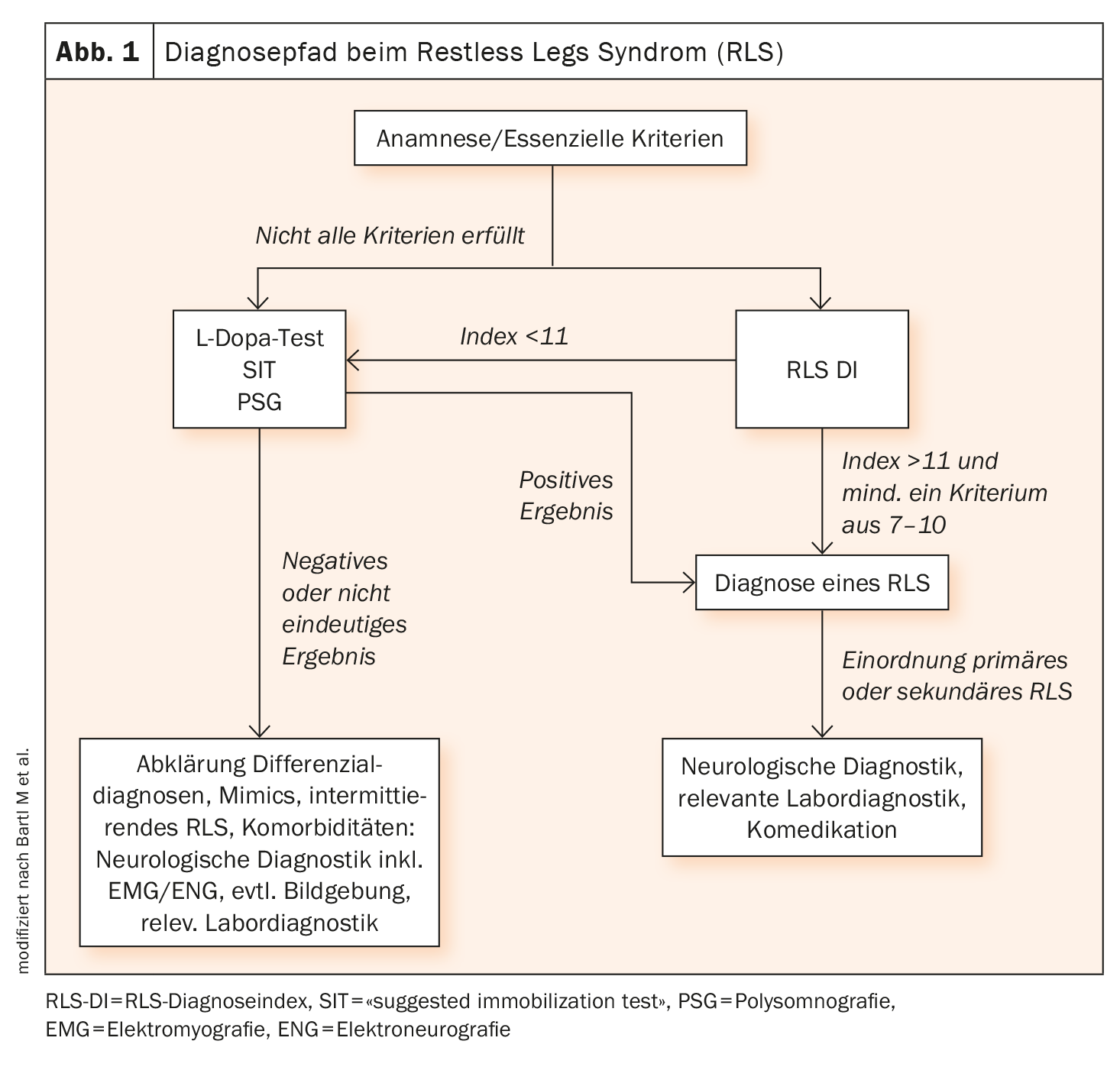
Además, la sospecha puede confirmarse después con una prueba de L-dopa (Fig. 1). Deben excluirse otras enfermedades o enfermedades comórbidas. Además de un examen neurológico clínico, pueden realizarse pruebas de laboratorio, una medición de la velocidad de conducción nerviosa, un examen en el laboratorio del sueño y un examen muscular como parte de los diagnósticos adicionales.
La gestión del tratamiento se planifica entonces individualmente y se adapta a las necesidades y síntomas de los afectados. Si existe un desencadenante conocido, se aborda. De lo contrario, se recurre a la terapia sintomática. Farmacológicamente, la gabapentina, los agonistas dopaminérgicos y la levodopa son los fármacos de elección.
Para saber más:
- www.usz.ch/krankheit/restless-legs-syndrom (fecha de acceso: 24.01.2024)
- https://hirnstiftung.org/alle-erkrankungen/restless-legs-syndrom (fecha de acceso: 24.01.2024)
- www.restless-legs.org/restless-legs/syndrom/allgemein (fecha de acceso: 24.01.2024)
- Bartl M, Trenkwalder C, Muntean ML, Sixel-Döring F: (2020). Síndrome de las piernas inquietas: una actualización. El neurólogo 2020; 91(10): 955-966.
InFo NEUROLOGÍA Y PSIQUIATRÍA 2024; 22(1): 38