Este informe de caso se refiere a una mujer de 56 años con un diagnóstico de larga evolución de síndrome de Sjögren a la que se diagnosticó calcinosis cutis. Tras el tratamiento de la calcinosis cutis, se la vigiló para detectar signos del síndrome CREST**, una forma especial de esclerosis sistémica cutánea limitada.
En la calcinosis cutis, las sales de calcio insolubles, principalmente hidroxiapatita cálcica o fosfato cálcico amorfo, se depositan en la piel o el tejido subcutáneo -con mayor frecuencia en la zona de las manos, en el tejido periarticular y sobre las prominencias óseas. Esto da lugar a pápulas y placas duras, del color de la piel o blanquecinas, que pueden atravesar la epidermis. Los centros pueden ser focales o dispersos. Son depósitos sólidos cuyo tamaño varía de 1 milímetro a varios centímetros. El cuadro clínico de la calcinosis cutis varía: algunos pacientes presentan nódulos asintomáticos, mientras que otros experimentan dolor, ulceración e infección. Si los nódulos son visibles en la superficie de la piel, esto puede resultar molesto desde el punto de vista cosmético. Además de las formas idiopáticas, estas calcificaciones se forman tras lesiones cutáneas o como resultado de enfermedades del tejido conectivo o metabólicas como la esclerodermia y la dermatomiositis. Al igual que la esclerodermia y la dermatomiositis, el síndrome de Sjögren es una de las colagenosis, pero la calcinosis cutis es comparativamente rara. Sin embargo, se han documentado varios informes de casos en la literatura especializada [1–6]. El síndrome de Sjögren es una enfermedad autoinmune que ataca principalmente a las glándulas salivales y lagrimales. Un hallazgo típico es la sequedad de la boca, los ojos y otras mucosas (síndrome sicca) debido a la infiltración linfocítica de las glándulas exocrinas.
** Calcinosis cutis-Raynaud phenomenon-Esophageal dysmotility-Sclerodactyly-Teleangiectasia-syndrome
Nódulos blancos en forma de puntos en la zona de los dedos
En una publicación de 2024, Akhila et al. informaron del caso de una paciente de 56 años a la que se había diagnosticado el síndrome de Sjögren hacía 20 años [7]. En el momento del diagnóstico, presentaba síntomas de sicca oral y ocular, anticuerpos anti-Ro fuertemente positivos y un resultado positivo en la prueba de Schirmer. No se documentaron hallazgos de biopsia de las glándulas salivales en los registros disponibles. El curso de la enfermedad de la paciente se caracterizó por una elevación asintomática de la creatinina cinasa con panel negativo de miositis y distrofia muscular, resultados negativos de la biopsia muscular y trombocitopenia autoinmune crónica estable. En ese momento, su estado estaba bien controlado con hidroxicloroquina (200 mg diarios).
Cuadro clínico actual: aparecieron pequeños nódulos de color blanco amarillento en la yema del dedo menor del lado derecho. A nivel subcutáneo había nódulos blancos puntiformes indoloros. No había linfadenopatía, telangiectasia, lesiones cutáneas, úlceras mucosas o cutáneas. Las articulaciones eran completamente móviles, sin enrojecimiento, hinchazón ni sensibilidad. La mucosa oral estaba seca. El resto de los hallazgos de la exploración física eran normales y todos los signos vitales estaban dentro de los límites normales.
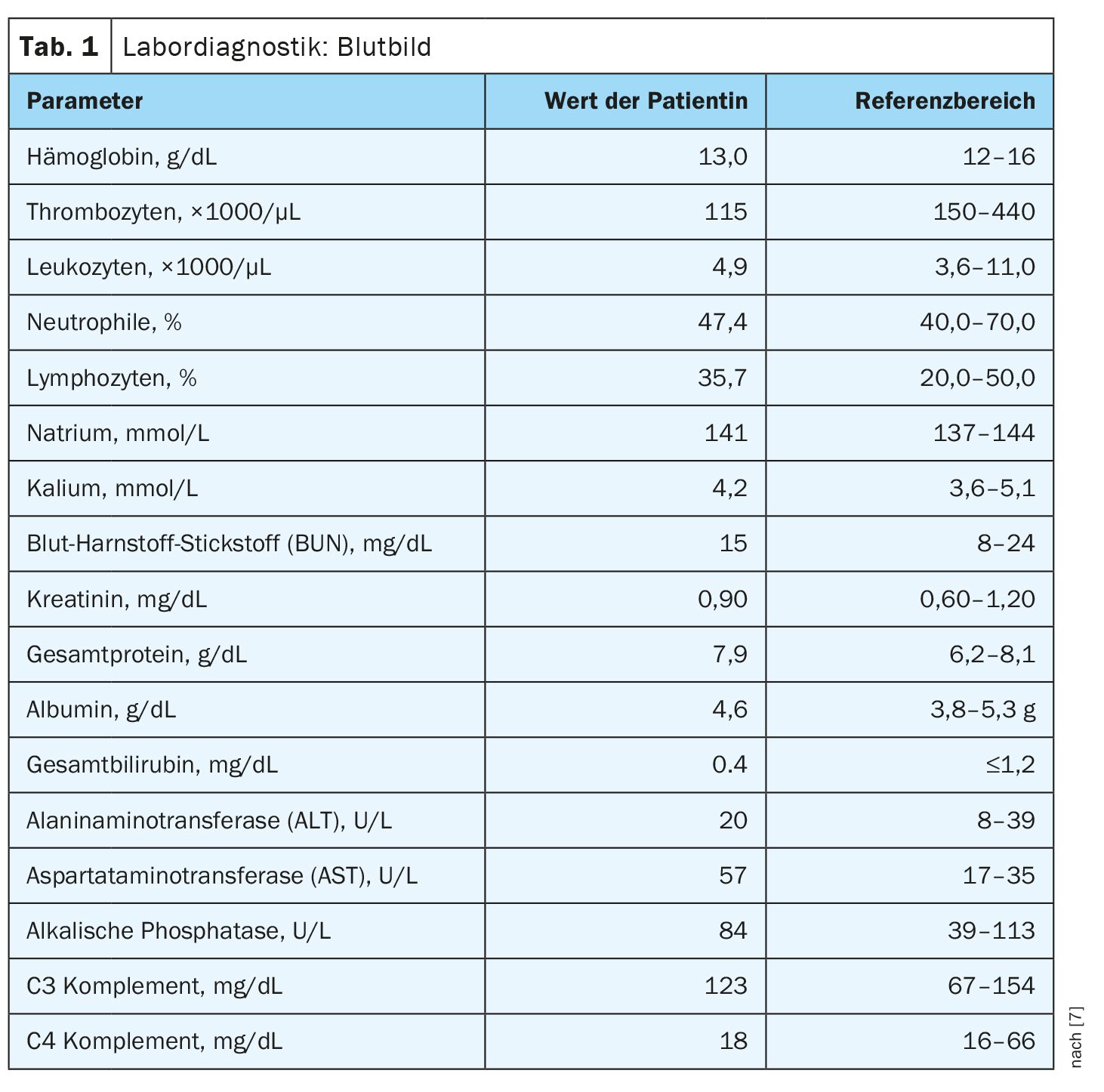
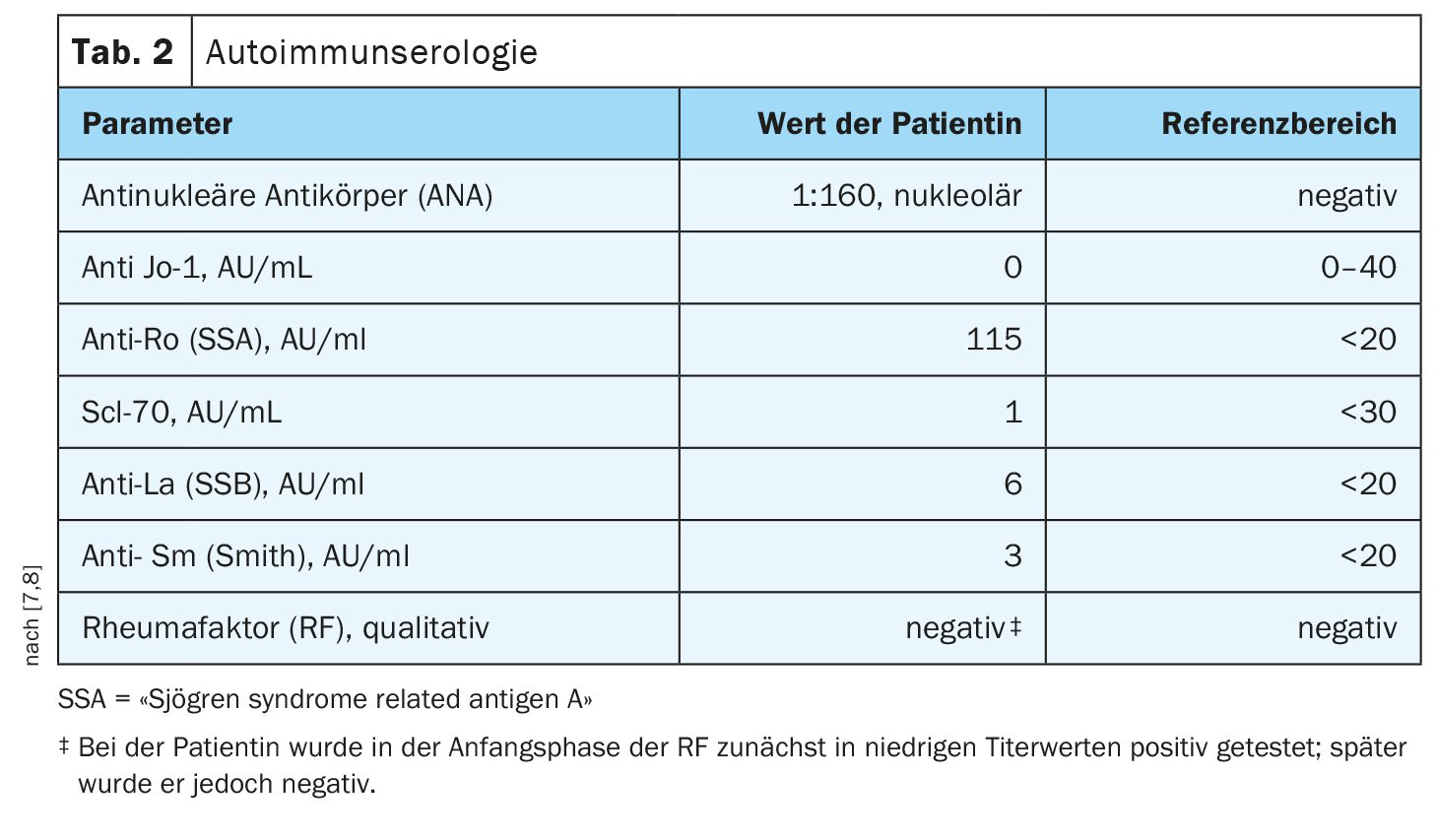
Diagnóstico con serología autoinmune: Los parámetros diagnósticos de laboratorio para la función renal (Tab. 1) estaban dentro del rango normal, al igual que los valores de calcio y fósforo. La serología autoinmune fue positiva para anticuerpos antinucleares con un título de 1:160, patrón nuclear y anti-Ro (síndrome de Sjögren tipo A) (Tabla 2). Además, la radiografía de la mano derecha mostraba calcificaciones de los tejidos blandos en los dedos primero y quinto distales. Las biopsias cutáneas previas no mostraron indicios de esclerodermia, pero los hallazgos de la biopsia de las lesiones de los dedos pulgar y cuarto derechos eran compatibles con calcinosis.
Tratamiento y evolución posterior: Como los síntomas en la zona de los dedos no se resolvían con tretinoína tópica (derivado de la vitamina A) e inyecciones intradérmicas de tiosulfato sódico, la paciente fue remitida para un curetaje quirúrgico de la calcinosis a petición propia. El tratamiento del síndrome de Sjögren continuó sin cambios, ya que la actividad de la enfermedad estaba bajo control y los marcadores inflamatorios eran normales. Como la calcinosis cutis es rara en el síndrome de Sjögren y la paciente tenía antecedentes de fenómeno de Raynaud, se la vigiló estrechamente en busca de otros signos clínicos o serológicos de esclerosis sistémica o síndrome de CREST. El síndrome CREST, también conocido como esclerosis sistémica limitada, se caracteriza por la presencia combinada de calcinosis cutis, síndrome de Raynaud, trastornos de la motilidad esofágica, esclerodactilia y telangiectasia. Los pacientes afectados desarrollan un estiramiento de la piel en la cara y distalmente hasta los codos y las rodillas. Actualmente no se dispone de una terapia causal para el síndrome CREST; el tratamiento está relacionado con los síntomas y es interdisciplinar (dermatológico, medicina interna y quirúrgico).
Literatura:
- González-Ramos K, Ramsubeik K, Kaeley G: Caso de calcinosis cutis asociada al síndrome de Sjogren. Clin Case Rep. 2023;11:e7628.
- Wasserman PL, et al: Hallazgos de imagen por RM de calcinosis cutis en el síndrome de Sjogren primario, una manifestación poco frecuente. Radiol Case Rep 2020; 15: 1029-1038.
- Yang CH, et al: Calcinosis cutis distrófica generalizada en ambos muslos asociada al síndrome de Sjögren: Un caso de 20 años de seguimiento. Kaohsiung J Med Sci 2019; 35: 648-650.
- Tsuchida Y, et al: Calcinosis cutis masiva asociada al síndrome de Sjögren primario. BMJ Case Rep 2016; 2016:bcr2015214006.
- Fueki H, et al: Calcinosis cutis asociada al síndrome de Sjogren primario: fuerte expresión de osteonectina y proteína Gla de la matriz. Reumatología (Oxford) 2011; 50: 2318-2320.
- Llamas-Velasco M, et al: Calcinosis cutis y síndrome de Sjögren. Lupus 2010; 19: 762-764.
- Akhila APV, et al: A Case of Calcinosis Cutis in a Patient With Sjögren Syndrome: Annals of Internal Medicine: Clinical Cases 2024; 3; Number 6, www.acpjournals.org/doi/10.7326/aimcc.2023.1411,(última consulta: 10/10/2024).
- MVZ Diamedis, www.diamedis.eu/humanmedizin/analysenverzeichnis.html?wp_page=detail&wp_code=1000000387,(último acceso 10/10/2024).
DERMATOLOGIE PRAXIS 2024; 34(5): 50–51